Аннотация
Целью данного вымышленного исследования случая является описание амбулаторного лечения 38-летней женщины с детским церебральным параличом (ДЦП), основная жалоба которой заключается в двусторонней передней боли в коленях. Вскоре после постановки диагноза ДЦП ей было присвоено II уровень по Системе классификации функций крупной моторики (GMFCS), что говорит о её способности ходить, но наличии трудностей на неровной поверхности. При объективном обследовании было обнаружено, что у неё имеются признаки спастичности в подколенных сухожилиях и квадрицепсах согласно Модифицированной шкале Эшворта. Она также продемонстрировала походку с согнутыми коленями и сниженной силой мышц обеих сторон в разгибателях бедра, разгибателях колена и подошвенных сгибателях лодыжек. Поскольку качество жизни возрастает после улучшения ходьбы, программа, реализуемая в этом исследовании случая, сосредоточена на тренировке походки. В совокупности, информация, представленная в этом вымышленном случае, может предоставить некоторые свидетельства для руководства решающим лицам в будущем, а также подчеркнуть важность дальнейших исследований взрослых с ДЦП.
Введение
Детский церебральный паралич (ДЦП) - это общий термин, используемый для описания группы непрогрессирующих нарушений моторики.[1] [2] Это результат нейроразвивающих расстройств, таких как преждевременное рождение или инсульт, которые произошли в любой момент от зачатия до достижения ребенком двухлетнего возраста.[1][3] Это одна из самых распространённых причин моторной инвалидности у детей: около 2–2,5 из 1000 канадских детей соответствуют критериям диагностики.[1] [2][3] Тяжесть заболевания классифицируется с использованием Системы классификации функций крупной моторики (GMFCS).[3]
Несмотря на то, что заболевание возникает в раннем детстве, примерно 75 процентов людей, живущих с ДЦП, старше 18 лет.[2] Ожидается, что это число значительно увеличится к 2031 году.[1] С возрастом клинические проявления болезни меняются. Взрослые с ДЦП приблизительно в 7–10 раз более подвержены мышечно-скелетным заболеваниям, чем общее население.[4] [5] [2] Кроме того, почти треть взрослых с ДЦП сообщают о мышечно-скелетных болях, связанных с ухудшающейся физической функцией, такой как невозможность ходьбы, и снижением участия в повседневной жизни. [6] [7] [8][9]
Мышечно-скелетные нарушения и боль могут быть вызваны изменёнными паттернами походки.[7] [10] [9] В частности, походка с согнутыми коленями (т.е. сгибание коленей) у людей с ДЦП имеет значительную связь с болью в коленях.[7][9] Походка с согнутыми коленями используется для описания двух распространённых паттернов коленей, наблюдаемых при походке у людей с ДЦП: (1) увеличенное сгибание коленей во время фазы стояния и (2) уменьшенное сгибание коленей во время фазы маха.[7] Увеличенное сгибание коленей во время стояния может быть вызвано спастичностью подколенных сухожилий, слабостью квадрицепсов, слабостью икроножной мышцы и/или дисфункцией рычажного плеча, тогда как уменьшенное сгибание коленей во время маха может быть результатом спастичности регуса.[7] В результате паттерна походки с согнутыми коленями также увеличиваются силы на надколенно-бедренный сустав у людей с ДЦП.[11][9] Кроме того, у пациентов с ДЦП надколенник часто находится проксимально от своего типичного анатомического положения (т.е. надколенник альта) и поэтому более подвержен дисфункциям или подвывихам, что способствует болям в колене.[10] Улучшения в независимости, участии в повседневной деятельности и общем качестве жизни могут наблюдаться после улучшения паттернов походки.[6]
Характеристики клиента
Пациентка - 38-летняя женщина с диагнозом двусторонний спастический ДЦП. Диагноз был поставлен в возрасте 5 лет из-за наблюдаемых лёгких задержек в развитии, аномальной позы и высокого мышечного тонуса. Позднее было установлено, что она попадает в категорию уровня II по GMFCS. Пациентка сообщает, что использует костыли-предплужники во время ходьбы, что обеспечивает ей большую устойчивость и поддержку. У пациентки наблюдаются несколько осложнений со здоровьем, включая сахарный диабет II типа, эпилепсию, ожирение (ИМТ 32), хроническую боль и утомляемость. Пациентка обращается за амбулаторной физиотерапевтической помощью по поводу её двусторонней передней боли в коленях в результате спастичности и изменённой походки.[12] Пациентка сообщает, что боль постепенно ухудшается за последние три месяца и оценивает её в 7/10 по шкале цифровой оценки боли при ходьбе, при этом боль снижается до 3/10 только через час в покое. Пациентка проживает в одноэтажном доме в сообществе, где у неё есть собственная спальня и ванная комната. Она сообщает, что в большинстве аспектов повседневной жизни (ADLs) она независима, но полагается на поддержку персонала в плане питания и медикаментов.
Результаты обследования
Субъективная оценка
Пациентка ищет физиотерапевтическую помощь из-за прогрессирующего функционального снижения и ухудшения передней боли в колене в результате спастичности и измененной походки вследствие церебрального паралича.[12] В основном, пациенка использует костыли на предплечье для передвижения дома и в общественных местах. За последние несколько недель пациентка заметила снижение выносливости при ходьбе, заявив, что ранее она могла проходить 800 метров до бассейна, но теперь может пройти только около 400 метров, прежде чем ей нужно остановиться и сделать перерыв. Пациентка испытывает обострение резкой двусторонней боли в передней части колена в течение последних 3 месяцев, достигающей 7/10 во время ходьбы и может длиться до часа, прежде чем снизится до 3/10 в покое. Боль в колене составляет также 4/10 при вставании из сидячего или лежачего положения, и она сообщает, что ее «колени жесткие» при вставании утром. Пациентка в настоящее время принимает 650 мг ацетаминофена ежедневно для управления болью, однако, считает, что эта доза становится менее эффективной по мере прогрессирования боли. Пациентка выражает свое удовольствие от искусства, караоке и плавания в бассейне, однако, ее участие в этих мероприятиях значительно уменьшилось из-за боли и ограниченной подвижности. Пациентка имеет поддерживающую семью, которая часто приходила ее навещать, однако частота уменьшилась с момента COVID-19.
Другие лекарства: Диазепам[13], Нейронтин и Метформин[14].
Объективная оценка
Объективно пациентка демонстрирует увеличенный передний наклон таза, двусторонний контракт коленного и тазобедренного суставов и усиленный поясничный лордоз.[15] При пальпации выявлено повышенное напряжение мышц бедра и четырехглавых мышц бедра с обеих сторон на протяжении доступного диапазона, а также двусторонняя высокая позиция надколенников. У пациентки также снижена сила двусторонних экстензоров бедра (3+/5), экстензоров колена (3/5) и камбаловидных мышц (3/5).[16] Сила верхних конечностей находится в пределах нормы. Пациентка также демонстрировала спастичность в подколенных сухожилиях с оценкой 1+ по Модифицированной шкале Эшворта. Сенсация в конечностях была сохранена, но глубокие сухожильные рефлексы были оживлены с клонусом. Эта картина гиперрефлексии распространена у пациентов с спастическим церебральным параличом.[17] Тест Time Up and Go (TUG) и Шестиминутный тест ходьбы (6MWT) были проведены для оценки локомоторной функции и выносливости при ходьбе соответственно. Пациентка завершила оба теста с использованием костылей на предплечье, результаты следующие TUG: 14.56s, 6MWT: 350м. Во время походки пациентка демонстрировала увеличенное сгибание колена, сгибание бедра и дорсифлексию лодыжки во время позы и уменьшенную камбаловидную мышцу в предрыжии.[15] Она также ходила с более низкой скоростью походки, укороченной длиной шага и требовала периодов отдыха сидя между попытками. Этот паттерн походки похож на согнутую походку, одну из самых распространенных типов походки при церебральном параличе.[18] Для получения дополнительной информации о том, как классифицировать согнутую походку и другие распространенные паттерны походки при ЦП, такие как показано ниже, нажмите здесь.
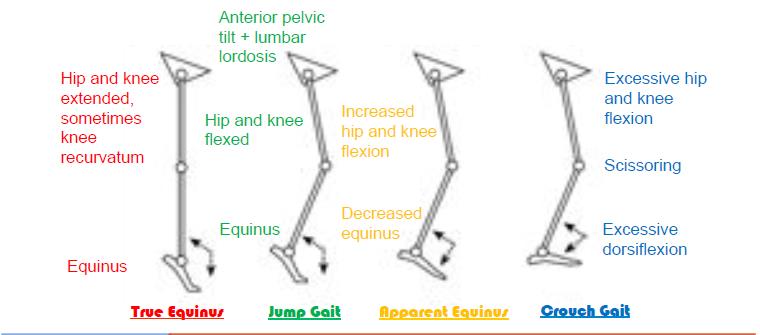
Меры результата
Шестиминутный тест ходьбы (6MWT)
Шестиминутный тест ходьбы - это субмаксимальный тест VO2, используемый для оценки кардиореспираторной выносливости человека. Шестиминутный тест ходьбы обычно используется с пожилыми людьми и людьми с кардиореспираторными или неврологическими нарушениями.
Для получения дополнительной информации о 6MWT, пожалуйста, нажмите здесь Шестиминутный тест ходьбы (6MWT).
Тест Timing Up and Go (TUG)
Тест Timing Up and Go (TUG) используется для определения риска падений, баланса, способности вставать из сидячего положения и способности ходьбы человека. TUG обычно используется у пожилых людей и людей с неврологическими или мышечно-скелетными проблемами.
Для получения дополнительной информации о TUG, пожалуйста, обратитесь к Тест Timing Up and Go (TUG).
Специальные тесты
Специальные тесты часто используются физиотерапевтами для подтверждения или исключения потенциальных дифференциальных диагносов. Существует несколько специальных тестов, предназначенных для оценки антерорной боли в колене.
Сигнал Кларка
Фэйрбэнкс
Тест Макконнелла
Тест медиопателлярной плакетки
Тест Томаса
Тестирование мышечной силы вручную (MMT)
Тестирование мышечной силы вручную - это оценка мышечной силы, которая может предоставить информацию о неврологических дефектах. Это важный компонент объективной оценки у пациентов с неврологическими состояниями, аномалиями походки и проблемами баланса.[3]
Для получения дополнительной информации о MMT, пожалуйста, обратитесь к Тестирование мышечной силы.
Модифицированная шкала Эшворта
Модифицированная шкала Эшворта была разработана для оценки спастичности при различных состояниях, включая перенесенное повреждение мозга (ABI), церебральный паралич (CP), рассеянный склероз (MS), травматическое повреждение спинного мозга (SCI) и инсульт.[19]
Для получения дополнительной информации о модифицированной шкале Эшворта, пожалуйста, обратитесь к Модифицированная шкала Эшворта.
Числовая шкала оценки боли (NPRS)
Числовая шкала оценки боли (NPRS) позволяет пациентам оценить свою боль по предопределенной шкале. Обычно это шкала от 0 до 10, где 0 означает отсутствие боли, а 10 - наихудшую болю, которую можно себе представить. Эта шкала используется в различных условиях здравоохранения и позволяет врачам оценивать боль и отслеживать улучшение болевых проявлений.
Клиническое впечатление
Физиотерапевтический диагноз
38-летняя пациентка с двухсторонней передней больв в колене, которая ограничивает ее способность передвигаться и принимать участие в повседневной деятельности. Двухсторонняя боль в колене является результатом аномальной согнутой походки, а также спастичности и контрактуры мышц бедер.
Список проблем
- Двухсторонняя передняя боль в колене, затрудняющая способность пациента передвигаться.
- Представление о двусторонней высокой позиции надколенников в результате гипертоничности четырехглавых мышц бедра.
- Аномальный паттерн походки из-за гипертоничности и слабости.
- Двусторонняя слабость мышц бедра.
- Двусторонняя спастичность мышц бедра.
- Неспособность пациента участвовать в досуговых мероприятиях из-за увеличения боли при передвижении.
- Низкий VO2max, как показано тестом 6MWT — отрицательно сказывается на представленности боли.
Цели
- Пациент сможет вставать из сидячего положения без усиления боли более чем 3/10 к концу второй недели.
- Пациент увеличит силу разгибателей колена до 4/5 к шестой неделе.
- Пациент увеличит силу разгибателей бедра до 4/5 к шестой неделе.
- Пациент сможет проходить 800 м до бассейна с использованием костылей для предплечий в течение 3 месяцев.
Интервенция
1. Междисциплинарное сотрудничество
- Связаться с диетологом по вопросам питания и управления диабетом.
- Связаться с терапевтом по вопросам оценки дома и любой необходимой техники.
- Связаться с социальным работником для получения стратегий копинга из-за снижения участия в социальных мероприятиях.
2. Управление болью
- Из-за анамнеза эпилепсии у пациента, использование любых электрических модальностей для управления болью противопоказано; следовательно, боль будет лечиться с помощью физиотерапии, путем изометрических упражнений и криотерапии.[20][21][22] [23] Криотерапия будет использоваться совместно с крио-растяжкой для управления спастичностью.
- Криотерапия снижает сопротивление пассивному растяжению от нескольких минут до 24 часов.[22][23]
3. Растяжка
Все растяжки будут выполняться в течение 30 секунд 2-3 раза в день.[24]
| Сустав | Мышечная группа | Растяжка |
| Колено | Подколенные сухожилия
Квадрицепсы |
Растяжка сидя подколенных сухожилий
Растяжка лежа на боку квадрицепсов |
| Лодыжка | Дорсифлексоры | Растяжка на коленях |
| Бедро | Сгибатели бедра | Растяжка лежа на животе |
Недавние исследования показали, что регулярные растяжки не приводят к клинически значимым изменениям в подвижности суставов, боли, спастичности или ограничениях активности у людей с неврологическими состояниями.[25] Из-за этого растяжка будет использоваться в дополнение к криотерапии в клинике.
4. Укрепление
Изометрическое укрепление будет использоваться для управления болью, а также для укрепления мышечных групп. Было установлено, что движения суставов, возникающие при ходьбе, аналогичны соответствующим мышечным группам в статических условиях.[26]
| Мышечная группа | Позиция[26] | Упражнение | Параметры |
| Разгибатели бедра | На спине, бедро и колено согнуты на 90 градусов, ступня на подставке | “нажмите кнопку в пол” | 5 подходов x 5 повторений x 5 секунд, 30-120с отдыха между подходами |
| Отводящие мышцы бедра | На спине, бедро в нейтрали | “толкните ногу в сторону, носки смотрят вверх” | 5 подходов x 5 повторений x 5 секунд, 30-120с отдыха между подходами |
| Квадрицепсы | Сидя, колено согнуто на 90 градусов | “вытолкните ногу вперед” | 5 подходов x 5 повторений x 5 секунд, 30-120с отдыха между подходами |
| Подошвенные сгибатели | На спине, бедро и колено на 90 градусов, лодыжка в нейтрали | “поднимите носки и удерживайте” | 5 подходов x 5 повторений x 5 секунд, 30-120с отдыха между подходами |
Хотя руководящие принципы ACSM рекомендуют 5 повторений с удержанием в течение 5 секунд на 5 различных углах суставов, это может быть все труднее для человека с диагнозом ДЦП из-за трудностей с контролем моторики и спастичностью, поэтому было принято клиническое решение использовать 5 подходов вместо 5 различных углов суставов.[24]
5. Тренировка походки
Поскольку у этого пациента есть доступ к роботизированной тренировке походки, она будет использоваться в качестве основной интервенции для тренировки походки. Было установлено, что роботизированная тренировка походки (RGT) улучшает кинематику бедра, колена и лодыжки, в конечном итоге улучшая баланс, функции передвижения и биомеханику походки у людей с ДЦП.[27]
Неделя 0-6
- 3 x 1 часовые сессии в неделю
- 3 подхода по 10 минут на Lokomat RGT
- На 0-й неделе пациент начнёт со скоростью 1.7 м/с, если это приемлемо; к 6-й неделе цель — скорость 2.7 м/с.
- На 0-й неделе вес будет составлять 50% от веса пациента; количество поддерживаемого веса будет уменьшаться в течение 6 недель лечения.
Неделя 7-12
- Переход к ходьбе по земной поверхности
- Устные и визуальные подсказки через зеркало будут использоваться в качестве обратной связи, чтобы пациент осознал правильный образец походки при переходе с Lokomat RGT на земную поверхность.[29] [30]
- Пациент начнет амбулировать 25 м под пристальным наблюдением. По мере установления уровня комфорта и правильного шаблона ходьбы расстояние будет увеличиваться до целевой дистанции 800 м. Количество наблюдения будет снижаться по мере продвижения пациента.
Исход
После первоначального обследования 38-летней пациентки была создана 12-недельная программа физиотерапии для устранения ее функциональных нарушений и достижения целей. Она посещала три 60-минутных сессии в неделю в течение 12-недельного периода, после чего проводилось повторное обследование и выписка.
После внедрения плана лечения пациентка постепенно улучшила механику ходьбы благодаря протоколу растяжки и укрепления, совпадающему с исправительной обратной связью, предоставленной тренировкой на Lokomat RGT (Роботизированная реабилитация для нижних конечностей). Несмотря на проявление профильного типа ходьбы, пациентка смогла извлечь пользу из вмешательств, что видно по улучшениям в управлении болью, мышечной слабости и измененной механике походки.
Следующие результаты были достигнуты к концу 12 недель и информировали об основе для выписки:
Сила измерена с помощью Тестирование мышечной силы (MMT):
- Разгибатели правого бедра (4/5)
- Разгибатели левого бедра (4/5)
- Разгибатели правого колена (4/5)
- Разгибатели левого колена (4/5)
- Подошвенные сгибатели правой лодыжки (4/5)
- Подошвенные сгибатели левой лодыжки (4/5)
- Сила верхних конечностей осталась в пределах нормы.
Боль:
- НПРС для боли в колене при ходьбе = 3/10; занимает 10 минут для уменьшения до 2/10 в состоянии покоя
- НПРС для боли в колене при вставании из сидячего или лежачего положения = 2/10
Походка:
- TUG: 10.32с
- 6MWT: 545м
- Самостоятельно отчет о возможности непрерывного перемещения без перерывов на отдых более 800 м.
Выписка
Выписка была согласована, так как пациентка достигла своих функциональных целей, отмеченных выше документированными показателями результата. Она выразила интерес к продолжению лечения, чтобы поддерживать свой прогресс и продолжать улучшение. Пациентка была связана с платформой поддержки медицинского персонала и специалистов через направления.
Кроме того, были сделаны направления для обращения к диетологу, чтобы помочь ей продолжить управление диабетом и хронической усталостью. Было предложено обратиться к физиологу для дополнительной поддержки общей силы и кондиционирования. Также была сделана рекомендация для семейной медицинской команды, чтобы помочь в управлении диабетом, эпилепсией, хронической болью и усталостью. Направления к эрготерапевту и социальному работнику были сделаны для помощи в организации домашнего оборудования и услуг по социальной поддержке.
Кроме того, так как пациентка любит плавать в бассейне, ей было рекомендовано участвовать в программе водной терапии в местном бассейне. Эти программы показали свою эффективность в облегчении суставной боли.[31]
Обсуждение
Этот вымышленный случай следовал за 38-летней женщиной, которая обратилась в физиотерапию с билатеральной передней болью в коленях, вторичной по отношению к её диагнозу спастического ДЦП, на протяжении 12 недель лечения. При поступлении она упомянула, что боль в коленях усиливается и ограничивает её участие во многих её хобби (например, плавание). Объективная оценка выявила признаки спастичности в подколенных сухожилиях и квадрицепсах и сниженной силе двусторонне в разгибателях бедра, разгибателях колена и подошвенных сгибателях голеностопа, что способствовало формированию позы при ходьбе. Так как передняя боль в коленях может быть результатом всех этих находок, наше лечебное вмешательство было направлено на решение этих проблем. До выписки, после 12 недель, пациентка продемонстрировала заметные улучшения в походке, выносливости при ходьбе, силе нижних конечностей и болевых ощущениях. На момент выписки она начала увеличивать участие в хобби, с которыми ранее возникали проблемы, и достигла всех своих целей амбулаторной физиотерапии. Её поощряли продолжать работу над укреплением разгибателей бедра, разгибателей колена и подошвенных сгибателей голеностопа.
В общем, вмешательства, описанные в этом вымышленном случае, могут быть применимы к другим пациентам с аналогичными состояниями. Во-первых, характеристики этого вымышленного случая схожи с типичной картиной ДЦП. Конкретно, 80–90 процентов людей с ДЦП имеют спастическое ДЦП, и около 21 процента людей с ДЦП испытывают переднюю боль в коленях.[3][9] Важно отметить, что вероятность боли в коленях также значительно возрастает (73,2 процента) при наличии пателла альта.[32] Поэтому более вероятно, что человек с ДЦП, обратившийся в физиотерапию, проявит одну или несколько характеристик, схожих с этим вымышленным случаем.
Во-вторых, несмотря на то, что 75 процентов всех людей с ДЦП живут с этим заболеванием, существует ограниченное количество исследований, касающихся его лечения во взрослом возрасте. Это означает, что для этой популяции нет валидированных мер исхода, что затрудняет объективное определение того, делает ли ваш пациент прогресс или нет. В текущем исследовании случая использована литература, основанная на доказательствах, чтобы предложить потенциальные варианты, такие как TUG или 6MWT, для смягчения этой проблемы. Хотя TUG и 6MWT не являются специфичными для популяции с ДЦП, они предоставляют значимую информацию о функции локомоции пациента и выносливости при ходьбе. Например, предыдущие исследования показали, что можно увеличить скорость ходьбы ребёнка с позой при ходьбе на 30 процентов, если увеличить количество разгибания колена во время фазы стойки.[33] Поскольку вмешательства в этом исследовании случая были направлены на увеличение разгибания колена, измерение скорости походки с помощью TUG или 6MWT, где более короткое время указывает на более быстрый темп, предоставит физиотерапевту объективную меру исхода.
В заключение, исследование лечения ДЦП у взрослых ограничено. Этот вымышленный случай использовал доступную литературу для разработки плана лечения, чтобы устранить билатеральную переднюю боль в коленах у взрослого пациента с ДЦП, который бы нацеливался на объективные находки спастичности и слабости нижних конечностей и изменённую позу при ходьбе.
Вопросы для самостоятельного изучения
1. У людей с церебральным параличом часто развиваются изменённые походки, одной из таких походок, часто наблюдаемых у людей с церебральным параличом и приводящих к боли в колене, является:
а) Широкая походка
б) Шагающая походка
в) Походка на плоской стопе
г) Позаполушарная походка
2. Серьезность CP классифицируется с использованием какого инструмента?
a) Система классификации функций крупной моторики (GMFCS)
б) Измененная шкала Ашворта
в) Тест "Время вставания и ходьбы" (TUG)
г) Оценка инсульта по шкале Чедока-Макмастера
3. Обучено, что роботизированные тренировки ходьбе влияют на какие факторы у популяции с церебральным параличом?
a) Кинематика бедренного и голеностопного суставов
б) Кинематика бедренного, коленного и голеностопного суставов
в) Статический баланс
г) Динамический баланс
Ответы
- г)
- а)
- б)
Ссылки
- ↑ 1.0 1.1 1.2 1.3 Amankwah N, Oskoui M, Garner R, et al. Первоначальные количественные исследования - Детский церебральный паралич в Канаде, 2011–2031: результаты моделирования микросимуляции эпидемиологических и экономических воздействий. Пропаганда здоровья и профилактика хронических заболеваний в Канаде: исследование, политика и практика. 2020. 40(2): 25.
- ↑ 2.0 2.1 2.2 2.3 van Gorp M, Hilberink SR, Noten S, Benner JL, Stam HJ, van der Slot WM, Roebroeck ME. Эпидемиология детского церебрального паралича во взрослом возрасте: систематический обзор и метаанализ наиболее часто изучаемых исходов. Архивы физической медицины и реабилитации. 2020 Jun 1;101(6):1041-52.
- ↑ 3.0 3.1 3.2 3.3 3.4 Physiopedia. Введение в детский церебральный паралич [Интернет]. 2016 Sep [дата обращения 2022 May 11]. Доступно по ссылке: Введение в детский церебральный паралич
- ↑ French ZP, Torres RV, Whitney DG. Повышенная распространенность остеоартрита среди взрослых с церебральным параличом. Журнал медицины реабилитации. 2019 Sep 1;51(8):575-81.
- ↑ Whitney DG, Hurvitz EA, Devlin MJ, Caird MS, French ZP, Ellenberg EC, Peterson MD. Возрастные трассировки опорно-двигательных заболеваний у взрослых с церебральным параличом.Bone. 2018 Sep 1;114:285-91.
- ↑ 6.0 6.1 Booth AT, Buizer AI, Meyns P, Oude Lansink IL, Steenbrink F, van der Krogt MM. Эффективность функциональной тренировки ходьбы у детей и молодых людей с церебральным параличом: систематический обзор и метаанализ. Developmental Medicine & Child Neurology. 2018 Sep;60(9):866-83.
- ↑ 7.0 7.1 7.2 7.3 7.4 Ganjwala D, Shah H. Управление проблемами колена при спастическом церебральном параличе. Indian Journal of Orthopaedics. 2019 Feb;53(1):53-62.
- ↑ O'Connell NE, Smith KJ, Peterson MD, Ryan N, Liverani S, Anokye N, Victor C, Ryan JM. Частота остеоартрита, остеопороза и воспалительных заболеваний опорно-двигательной системы у взрослых с церебральным параличом: исследование населения на базе когорты. Bone. 2019 Aug 1;125:30-5.
- ↑ 9.0 9.1 9.2 9.3 9.4 Rethlefsen SA, Nguyen DT, Wren TA, Milewski MD, Kay RM. Боль в колене и симптомы пателлофеморального сустава у пациентов с церебральным параличом. Journal of Pediatric Orthopaedics. 2015 Jul 1;35(5):519-22.
- ↑ 10.0 10.1 Miller F. Передняя боль в колене и подвывих надколенника при церебральном параличе. Cerebral Palsy. 2020:2127-35.
- ↑Pelrine E, Novacheck T, Boyer E. Связь боли в колене и походки при ползании у лиц с церебральным параличом. Journal of Pediatric Orthopaedics. 2020 Jul 6;40(6):e504-9.
- ↑ 12.0 12.1 Yi YG, Jung SH, Bang MS. Новые проблемы при церебральном параличе, связанные со старением: перспектива физиотерапевта. Annals of rehabilitation medicine. 2019 Jun;43(3):241.
- ↑ Goyal V, Laisram N, Wadhwa RK, Kothari SY. Перспективное рандомизированное исследование влияния диазепама и баклофена на спастичность при церебральном параличе. Journal of Clinical and Diagnostic Research. 2016;.
- ↑ Метформин [Интернет]. Бетесда, Мэриленд: Национальная библиотека медицины [2022, цитировано 2022 мая 11]. Доступно по адресу: https://medlineplus.gov/druginfo/meds/a696005.html
- ↑ 15.0 15.1 Gage JR, Schwartz MH, Koop SE. Идентификация и лечение проблем с походкой при церебральном параличе. 2014 [цитировано 2022 мая 11]. стр. 194, 561. Доступно по адресу: https://books.google.ca/books?hl=en&lr=&id=PiiDMzb551sC&oi=fnd&pg=PR9&dq=The%20treatment%20of%20gait%20problems%20in%20cerebral%20palsy&ots=77tEohFI8b&sig=NEdOjMtStwSLA6FDgUbaDxP4x1w&redir_esc=y&fbclid=IwAR01PRH28pXX4brwgQ9PtooErAbhh0K-RMwk_YderzyarJDzZ8TjfiXkREM#v=snippet&q=flexion%20contracture&f=false
- ↑Arnold AS, Anderson FC, Pandy MG, Delp SL. Вклад мышц в разгибание бедра и колена в фазе равновесия на одной ноге при нормальной походке: основа для исследования причин согнутой походки. Journal of biomechanics. 2005 Nov 1;38(11):2181-9.
- ↑ Odding E, Roebroeck ME, Stam HJ. Эпидемиология церебрального паралича: заболеваемость, нарушения и факторы риска. Disability and rehabilitation. 2006 Jan 1;28(4):183-91.
- ↑ Wren TA, Rethlefsen S, Kay RM. Распространенность специфических аномалий походки у детей с церебральным параличом: влияние подтипа церебрального паралича, возраста и предыдущих операций. Journal of Pediatric Orthopaedics. 2005 Jan 1;25(1):79-83.
- ↑ Шкала Эшворта / Измененная шкала Эшворта [Интернет]. Чикаго, Иллинойс: Shirley Ryan AbilityLab. [обновлено 26 мая 2016, цитировано 11 мая 2021]. Доступно по адресу: https://www.sralab.org/rehabilitation-measures/ashworth-scale-modified-ashworth-scale
- ↑ Rio E, Kidgell D, Purdam C, Gaida J, Moseley GL, Pearce AJ, Cook J. Изометрические упражнения вызывают анальгезию и снижают торможение при тендинопатии надколенника. Британский журнал спортивной медицины. 2015 Oct 1;49(19):1277-83.
- ↑ Van Ark M, Cook JL, Docking SI, Zwerver J, Gaida JE, Van Den Akker-Scheek I, Rio E. Снижают ли изометрические и изотонические программы упражнений боль у спортсменов с тендинопатией надколенника в сезон? Рандомизированное клиническое испытание. Journal of science and medicine in sport. 2016 Sep 1;19(9):702-6.
- ↑ 22.0 22.1 Akinbo SR, Tella BA, Onunla AB, Temiye EO. Сравнение влияния нейромышечной электрической стимуляции и криотерапии на спастичность и функцию кисти у пациентов со спастическим церебральным параличом. Nigerian medical practitioner. 2007 Sep 18;51(6):128-32.
- ↑ 23.0 23.1 Mead S, Knott M. Топическая криотерапия — применение для облегчения боли и спастичности. California Medicine. 1966 Sep;105(3):179.
- ↑ 24.0 24.1 American College of Sports Medicine. Руководство ACSM по тестированию и предписанию упражнений. Lippincott Williams & Wilkins. 2018;
- ↑ Katalinic OM, Harvey LA, Herbert RD. Эффективность растяжки для лечения и профилактики контрактур у людей с неврологическими заболеваниями: систематический обзор. Физическая терапия. 2011 Jan 1;91(1):11-24.
- ↑ 26.0 26.1 Dallmeijer AJ, Baker R, Dodd KJ, Taylor NF. Связь между изометрической силой мышц и кинетикой суставов походки у подростков и молодых взрослых с церебральным параличом. Gait & posture. 2011 Mar 1;33(3):326-32.
- ↑ Carvalho I, Pinto SM, das Virgens Chagas D, Dos Santos JL, de Sousa Oliveira T, Batista LA. Роботизированное обучение походке для людей с церебральным параличом: систематический обзор и мета-анализ. Архивы физической медицины и реабилитации. 2017 Nov 1;98(11):2332-44.
- ↑ Hocoma. Обучение походке с LokomatPro - демонстрация продукта. Доступно по адресу: https://www.youtube.com/watch?v=7RGZ6JxVeAU&list=PLeIQpgcm-K09RBkCBOOiOFqZDwMSkY6-x&index=20
- ↑ Hamed NS, Abd-elwahab MS. Тренировка походки с использованием шагомера у детей со спастической гемипаретической церебральной парализацией: рандомизированное контролируемое исследование. Клиническая реабилитация. 2011 Feb;25(2):157-65.
- ↑ Hussein ZA, Salem IA, Ali MS. Влияние одновременной проприоцептивно-зрительной обратной связи на походку детей со спастической диплегической церебральной парализацией. Журнал мышечно-скелетных и нервных взаимодействий. 2019;19(4):500.
- ↑ Kamioka H, Tsutani K, Okuizumi H, Mutoh Y, Ohta M, Handa S, Okada S, Kitayuguchi J, Kamada M, Shiozawa N, Honda T. Эффективность аква-упражнений и бальнеотерапии: обобщение систематических обзоров на основе рандомизированных контролируемых испытаний водных иммерсионных методов лечения. Журнал эпидемиологии. 2010 Jan 5:0910270113-.
- ↑ Pelrine E, Novacheck T, Boyer E. Связь боли в колене и согнутой походки у людей с церебральным параличом. Journal of Pediatric Orthopaedics. 2020 Jul 6;40(6):e504-9.
- ↑ Cherni Y, Pouliot Laforte A, Parent A, Marois P, Begon M, Ballaz L. Разгибание нижних конечностей улучшается в условиях быстрой ходьбы у детей, которые ходят с согнутой походкой. Disability and Rehabilitation. 2019 Dec 18;41(26):3210-5.
