Введение
Хроническая нестабильность голеностопного сустава (CAI) является одной из остаточных проблем после травмы растяжения связок голеностопного сустава, особенно латерального растяжения связок голеностопного сустава (LAS)[1]. Около 40 процентов людей, получивших LAS, развивают CAI.[2] CAI определяется как продолжение симптомов после травмы, таких как отек, нарушение силы, нестабильность (периодическая "уступка") и нарушение баланса более чем через 6 месяцев после первоначальной травмы[3].
CAI имеет много последствий для структуры и функции голеностопного сустава, включая повышенную рыхлость связок, дефицит проприоцепции и ограничения активности, которые влияют на выполнение таких действий, как ходьба или прыжки, а также ограничения в профессиональной или спортивной сфере. Люди с CAI могут испытывать следующее: уменьшение диапазона движения, вторичные травмы тканей и ограничения в остеокинематике.[4] Это может повлиять на качество жизни, заставляя людей прекращать физическую активность и приводить к посттравматическому остеоартриту.[5] У лиц с CAI также выше уровни страха, связанного с травмами, чем у контрольной группы и "победителей растяжения голеностопного сустава".[6] Эти связанные проблемы могут сохраняться десятилетиями. До 72% людей не могут вернуться к своему первоначальному уровню функциональности[7], и 85% людей, у которых диагностирован CAI, развивают проблемы в противоположной лодыжке после одностороннего растяжения голеностопного сустава[8].
В структуре голеностопного сустава у людей с CAI наблюдается уменьшенный диапазон движения, вторичные травмы тканей, ограниченная остеокинематика и посттравматический остеоартрит [11]. CAI систематически нарушает проприоцепцию, баланс, паттерны движения, вызывает слабость мышц и измененный H-рефлекс с обеих сторон
В литературе широко используются две подгруппы CAI: Функциональная нестабильность (FI) и Механическая нестабильность (MI).
Люди с функциональной нестабильностью сталкиваются с рецидивирующими растяжениями голеностопного сустава и частым ощущением нестабильности (уступка). При обследовании голеностопный сустав показывает нормальное движение и отрицательную расшатность связок. Другими словами, это будет человек с заявленными симптомами, такими как слабость и боль, с ощущением, что пострадавшая лодыжка менее функциональна, чем другая. Непрерывное ощущение нестабильности может быть обусловлено несколькими факторами, такими как слабость мышц, паттерны набора мышц, сниженный диапазон движения голеностопного сустава, дефициты баланса и нарушение сенсомоторной деятельности и проприоцепции суставов.
Механическая нестабильность определяется как патологическая расшатность связок вокруг комплекса голеностопного сустава. MI характеризуется наличием расшатности связок, что происходит у 30% пациентов после первого растяжения голеностопного сустава.
У большинства пациентов наблюдается смесь механических и функциональных нестабильностей. В литературе ведутся широкие дебаты о различиях между обоими типами на основе симптомов и результатов физического обследования. Нарушения постуральной стабильности были обнаружены в группе, диагностированной с FI, независимо от того, присутствует ли MI[9]. Другое исследование изучило время реакции малоберцовых мышц после искажения и сообщило о более продолжительной реакции только у лиц с FI[10].
Развитие CAI
Meeuwiss и др.[11] описали повреждение MSSM как фокусную точку, которая при наступлении запускает цепочку последующих событий. Эта фокусная точка находится под влиянием взаимодействия внутренних и внешних факторов риска. Внутренние факторы, такие как продвинутый возраст, плохой контроль нервно-мышечной системы, предыдущая история травм и т. д., могут взаимодействовать с внешними факторами в спортивном событии или в ходе простой повседневной деятельности, предрасполагая человека или спортсмена к травме. Наличие достаточного контроля нервно-мышечной системы, гибкости и силы защитит этого человека от получения травмы. С другой стороны, если этих факторов нет, человек может быть более склонен к травмам. В этом случае взаимодействие внутренних и внешних факторов снова определит вероятность выздоровления или повторной травмы. Понимание этого процесса имеет огромное значение для выявления факторов риска и разработки реабилитационных программ.
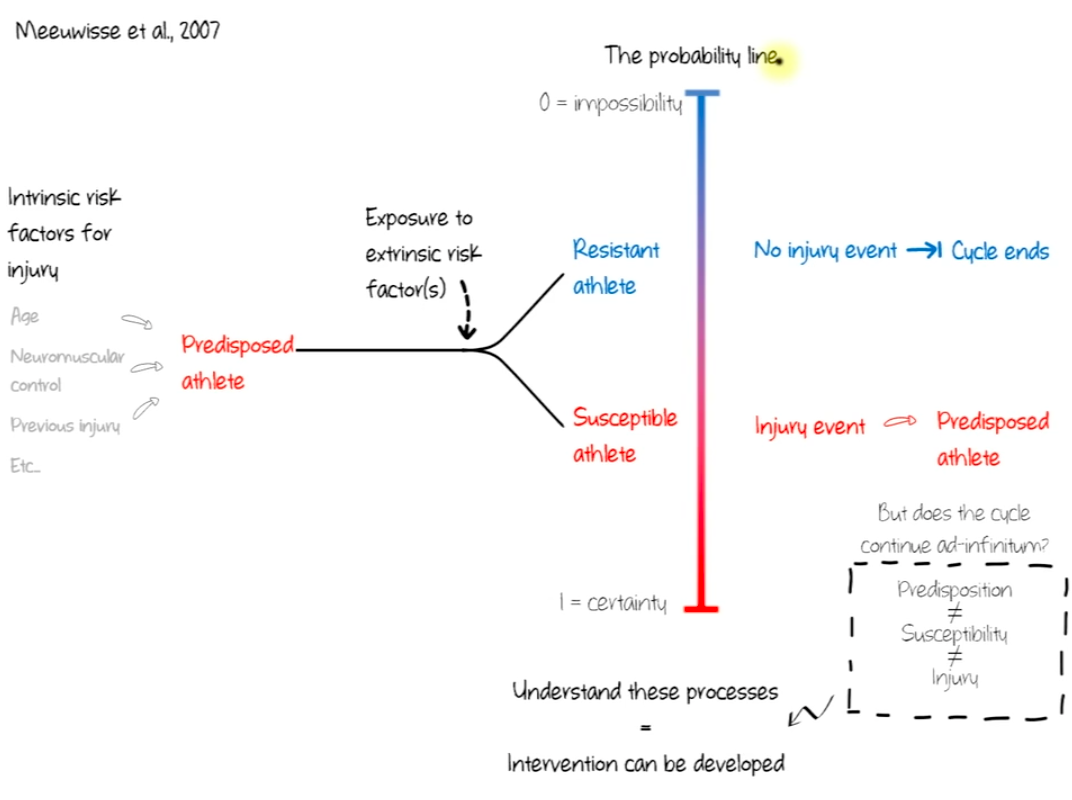
Механизм развития CAI после острого растяжения голеностопного сустава изучался для выявления факторов риска и их роли в прогнозировании восстановления. Недавняя серия исследований была проведена Догерти и др. для измерения специфических нарушений и функциональных ограничений через две недели, шесть месяцев и год после первой травмы LAS. Их анализ выявил ряд сенсомоторных дефицитов, которые могли быть протестированы врачами для прогнозирования развития CAI. Однако вопрос о том, были ли эти дефициты изначально или развились в результате травмы, пока не получил ответа.
Сенсомоторные дефициты, связанные с ХАИ
Повреждение связочной структуры в результате травмы имеет не только анатомические ограничения. Это скорее широкий спектр симптомов и ограничений. Предполагается, что структурные дефициты, такие как изменение прочности связок на разрыв, приводят к нарушению афферентно-эфферентной связи, что приводит к проблемам центрального управления, которые проявляются периферически.
Доэрти и др. пригласили участников на остром этапе после первой травмы вывиха голеностопного сустава и провели серию тестов для анализа кинематики и кинетики нижних конечностей с использованием системы захвата движения. Тест стояния на одной ноге использовался для оценки статического постурального контроля. Для динамического постурального контроля использовался Тест равновесия Star Excursion (SEBT), чтобы оценить кинематику и кинетику нижних конечностей, максимальные моменты сгибания-разгибания бедра-колена-голеностопного сустава и расстояния досягаемости в трех направлениях (переднее, заднесбоку и заднемедиальное). Кроме того, участники выполнили задачи по приземлению и вертикальному падению, задания по анализу походки и пару самоотчетных мер (Инструмент нестабильности голеностопа Кумберленд и Мера способности стопы и голеностопа).
Эти тесты были повторены шесть месяцев спустя и через год после того, как участники были разделены на две группы: группа ХАИ и справляющиеся с вывихом голеностопа, как это классифицируется инструментом нестабильности голеностопа Кумберленда.
В этих и других исследованиях было установлено, что острый вывих голеностопа и хроническая нестабильность голеностопа связаны со следующими дефицитами:
Дефициты статического постурального контроля: часто встречаются у лиц с ХАИ.[12] Они проявлялись как сочетание движения бедра в сагиттальной плоскости и движения голеностопа во фронтальной плоскости, что указывает на развитую стратегию бедра вследствие травмы. Это открытие является новым в отношении острого вывиха голеностопа, но ранее сообщалось о нем на хронических стадиях. Этот тест стояния на одной ноге выполнялся с открытыми глазами и с закрытыми глазами и показал, что участники полагались на стратегию, доминирующую у бедра, а не на стратегию, доминирующую у голеностопа для постурального контроля. Это привело к увеличению диапазона движения в тазобедренном суставе. Таким образом, после вывиха голеностопа индивидууму трудно использовать различные компоненты кинетической цепи по отдельности, и они становятся 'заблокированными', чтобы обеспечить стабильность. Исследователи также упомянули, что они не были уверены, имели ли эти лица такой 'заблокированный' узор до напряжения.[13][14][15]
Дефициты динамического постурального контроля: Участники демонстрировали снижение момента сгибания бедра-колена и тыльного сгибания голеностопного сустава во всех направлениях SEBT, но расстояния досягаемости были сокращены только в заднесбоку и заднемедиальных направлениях. Интересно, что дефициты, представленные в SEBT, были отмечены с двух сторон, что подчеркивает гипотезу о том, что вывих голеностопа не ограничивается периферическими симптомами, а имеет и центральные проявления. Эти симптомы присутствовали на протяжении двух недель, 6 месяцев и одного года после травмы[16][17][18]. Дефициты динамического постурального контроля также отмечаны в более недавнем исследовании Симпсона и его коллег.[19]
Дефициты походки: У лиц с ХАИ происходит изменение их биомеханики.[20] Они проявляли снижение тенденции к отталкиванию, что проявлялось как уменьшение разгибания бедра и увеличение смещения голеностопа во фронтальной плоскости во время задания по анализу походки[21][22][23].
Дефициты в задачах прыжков и приземления: Во время тестов приземления и прыжков сообщалось о следующих результатах: двустороннее увеличение сгибания бедра до начального контакта (подготовка к приземлению), уменьшение момента сгибания сгибателя бедра после начального контакта, жесткость бедра и двустороннее увеличение моментов разгибания во время приземления, а также межконечностные асимметрии. Увеличенная асимметрия отражает склонность к разгрузке поврежденной конечности и переносу нагрузки на неповрежденную сторону, что может объяснить высокую восприимчивость к констратерасной травме[24][25][26][27][28][29].
Эти дефициты были явственно видны как на острых, так и на субострых стадиях и затем были зарегистрированы у тех, у которых диагностировали ХАИ. Это связано с гипотезой, что эти дефициты способствуют развитию хронической нестабильности голеностопного сустава. Однако до сих пор неизвестно, являются ли эти дефициты причиной травмы в первую очередь, или они развились в результате травмы. Необходимы будущие исследования для выявления факторов риска вывиха голеностопа с дизайном наблюдения, который позволит нам соотнести эти факторы риска с развитием ХАИ или вкладом в восстановление.
Предсказание ХАИ
Основываясь на исследованиях Доэрти и др.,[15][29] клиницисты могут предсказать развитие ХАИ на остром и подостром этапах после первой травмы голеностопного сустава, если присутствуют следующие признаки[30]:
- Неспособность выполнить задачи прыжка и приземления в течение 2 недель после травмы. Эти задания успешно предсказали развитие ХАИ с вероятностью 67,6%. Сообщенная чувствительность и специфичность этих тестов составили 83,3 и 55,3 % соответственно.
- Низкий динамический контроль на SEBT (сгибание бедра и колена в заднесбоку и заднемедиальных направлениях) через 6 месяцев после травмы голеностопа смог предсказать ХАИ с вероятностью 84,8% с высокой чувствительностью и специфичностью (75 и 91 % соответственно).
- Плохая самооценка функций на Мере способности стопы и голеностопа.
Стратегии профилактики
Профилактика ХАН важна, так как это состояние распространено среди спортсменов и менее активных людей и может привести к значительным ограничениям и повлиять на их работоспособность. Стратегии профилактики, которые здесь будут обсуждены, основаны на четырех столпах[31]:
- Оценка всех суставов, поврежденных травмой
- Стратегии коррекции гипермобильности
- Коррекция гипомобильности
- Защита заживающих структур.
Механизм травмы растяжения связок лодыжки приводит к нарушению связочной целостности структур, предотвращающих чрезмерную инверсию и супинацию (латеральная суставная капсула лодыжки и связки, поддерживающие латеральный талофибулярный, подтаранный и дистальный и проксимальный тибиофибулярные суставы). Впоследствии может развиться или гипомобильность, или гипермобильность одного или нескольких из этих суставов.
Гипермобильность, связочная слабость или механическая нестабильность характеризуются увеличенным объемом движений в суставе, что приводит к ненормальным паттернам движения на мгновенной оси вращения (МОВ) сустава при физиологическом движении. Основная причина повышенной слабости после растяжения или разрыва связок заключается в том, что процесс заживления не был достаточно оптимальным, чтобы восстановить исходное напряжение, что приводит к измененному проприоцептивному вводу от тканей, которые подверглись ненормальному стрессу и вызывает необходимость в компенсаторных двигательных паттернах. Наблюдающаяся гиперпронация или нестабильная мортиза являются результатом повреждения связок[31].
Две связочные структуры были описаны как крестообразные связки подтаранного сустава; шейная и межкостная связки[32]. Считается, что эти две связки повреждены при растяжении лодыжки, и остаточная слабость после травмы указывает на повреждение этих структур. Поскольку их функция заключается в ограничении концевых диапазонов пронации и супинации, ранняя нагрузка на поврежденные шейные и межкостные связки может компрометировать процесс заживления и привести к тому, что связки заживают в удлиненной позиции. Поэтому многие клиницисты рекомендуют ограничивать пронацию с помощью ортопедического устройства после травмы лодыжки[33], чтобы позволить восстановление в более оптимальной длине.
Гипомобильность, с другой стороны, может привести к нестабильности сустава путем изменения кинетической цепи нижней конечности после травмы латерального лодыжечного сустава (ТЛС). Будь то физиологическая или вспомогательная, гипомобильность вызывает изменения в паттернах движений, приводящие к ненормальному стрессу и нарушению проприоцептивного ввода. Можно наблюдать гипомобильность в подтаранном суставе, талофибулярном суставе, дистальном тибиофибулярном суставе или проксимальном тибиофибулярном суставе. Ограниченная дорсифлексия распространена после ТЛС, многие реабилитационные подходы сочетают мобилизацию с движением и упражнения на диапазон движений, чтобы восстановить дорсифлексию лодыжки. Это может быть связано с напряжением икроножной мышцы и/или капсулярной адгезией. Однако, вспомогательное движение может быть ограничено, но физиологическое движение восстанавливается за счет компенсаторных механизмов из соседних структур, например, вертикальная хромота во время походки может быть получена для поддержания продвижения нижней конечности вперед, когда ДО ограничено в талофибулярном суставе.
Сублюксация или неправильное положение таранной кости также может быть причиной гипомобильности, что определяется Медоусом[34] как "биомеханическая проблема, при которой сустав заедает на одном конце диапазона движения и блокирует движение от этого диапазона." Это происходит в результате чрезмерной инверсии, приводящей к переднему смещению таранной кости. Если она остаётся в этом положении, разорванная передняя талофибулярная связка заживает в удлиненной позиции и теряет механическую целостность, которая удерживает переднее смещение таранной кости. Ограниченное заднее скольжение является конечным результатом (ограниченная дорсифлексия).
Обе гипо- и гипермобильности должны быть оценены и исследованы у пациентов после ТЛС и тех, кто склонен к развитию ХАН, и стратегии для решения обеих состояний должны быть интегрированы в реабилитацию.
Состояние функции не обязательно отражает оптимальное заживление в комплексном суставе лодыжки после ТЛС. Поэтому лечение не должно ускоряться реабилитационной командой. Мониторинг нагрузки на поврежденные структуры и наблюдение за признаками воспаления помогает предотвратить перегрузку и ненормальное напряжение тканей.
Для предотвращения последующего ХАН, стратегии стабилизации суставов должны быть приняты в реабилитации, а также нормализованные механики суставов, после чего постепенное увеличение нагрузки. Программа реабилитации, разработанная для решения последствий травмы на комплексе суставов лодыжки, может предложить обнадеживающие результаты в отношении предотвращения ХАН[31].
Ресурсы
Ссылки
- ↑ Hiller CE, Kilbreath SL, Refshauge KM. Хроническая нестабильность голеностопного сустава: эволюция модели. Journal of athletic training. 2011 Mar;46(2):133-41.
- ↑ Hertel J, Corbett RO. Обновленная модель хронической нестабильности голеностопного сустава. J Athl Train. 2019;54(6):572-88.
- ↑ Fernández-de-las-Peñas C, редактор. Манульная терапия для лечения мускулоскелетных болевых синдромов: подход, основанный на доказательствах и клинической информации. Elsevier Health Sciences; 2015 Jun 17.
- ↑ Lin CI, Houtenbos S, Lu YH, Mayer F, Wippert PM. Эпидемиология хронической нестабильности голеностопного сустава с ощущаемой нестабильностью: систематический обзор. J Foot Ankle Res. 2021 May 28;14(1):41.
- ↑ Donovan L, Hetzel S, Laufenberg CR, McGuine TA. Распространенность и влияние хронической нестабильности голеностопного сустава у подростков-спортсменов. Orthop J Sports Med. 2020 Feb 18;8(2):2325967119900962.
- ↑ Suttmiller AMB, McCann RS. Тревога, связанная с травмой, у лиц с хронической нестабильностью голеностопного сустава и без нее: систематический обзор. Journal of Sport Rehabilitation. 2021 Sep;30(8):1203-12.
- ↑ Löfvenberg R, Kärrholm J, Lund B. Исходы лечения необследованных пациентов с хронической латеральной нестабильностью голеностопного сустава: 20-летнее наблюдение. Foot & ankle international. 1994 Apr;15(4):165-9.
- ↑ Konradsen L, Bech L, Ehrenbjerg M, Nickelsen T. Семилетнее наблюдение после травмы инверсии голеностопного сустава. Scandinavian journal of medicine & science in sports. 2002 Jun;12(3):129-35.
- ↑ Konradsen L, Ravn JB. Продолжительное время реакции малоберцовой мышцы при нестабильности голеностопного сустава. International journal of sports medicine. 1991 Jun;12(03):290-2.
- ↑ Rosenbaum D, Becker HP, Gerngroß H, Claes L. Времена реакции малоберцовой мышцы для диагностики функциональной нестабильности голеностопного сустава. Операции на стопе и голеностопе. 2000 Мар;6(1):31-8.
- ↑ Meeuwisse WH, Tyreman H, Hagel B, Emery C. Динамическая модель этиологии спортивных травм: рекурсивный характер риска и причинности. Клинический журнал спортивной медицины. 2007 Май 1;17(3):215-9.
- ↑ Helly KL, Bain KA, Hoch MC, Heebner NR, Gribble PA, Terada M, Kosik KB. Влияние посещения физической реабилитации после первой острой травмы латерального голеностопного сустава на статическую постуральную устойчивость у пациентов с хронической нестабильностью голеностопного сустава. J Sport Rehabil. 2021 Мар 22;30(7):1000-7.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Sweeney K, Patterson MR, Delahunt E. Координация постуральной координации нижней конечности через год после первой растяжки голеностопного сустава. Med Sci Sports Exerc. 2015 Мар 31;47(11):2398-405.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Sweeney K, Delahunt E. Стратегии межсуставной координации при одностороннем стоянии через 6 месяцев после первой растяжки латерального голеностопного сустава. Клиническая биомеханика. 2015 Фев 1;30(2):129-35.
- ↑ 15.0 15.1 Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Sweeney K, Delahunt E. Стратегии межсуставной координации при одностороннем стоянии через 6 месяцев после первой растяжки латерального голеностопного сустава. Клиническая биомеханика. 2015 Фев 1;30(2):129-35.
- ↑ Doherty C, Bleakley CM, Hertel J, Caulfield B, Ryan J, Delahunt E. Лабораторные измерения постуральной устойчивости во время теста на баланс в форме звезды после острой первой растяжки латерального голеностопного сустава. Журнал спортивной подготовки. 2015 Июн;50(6):651-64.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Дефицит динамического баланса через 6 месяцев после первой острой травмы латерального голеностопного сустава: лабораторный анализ. Журнал ортопедической и спортивной физической терапии. 2015 Авг;45(8):626-33.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Дефицит динамического баланса у лиц с хронической нестабильностью голеностопного сустава по сравнению с людьми с растяжением голеностопа через 1 год после первой травмы латерального голеностопного сустава. Операция на колене, спортивная травматология, артроскопия. 2016 Апр 1;24(4):1086-95.
- ↑ Simpson JD, Stewart EM, Macias DM, Chander H, Knight AC. Лица с хронической нестабильностью голеностопного сустава демонстрируют дефицит динамической постуральной устойчивости и измененные биомеханические характеристики одностороннего приземления: систематический обзор. Phys Ther Sport. 2019;37:210-9.
- ↑ Lee I, Ha S, Chae S, Jeong HS, Lee SY. Измененная биомеханика у лиц с хронической нестабильностью голеностопного сустава по сравнению с коперами и контрольной группой во время походки. J Athl Train. 2021 Авг 17;57(8):760–70.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Функция нижних конечностей при походке у участников с первой острой растяжкой латерального голеностопного сустава по сравнению с контрольной группой. Журнал электромиографии и кинезиологии. 2015 Фев 1;25(1):182-92.
- ↑ Doherty C, Bleakley CJ, Herte J, Caulfield B, Ryan J, Delahunt E. Биомеханика походки у участников через шесть месяцев после первой растяжки латерального голеностопного сустава.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Локомоторная биомеханика у лиц с хронической нестабильностью голеностопного сустава и коперами с растяжением латерального голеностопа. Журнал науки и медицины в спорте. 2016 Июл 1;19(7):524-30.
- ↑ Doherty C, Bleakley C, Hertel J, Sweeney K, Caulfield B, Ryan J, Delahunt E. Координация и симметрия нижней конечности при выполнении задачи прыжка с вертикальной высоты после острой растяжки голеностопа. Наука о движении человека. 2014 Дек 1;38:34-46.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Sweeney K, Patterson MR, Delahunt E. Стратегии координации и симметрии во время прыжка с вертикальной высоты, через 6 месяцев после первой растяжки латерального голеностопного сустава. Журнал ортопедических исследований. 2015 Окт;33(10):1537-44.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Sweeney K, Patterson MR, Delahunt E. Стратегии координации и симметрии во время прыжка с вертикальной высоты у людей с хронической нестабильностью голеностопа и коперами с растяжением латерального голеностопа. Физическая терапия. 2016 Авг 1;96(8):1152-61.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Стратегии моторного контроля при однократном приземлении после травмы голеностопа. Скандинавский журнал медицины и науки в спорте. 2015 Авг;25(4):525-33.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Стратегии движения при однократном приземлении через 6 месяцев после первой острой травмы латерального голеностопного сустава. Скандинавский журнал медицины и науки в спорте. 2015 Дек;25(6):806-17.
- ↑ 29.0 29.1 Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Стратегии движения при однократном приземлении у участников с хронической нестабильностью голеностопа по сравнению с коперами с латеральным растяжением голеностопа. Операция на колене, спортивная травматология, артроскопия. 2016 Апр 1;24(4):1049-59.
- ↑ Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Восстановление после первой растяжки латерального голеностопного сустава и предикторы хронической нестабильности голеностопа: проспективный когортный анализ. Американский журнал спортивной медицины. 2016 Апр;44(4):995-1003.
- ↑ 31.0 31.1 31.2 Denegar CR, Miller III SJ. Можно ли предотвратить хроническую нестабильность голеностопного сустава? Переосмысление управления растяжением латерального голеностопного сустава. Журнал спортивной подготовки. 2002 Окт;37(4):430.
- ↑ Viladot A, Lorenzo JC, Salazar J, Rodriguez A. Подтаранный сустав: эмбриология и морфология. Стопа и голеностопный сустав. 1984 Сен;5(2):54-66.
- ↑ Orteza LC, Vogelbach WD, Denegar CR. Влияние формованных и неформованных ортотиков на баланс и боль при беге трусцой после растяжения голеностопного сустава при инверсии. Журнал спортивной подготовки. 1992;27(1):80.
- ↑ Meadows JT, Meadows JT. Ортопедическая дифференциальная диагностика в физической терапии: подход в виде изучения случаев. Нью-Йорк, NY: McGraw-Hill; 1999.
