Введение
Успешная реабилитация после ампутации зависит от достижения пациентом целей, которые были определены междисциплинарной командой и оценены с помощью специфических критериев исхода для пациентов с ампутациями нижних конечностей. Успешная реабилитация, таким образом, тесно связана с эффективной выпиской, которая позволяет пациенту функционировать оптимально в его/её среде с необходимыми инструментами для правильного управления и самообслуживания дома, что способствует качеству жизни и укреплению пациента. Поскольку можно ожидать изменения использования протеза или изменения состояния здоровья со временем, следует своевременно проводить повторную оценку вышеуказанных критериев исхода.[1]
Однако в настоящий момент нет четких доказательств в литературе, подтверждающих оптимальный процесс выписки пациентов после ампутации, или предлагающих определяющие факторы для управления пациентами после выписки для поддержания их независимости через регулярные последующие обследования.
Определяющие факторы выписки: модель ВОЗ ICF
Ожидаемый уровень функциональной независимости пациентов будет зависеть не только от их физического и психологического состояния, но и от их социальной среды.[2]
Фактически, ВОЗ разработала международный стандарт, используемый для описания и измерения здоровья и функциональности: Международную классификацию функционирования, состояния здоровья и инвалидности, более известную как ICF (International Classification of Functioning, Disability and Health (ICF)). Вместо того чтобы сосредоточиться на диагнозе или инвалидности пациента, ICF поощряет медицинских специалистов применять целостный подход через биопсихосоциальную модель, которая рассматривает все аспекты, присутствующие в жизни человека (состояние здоровья, факторы окружающей среды и личные факторы) как взаимодействующие элементы, определяющие три уровня функционирования (структура и функции тела, активность и участие).
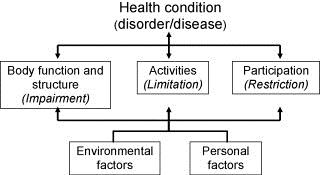
В соответствии с моделью ICF, Роммерс и др. описывают, как «параметры, такие как физическое состояние, социальные факторы, возраст и сопутствующие заболевания, являются влияющими факторами при определении места выписки» [3]. Именно посредством учета активности и участия пациентов медицинская команда может эффективно направить их на постепенное возобновление роли в сообществе, будь то занятия спортом или возвращение к работе.
Перед выпиской эрготерапевты и физиотерапевты также должны провести подробное интервью с пациентами, касающееся факторов окружающей среды. Например, положительное укрепление важности реинтеграции в социальную сеть пациента является важным для их восстановления и не должно быть упущено из виду командой реабилитации [4] Вместе с пациентом и его семьей команда реабилитации также определяет необходимость изменений вокруг их дома, изменения в повседневной жизни или переезд в резиденцию, обеспечивающую помощь. Действительно, функциональные результаты у пациентов с ампутациями улучшаются за счет изменения их физической среды [5].
Личные факторы, такие как механизмы преодоления в условиях утраты или общие поведенческие модели, также должны быть учтены для обеспечения благополучия пациентов как во время, так и после этапа поддержания, когда они находятся дома.
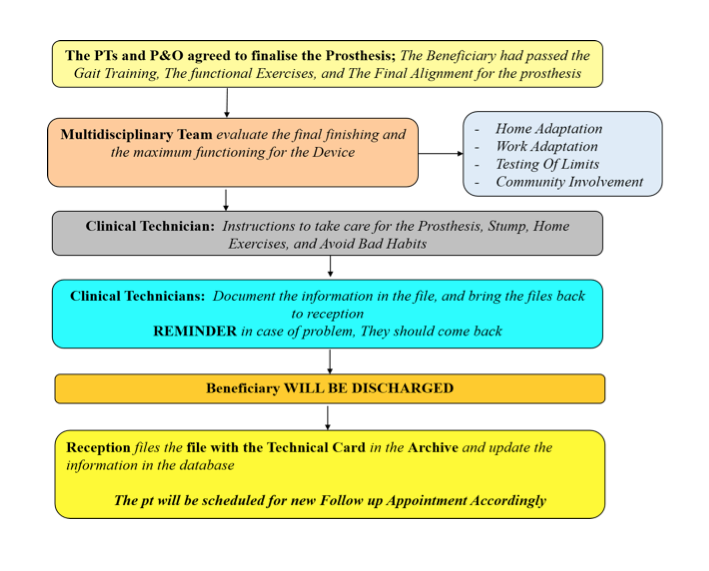
Диаграмма ниже иллюстрирует пример стандартизированной процедуры, разработанной при поддержке Международного комитета Красного Креста для лучшей практики в Национальном управлении по протезированию и ортопедии (NAPO) в Хартуме, Судан. Она описывает общий процесс после реабилитации и правильной подгонки, который включает тщательную оценку и адаптацию дома/на работе, инструкции по самообслуживанию и управлению дома, окончательную выписку и последующее наблюдение. Роль междисциплинарной команды состоит в сотрудничестве и работе с получателем для оптимального качества жизни, обеспечивая при этом, чтобы вся информация была документирована в карте пациента.
Самообслуживание и управление
В течение реабилитационного процесса медицинские специалисты помогают пациентам приобретать навыки и инструменты, необходимые для адаптации к жизни после ампутации, через терапевтическое обучение [6]. Пантера и др. (2014) рассмотрели литературные источники и проанализировали мнение экспертов, изучая терапевтическое обучение для людей после ампутации. Темы, которые были признаны важными, включают[6]:
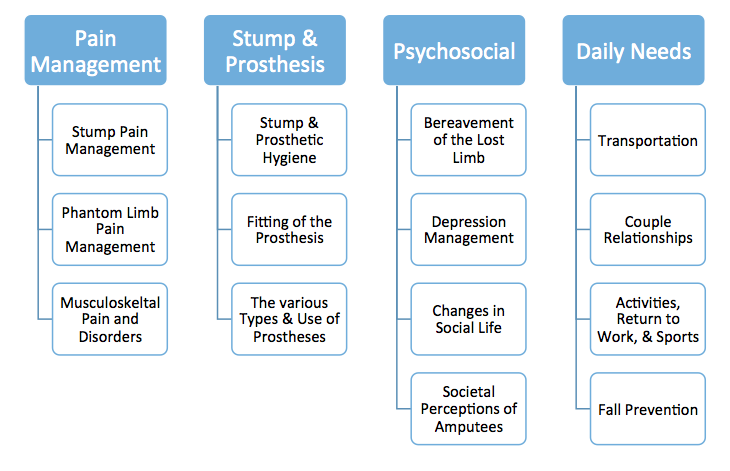
Темы, которые будут рассмотрены в этой статье, касаются физической активности и диеты, гигиены культи и протеза, когда необходимо связаться с медицинской командой, а также эффективного последующего наблюдения за пациентами.
Образ жизни и привычки
Ампутация является основной причиной постоянной инвалидности и может изменить времяпрепровождение человека из-за тревожности, депрессии и изоляции. Есть доказательства того, что физическая активность может предотвратить и лечить заболевания и иметь много дополнительных преимуществ для людей, сталкивающихся с физическими или психологическими проблемами, что поддерживается Всемирной организацией здравоохранения. [4]
Физиотерапевт должен предоставить план упражнений с четкими указаниями по ограничению активности, если таковые имеются, и способами предотвращения осложнений, таких как контрактуры или снижение кровотока к культи. Пациент может возобновить свои повседневные деятельности в соответствии с указаниями медицинских специалистов и должен быть поощрен делать как можно больше. Это усилит уверенность человека и улучшит доверие к его/её возможностям с новым протезом.
Здоровые привычки могут быть предложены в это время. При планировании выписки диабетических пациентов диетические рекомендации особенно важны. Медицинские специалисты должны разъяснять им важность строгого контроля уровня сахара в крови, предотвращения язв и инфекций путем тщательного осмотра кожи и надлежащей обуви.
Гигиена культи и протеза
Важно, чтобы пациенты правильно ухаживали за своей культей и протезом, чтобы избежать осложнений, таких как инфекция в области раны, пролежни, боль из-за неправильного выравнивания или мышечные контрактуры. Важно:
- В зависимости от стадии заживления раны и указаний врача держать рану чистой и сухой ИЛИ ежедневно мыть культю после снятия повязок и тщательно её высушивать
- Осторожно очищать область вокруг раны мягким мылом и водой
- Ежедневно осматривать культю, в поисках красных участков или грязи
- Перематывать культю каждые 2–4 часа эластичным бинтом, как показано медицинской командой
- Носить обувь, подобную той, что обычно носят, чтобы избежать изменений в выравнивании тела и сопутствующих изменений в точках давления в протезе
- Регулярно проверять протез на наличие ослабленных частей или поврежденных участков
- Носить чистые и сухие носки с протезом
- Очищать гнездо протеза мылом и водой
- Поддерживать стабильный вес тела для оптимальной подгонки протеза
- Для ампутаций ниже колена лежать на животе 3-4 раза в день в течение 20 минут, чтобы растянуть мышцы бедра.

Когда обращаться к медицинской команде
После выписки пациенты должны быть уверены в том, когда следует обратиться к медицинской команде или врачу. Некоторые моменты:
- Культя, которая выглядит более красной
- Кожа вокруг культи теплее
- Отек, выпуклость или кровотечение вокруг раны
- Неприятный запах из раны
- Другие признаки и симптомы инфекции, такие как лихорадка или озноб
- Боль, которой не удается контролировать с помощью назначенных лекарств
- Побочные эффекты от лекарств, такие как головокружение, тошнота, галлюцинации
- Если у пациента есть какие-либо дополнительные вопросы, касающиеся ампутации или ухода за культей
Социальная Инклюзия
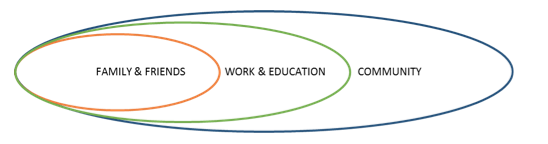
Достижение социальной инклюзии — это реальная задача, которая будет зависеть от многих факторов. Обычно мы определяем 3 уровня инклюзии, которые позволят ампутанту полностью участвовать в жизни общества. Домашняя и приватная среда; рабочие и учебные места; общество и публичная среда. Специальные советы и поддержка могут быть предоставлены для каждого уровня, и успех инклюзии (благополучие людей и чувство уважения, самооценка) будет зависеть от комбинации этих 3 уровней взаимодействия.
Роль и поддержка семьи/опекунов
Присутствие и участие семьи/опекунов с ампутантом на протяжении всего процесса реабилитации очень важно. Преодоление новой ситуации — это вызов как для ампутанта, так и для его семьи/опекунов. Во время выписки и возвращения домой, подходящая подготовка и хорошее понимание ролей друг друга определяют успех этого сложного этапа. Обучение и советы должны быть направлены в этом смысле, способствуя обсуждению и саморефлексии с семьей и опекуном в их новой роли.
Терапевтическая команда должна также обучать семью/опекунов техническим вопросам, чтобы они могли помочь своему близкому, если это необходимо (повязки, переносы, профилактика) без тревоги. Очень важно вовлекать семью/опекунов во все упражнения и домашние программы, чтобы облегчить взаимодействие между членами семьи.
Семья/опекун ампутанта, возможно, также переживают свое собственное чувство утраты и могут испытывать трудности с адаптацией к изменениям в своем жизненном укладе. Это нормально и в основном обусловлено стрессом и дополнительной ответственностью за уход за своим близким. Обучение ампутанта и психологическая поддержка должны всегда включать раздел о семейной инклюзии и добрососедском отношении к другим членам семьи.
Возвращение к работе и активностям
Обзор литературы Бургера и Маринчека[7] подчеркивает рецидивирующую частоту в 66% для возвращения к работе, с 22 до 67% субъектов, которые сохранили ту же профессию, и остальных, кому пришлось поменять профессию.
Согласно различным исследованиям, возвращение к работе зависит от:
| Факторы, влияющие на возвращение к работе | Описание |
| Общие факторы |
|
| Факторы, связанные с инвалидностью из-за ампутации |
|
| Факторы, связанные с работой |
|
Поскольку возвращение к работе является одной из основных целей и мерой реабилитации [9] [10], членами команды должна быть внедрена эффективная профессиональная реабилитация и консультирование для пациентов, чтобы провести их через трудности социальной реинсерции. Совместная работа и сотрудничество между специалистами по реабилитации здравоохранения, врачами компании и работодателями необходимы для оптимального руководства по направлению индивидов [7].
Такое профессиональное обучение описано "Ассоциацией профессиональной реабилитации Великобритании" и иллюстрировано на диаграмме ниже. Команда сначала проводит тщательную оценку (интересы/готовность к работе/навыки), устанавливает реалистичные цели с пациентами, предоставляет и продвигает рекомендации по здоровью, а также направляет их на адаптацию к медицинскому и психологическому воздействию их инвалидности через эффективные психосоциальные вмешательства. Карьерное консультирование или трудоустройство следуют и могут требовать дополнительного образования или обучения. Далее осуществляется оценка функциональной и рабочей способности пациентов, и при необходимости дополнительные корректировки в том же цикле.
Клиника для ампутантов при Совете по компенсации работникам Онтарио в Канаде является примером центров, которые обслуживают рабочих, потерявших конечность в результате несчастного случая на работе. Она ориентирована на помощь им с медицинскими, протезными, психосоциальными и профессиональными услугами [8].
Безопасное возвращение детей к их активностям и в школу также обеспечивается путем аналогичной оценки физической и психосоциальной среды вокруг этих пациентов и работы с родителями для эффективного возвращения к их повседневной жизни с новым протезом.
Социальные и спортивные мероприятия
Участие в социальных активностях и спорте укрепляет людей с умственными и физическими ограничениями. Оно поддерживает их активными, улучшает их общее состояние, равновесие и моторную координацию, а также предотвращает дальнейшую инвалидизацию. Социальные и спортивные мероприятия также способствуют надежде, самооценке, реинтеграции в общественную и профессиональную жизнь, солидарности между людьми и осведомленности общества о проблемах инвалидности. С ростом уверенности в себе ампутанты могут захотеть играть активную роль в своих сообществах. Социальные и спортивные мероприятия предоставляют сообществам возможность разрабатывать инновационные и культурно приемлемые подходы к инвалидизации.
В рамках управления выпиской ампутантов необходимо направлять ампутантов в группы ампутантов и ассоциации инвалидного спорта рядом с их местом жительства, независимо от возраста и уровня их независимости.
Психологическая поддержка
Скорбь и утрата ожидаются у пациентов перед лицом потери конечности. Роль физиотерапевтов заключается в их активном слушании и предоставлении направлений к соответствующему психологическому уходу и консультированию в области психического здоровья.
Например, существуют группы и ассоциации, связывающие ампутантов и их опекунов с другими людьми, живущими с аналогичными проблемами. Видео "Transformation" дает возможность заглянуть в повседневную жизнь людей с новым протезом, как часть усилий коалиции ампутантов, направленных на объединение людей для взаимной поддержки в преодолении трудностей.
Группы взаимной поддержки действительно могут помочь ампутантам найти свой собственный путь, поделившись своим опытом. Ампутанты, посещающие группы взаимной поддержки, сообщают, что возможность обсудить свою ситуацию с другими, сталкивающимися с аналогичными проблемами, может предложить ценные новые перспективы и чувство принадлежности к сообществу в отношении проблемы, которая, напротив, часто заставляет ампутантов чувствовать себя изолированными и исключенными.
Рекомендации BACPAR
Британская ассоциация дипломированных физиотерапевтов в области ампутационной реабилитации (BACPAR) опубликовала клинические руководства по управлению ампутантами, включая рекомендации по наилучшей практике при выписке и поддержке состояния.[1]

Ссылки
- ↑ 1.0 1.1 Broomhead P, Clark K, Dawes D, Hale C, Lambert A, Quinlivan D, Randell T, Shepherd R, Withpetersen J. (2012) Клинические руководства, основанные на доказательствах, по лечению взрослых с протезами нижних конечностей, 2-е издание. Chartered Society of Physiotherapy: Лондон.
- ↑ Hanley, M. A., Jensen, M. P., Ehde, D. M., Hoffman, A. J., Patterson, D. R., & Robinson, L. R. (2004). Психосоциальные предикторы долгосрочной адаптации к ампутации нижних конечностей и болям в фантомной конечности. Disability & Rehabilitation, 26(14-15), 882-893.
- ↑ Rommers, G. M., Vos, L. D. W., Groothoff, J. W., Schuiling, C. H., &Eisma, W. H. (1997). Эпидемиология ампутаций нижних конечностей на севере Нидерландов: этиология, место выбытия и использование протезов. Prosthetics and orthotics international, 21(2), 92-99.
- ↑ 4.0 4.1 Deans, S. A., McFadyen, A. K., & Rowe, P. J. (2008). Физическая активность и качество жизни: исследование популяции лиц с ампутацией нижних конечностей. Prosthetics and orthotics international, 32(2), 186-200.
- ↑ Collin, C., Wade, D. T., & Cochrane, G. M. (1992). Функциональные результаты у пациентов с ампутацией нижних конечностей и периферическим сосудистым заболеванием. Clinical Rehabilitation, 6(1), 13-21.
- ↑ 6.0 6.1 Pantera, E., Pourtier-Piotte, C., Bensoussan, L., &Coudeyre, E. (2014). Обучение пациентов после ампутации: систематический обзор и мнения экспертов. Annals of physical and rehabilitation medicine, 57(3), 143-158.
- ↑ 7.0 7.1 Burger, H., &Marincek, C. (2007). Возвращение к работе после ампутации нижних конечностей. Disability & Rehabilitation, 29(17), 1323-1329.
- ↑ 8.0 8.1 Millstein, S., Bain, D., & Hunter, G. A. (1985). Обзор трудоустройства промышленных ампутантов - факторы, влияющие на реабилитацию. Prosthetics and orthotics international, 9(2), 69-78.
- ↑ Penn-Barwell, J. G. (2011). Результаты ампутации нижних конечностей после травмы: систематический обзор и мета-анализ. Injury-International Journal of the Care of the Injured, 42(12), 1474-1479.
- ↑ MacKenzie, E. J., Bosse, M. J., Castillo, R. C., Smith, D. G., Webb, L. X., Kellam, J. F., ... & McCarthy, M. L. (2004). Функциональные результаты после травматической ампутации нижних конечностей. The Journal of Bone & Joint Surgery, 86(8), 1636-1645.
Дополнительная литература
Всемирная организация здравоохранения (2004). Руководство по реабилитации лиц с ампутацией конечностей. Министерство обороны США. Программа реабилитации ампутантов Moss Rehab. Госпиталь Moss Rehab, США.
Zidarov, D., Swaine, B., & Gauthier-Gagnon, C. (2009). Качество жизни лиц с ампутацией нижних конечностей в ходе реабилитации и через 3 месяца после нее. Archives of physical medicine and rehabilitation, 90(4), 634-645.
Hagberg, K. (2006). Трансфеморальная ампутация, качество жизни и функции протеза. Исследования, сосредоточенные на лицах с ампутацией по причинам, не связанным с периферическим сосудистым заболеванием, с гнездом или остеоинтегральными протезами. Департамент ортопедии, Институт клинических наук, Академия Sahlgrenska при Гетеборгском университете, Швеция.
