Введение
Долгосрочные заболевания (LTCs), также известные как хронические заболевания или несообщаемые болезни (NCDs)[1], определяются как физические или психические состояния здоровья, требующие управления в течение длительного времени.[2] Это хронические состояния, которые не могут передаваться от одного человека к другому. Они вызываются различными факторами, включая генетику, физиологию, окружающую среду и поведение индивидуума.[3]
Примеры:
- Сердечные заболевания
- Инсульт
- Рак
- Диабет
- Хронические заболевания легких, такие как хроническая обструктивная болезнь легких и астма
Статистика и факты
-
Долгосрочные заболевания ответственны за 41 миллион смертей ежегодно, что составляет 70% всех смертей по всему миру.[1] Предполагается, что к 2030 году это число достигнет 52 миллионов.[4]
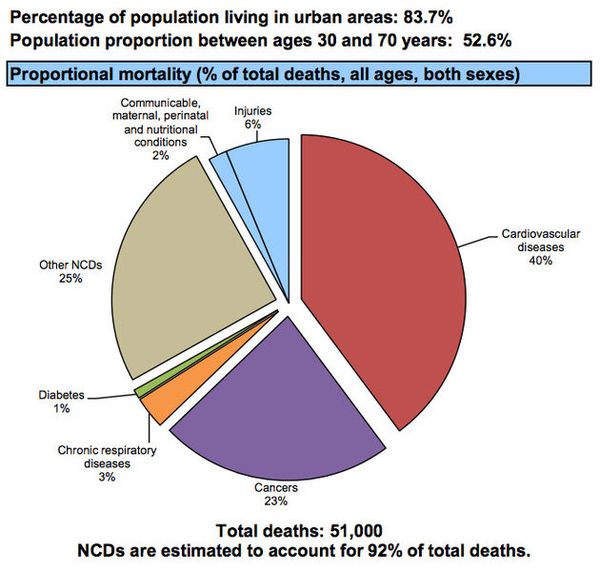
- Согласно информации Всемирной организации здравоохранения, Сердечно-сосудистые заболевания являются причиной большинства смертей от NCDs, или 17.9 миллиона человек ежегодно, за ними следуют раковые заболевания (9.0 миллионов), заболевания дыхательной системы (3.9 миллионов) и диабет (1.6 миллионов)[1]
- 15% молодых людей в возрасте 11-15 лет имеют LTCs[5]
- 15 миллионов всех смертей, связанных с NCDs, происходят в возрасте от 30 до 69 лет[1]
- Около 1.7 миллиона (4% смертей от NCDs) произошло у людей младше 30 лет[6]
- В Шотландии LTCs составляют 80% всех консультаций у врачей общей практики, и пациенты с этими состояниями в два раза чаще попадают в больницу[7]
- В Англии оценивается, что только 59% людей с LTCs работают, по сравнению с 72% общего населения[5]
- NCDs непропорционально влияют на людей в странах с низким и средним уровнем доходов.[1][6] Прогнозируется, что к 2040 году в странах с низким и средним уровнем доходов будет наблюдаться значительное увеличение инвалидности, болезней и преждевременных смертей от NCDs[8]
Причины и факторы риска
Вредное поведение, такое как сидячий образ жизни, нездоровая диета, воздействие табачного дыма или вредное употребление алкоголя, являются факторами, способствующими LTCs.[1] Популяционное когортное исследование 2019 года показало, что отсутствие трех факторов риска (курение, гипертония и избыточный вес) задерживает начало NCDs на девять лет у лиц старше 45 лет.[9]
Всемирная организация здравоохранения классифицировала факторы, способствующие LTCs, на две категории[1]:
Модифицируемые поведенческие факторы риска:
- Табак (включая пассивное курение)
- Избыточное потребление соли/натрия
- Употребление алкоголя
- Отсутствие или недостаточная физическая активность
Метаболические факторы риска:
- Гипертония
- избыточный вес/ожирение
- гипергликемия (высокий уровень глюкозы в крови)
- гиперлипидемия (высокий уровень жиров в крови)
Воздействие на индивидуума и общество
Долгосрочные заболевания связаны с мультиморбидностями, которые влияют на качество жизни индивидуума и нагружают систему здравоохранения.
Люди с мультиморбидностями имеют сниженный функциональный статус, качество жизни, трудоспособность и результаты в области здоровья, по сравнению с теми, у кого мультиморбидности нет[10].
LTCs могут негативно влиять на мобильность индивидуума и вызывать социальные последствия, такие как домашняя изоляция, инвалидность по уходу за собой и прикованность к постели. Конечными последствиями могут стать социальная изоляция, конфликты в семье и даже стигматизация[11].
Справляться с долгосрочными заболеваниями может быть трудно, они могут быть стрессовыми или инвалидизирующими. Потеря интереса, чувство вины или ответственности и низкая самооценка могут усугубить развитие заболевания. Человек может также утратить способность участвовать в действиях, приносящих смысл и цель жизни[12].
Экономическое бремя LTCs значительно. По оценкам ООН, кумулятивные потери мировой экономики к 2030 году могут достигнуть $47 триллионов из-за LTCs[13].
Предполагаемая стоимость ухода за лицами с долгосрочными состояниями в Великобритании составляла £320 миллионов в 2017 году[2].
Политика здравоохранения
Роль поведенческих факторов в развитии хронических заболеваний значительна. Изменение этих факторов может помочь в профилактике и управлении этими состояниями.
Модель здравоохранения поддерживает профилактику и антисипативный уход за хроническими заболеваниями с помощью превентивных мер, укрепления здоровья и поощрения адвокации пациентов[2].
Каждый контакт имеет значение (MECC) — это подход к изменению поведения, который побуждает медицинских работников использовать повседневные взаимодействия для продвижения изменений в поведении, которые оказывают положительное влияние на здоровье и благополучие людей, сообществ и популяций.
MECC сосредоточен на изменениях образа жизни, которые могут повлиять на здоровье людей, таких как:
- Прекращение курения
- Ограничение употребления алкоголя до рекомендованных норм
- Здоровое питание - здоровые диеты, такие как средиземноморская диета и новая северная диета, предложены как способы снижения факторов риска, связанных с хроническими заболеваниями[14]
- Физическая активность
- Сохранение здорового веса
- Психическое здоровье и благополучие
Подробнее о MECC читайте здесь.
Модель MECC была интегрирована в практику физиотерапии несколькими организациями и имела успешные результаты в улучшении общения о здоровье и продвижении физической активности[15].
Физиотерапия и укрепление здоровья
Физиотерапия имеет важную роль в профилактике хронических заболеваний на разных этапах[2]:
- Медицинская профилактика путем использования различных интервенций в кардиологической реабилитации для сердечных заболеваний
- Поведенческая профилактика, поддерживающая людей и поощряющая меры здорового образа жизни
- Социально-экологическая интервенция с образованием о мерах защиты окружающей среды и поддержкой политик трудовой деятельности
Модель "Каждый контакт имеет значение" может быть интегрирована в практику физиотерапии на четырех этапах[2]:
- Скрининг состояния здоровья и определение областей изменений
- Постановка повестки дня, обсуждение необходимых изменений с пациентом
- Готовность к изменениям, обсуждение и оценка препятствий для изменений
- Установка целей с использованием SMART целей
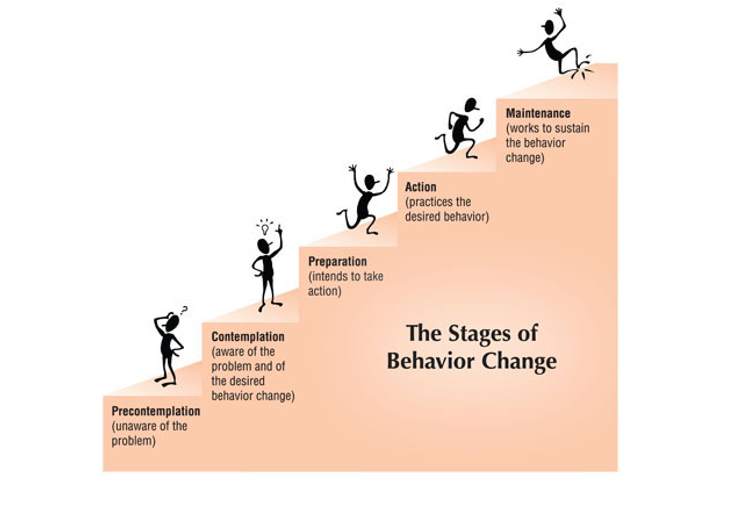
Психическая готовность может быть препятствием для изменений образа жизни. Существует шесть стадий умственной подготовки, которые физиотерапевты должны осознавать, чтобы помочь своим пациентам улучшить их здоровье и благополучие[2]:
- Предварительное размышление: пациент осознает проблему, но не готов действовать
- Размышление: пациент осознает путь к изменению
- Подготовка: физиотерапевты могут помочь, используя SMART цели
- План действий: на основе выявленных целей
- Поддержка: где большинство терпит неудачу. Физиотерапевты могут помочь, поощряя и поддерживая приверженность пациента
- Рецидив: если это происходит, физиотерапевты могут помочь, проводя повторную оценку и устанавливая новые цели
Самоуправление:
Самоуправление — это мощный инструмент, который позволяет пациентам брать контроль над своим лечением, активно сотрудничая для принятия мер по своему выздоровлению.[2]
Роль физиотерапии в самоуправлении:[2]
- поддерживать пациентов в получении правильного диагноза и четком понимании патологии
- общение с пациентами с использованием открытых вопросов, которые побуждают пациентов взаимодействовать и размышлять о своем образе жизни и поведении
- установка целей, чтобы показать пациентам их потенциал
- Использование цифровых/теле-решений: для сопереживания и связи с пациентами, особенно когда путешествие/передвижение затруднено. Доступность видео и изображений может сделать лечение проще и легким для понимания. Приложения для смартфонов предлагают простой и доступный интерфейс и предлагают спектр технологий, которые способствуют участию в плане лечения, таких как шаблоны упражнений, онлайн-расписания, обратная связь в реальном времени и мониторинг жизненно важных показателей. Однако использование цифрового здравоохранения имеет некоторые недостатки, такие как риск нарушения данных и компрометации конфиденциальности пациента, а также связанные с этим высокие затраты, особенно в условиях с низкими ресурсами.
- Продвижение использования наборов для самостоятельного тестирования и проверки жизненно важных показателей для диабета и артериального давления
- Использование скрининговых тестов для выявления рисков, таких как тест скорости ходьбы и тест "встаньте и идите"
- Работа в интегрированной команде ухода и использование эффективной схемы направления для связи пациентов с другими службами и направления их к поддержке, когда это необходимо[2]
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Всемирная организация здравоохранения. Непередаваемые болезни. Доступно по ссылке:https://www.who.int/news-room/fact-sheets/detail/noncommunicable-diseases (дата обращения 20 мая 2020 г.)
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8 Haentjens M. Предвосхитительное лечение хронических заболеваний в физиотерапии. Курс Physioplus 2020
- ↑ Tabish SA. Болезни образа жизни: последствия, характеристики, причины и контроль. Журнал кардиологии и актуальных исследований. 2017;9(3): 326-9.
- ↑ Kelland K. Хронические заболевания будут стоить $47 трлн к 2030 году: WEF. Reuters 2011. Доступно по ссылке: https://www.reuters.com/article/us-disease-chronic-costs-idUSTRE78H2IY20110918 (дата обращения 20 мая 2020 г.)
- ↑ 5.0 5.1 Комитет по переговорам по фармацевтическим услугам. Важные факты, статистика и цитаты по поводу хронических заболеваний. Доступно по ссылке:http://psnc.org.uk/services-commissioning/essential-facts-stats-and-quotes-relating-to-long-term-conditions/ (дата обращения 20 мая 2020 г.)
- ↑ 6.0 6.1 Сотрудники NCD Countdown 2030. NCD Countdown 2030: мировые тенденции смертности от непередаваемых болезней и прогресс в направлении целей устойчивого развития, 3.4. Lancet. 2018;392(10152):1072-88.
- ↑ Scotland A. Управление хроническими заболеваниями. Эдинбург: Audit Scotland. 2007.
- ↑ Reeve B, Gostin LO. "Большие" продукты, табак и алкоголь: снижение влияния промышленности на законы и политики профилактики непередаваемых болезней. Комментарий на "Устранение НПБ: проблемы продвижения на рынке промышленности и вмешательства". Int J Health Policy Manag. 2019;8(7):450-4.
- ↑ Licher S, Heshmatollah A, van der Willik KD, Stricker BHC, Ruiter R, de Roos EW и др. Риск на протяжении жизни и многоморбидность непередаваемых болезней и продолжительность жизни в отсутствие болезней в общей популяции: популяционное когортное исследование. PLoS Med. 2019;16(2):e1002741.
- ↑ Распространенность, расходы и осложнения при наличии нескольких хронических состояний у пожилых.Arch Intern Med. 2002; 162: 2269-2276
- ↑ Roca M, Mitu O, Roca IC, Mitu F. Хронические болезни--медицинские и социальные аспекты. Revista de Cercetare si Interventie Sociala. 2015 Jun 1;49.
- ↑ Roberts L. Психологические аспекты хронических заболеваний. Sheffield APT.Доступно по ссылке: https://www.sth.nhs.uk/clientfiles/File/Mental%20Health%20Awareness%20presentation%20-%20based%20on%20Maria%20and%20Ian's%20POTS%20training.pdf (дата обращения 20 мая 2020 г.)
- ↑ Институт глобальных здравоохранительных наук. Непередаваемые болезни могут стоить мировой экономике $47 трлн к 2030 году. Доступно по ссылке:https://globalhealthsciences.ucsf.edu/news/non-communicable-disease-could-cost-global-economy-47-trillion-2030 (последняя дата обращения 20 мая 2020 г.)
- ↑ Iriti M, Varoni EM, Vitalini S. Здоровое питание и модифицируемые факторы риска непередаваемых болезней - европейский взгляд. Foods. 2020;9(7):940.
- ↑ Cooper-Ryan AM, Ure CM. Каждое общение имеет значение: оценка использования MECC в амбулаторной службе МСК физиотерапии и объединенной МСК службе в больнице Фэрфилд, частью организации ухода за Бьюри и Рочдейлом, которая входит в группу Северного альянса по уходу.
