Введение
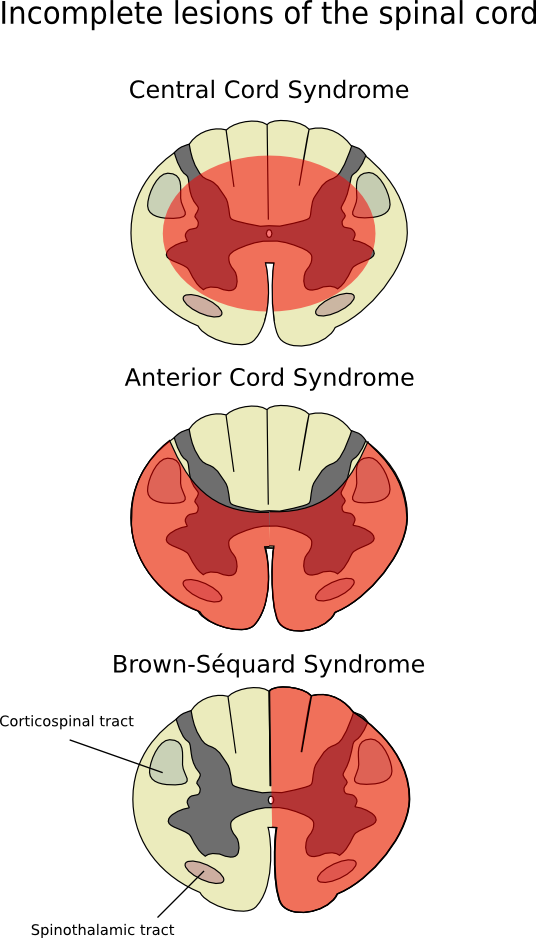
Синдром передней части спинного мозга также известен как синдром передней спинномозговой артерии (ASAS) или синдром вентрального канала (VCS)[1]. ASAS является неполной травмой спинного мозга (SCI), которая часто связана с флексией травм шейной области, в результате чего происходит инфаркт передних двух третей спинного мозга и/или его кровоснабжения передней спинномозговой артерией[2]. У пациентов наблюдаются нарушения ощущений боли и температуры, тогда как вибрационные и проприоцептивные ощущения сохраняются. Моторные дефициты наблюдаются как на уровне травмы, так и ниже него.
Клинически релевантная анатомия
ASAS вызывается ишемией в передней спинномозговой артерии (ASA), которая снабжает кровью передние 2/3 спинного мозга. Передняя спинномозговая артерия, с небольшим вкладом радикулярных артерий, снабжает кровью двусторонние передние и боковые рога спинного мозга, а также двусторонние спиноталамические тракты и кортикоспинальные тракты. Для лучшего понимания клинической картины и патологического процесса необходимо иметь представление о соматотопическом расположении трактов в спинном мозге. Передние рога и кортикоспинальные тракты контролируют соматическую моторную систему от шеи до ног. Боковые рога охватывают сегменты T1-L2 спинного мозга и содержат клеточные тела нейронов симпатической нервной системы. Спиноталамические тракты переносят информацию о болевых и температурных ощущениях.[3]
Этиология
- Ятрогенная (самая частая): Перекрестное зажимание аорты во время ремонта аневризмы грудной и брюшной аорты.[4]
- Прямая травма[2]:
- Травма от сжатия
- Изолирующий перелом
- Огнестрельное/ножевое ранение
- Косвенная травма: окклюзия/гипоперфузия передней спинномозговой артерии (ASA) и ишемия в зоне снабжения ASA[3][4]:
- Тяжелая гипотензия
- Атеротромботическое заболевание
- Васкулит
Патологический процесс
Передние две трети мозгового столба содержат важные тракты для правильного функционирования центральной нервной системы (ЦНС); травма нарушает действия этих трактов. Повреждение эферентного кортикоспинального тракта приводит к нарушению моторной функции, тогда как повреждение спиноцеребеллярного и спиноталамического трактов вызывает сенсорные дефициты.
Механизмы травмы
- Окклюзия передней спинномозговой артерии приводит к:
- Нарушение кровотока через спинномозговую артерию вызывает → ишемию и инфаркт спинного мозга на уровне нарушения кровоснабжения, приводя → к инфаркту кортикоспинального и спиноталамического трактов[4]
- Позвонковые/осколочные переломы :
- Результирующие в силы, приходящие сверху или снизу тела позвонка (в зависимости от травмы)
- Нуклеус пульпозус межпозвоночного диска вталкивается в тело позвонка → осколочный (изолирующий) перелом → травма спинного мозга, связанная с силой и направлением травматического события.
Физиологические последствия
Окклюзия/гипоперфузия артерии приводит к:
- Ишемические и реперфузионные повреждения→вызывают повреждение спинного мозга путем активации глиальных клеток, нарушения гемато-спинномозгового барьера (BSCB), отека тканей и притока нейтрофилов.
- Дополнительная гибель нейронов возникает из-за сопутствующей воспалительной реакции, оксидативного стресса и активации путей апоптоза, которые вместе также называются «реперфузионное повреждение'[3].
Механическая травма спинного мозга происходит в два этапа:
- Начальная прямая травма приводит к→ острой компрессии и нарушению сосудистых и аксонных структур.
- На втором этапе происходит каскад событий, вызванных травмой, включая кровоизлияние, отек, воспаление, демиелинизацию, патологические изменения в нейронах и олигодендроглии, а также активацию микроглии и астроцитов на ранней стадии.
- Поздняя стадия включает образование рубцов, дегенерацию Валлера, развитие кист и сирингса и шванноз [1][3].
Клиническая картина
Клиническая картина синдрома ASA варьируется в зависимости от уровня ишемии. Различны степени мышечной слабости и диссоциации сенсорных потерь: ощущение боли уменьшается или отсутствует, тогда как проприоцепция относительно или полностью сохраняется. Из-за анатомической близости пирамидальных и спиноталамических трактов в мозговом столбе потеря моторной силы обычно отражает потерю боли. Другие симптомы синдрома зависят от места повреждения мозгового столба. В целом, существует вероятность автономной дисплексии, нарушений движения и сексуальных функций, неврологической боли, а также дисфункции мочевого пузыря и кишечника[1].
Моторные функции
- Ниже уровня травмы спинного мозга наблюдается двусторонняя моторная дисфункция, поскольку обе половинки передней части спинного мозга получают кровоснабжение от одной срединной передней спинномозговой артерии. Редкие случаи ASA были зарегистрированы с односторонней симптоматикой, что может быть связано с коллатерализацией от одной задней спинномозговой артерии или окклюзией односторонних артерий сулькализации.
- Клиническое начало ASA внезапное, с болью. В зависимости от зоны инфаркта, степень дисфункции варьируется от вялой параплегии или тетраплегии ниже поражения.
- Ранние моторные дефициты из-за спинального шока состоят из вялости с отсутствием рефлексов, за которыми следует их постепенное восстановление и повышение тонуса или спастичности. Как правило, первым симптомом является острая боль в спине, участок такой боли чаще всего соответствует уровню повреждения в спинном мозге[4].
Чувствительность
- Изменения температуры и болевой чувствительности наблюдаются на два-три сегмента дерматом ниже уровня травмы, поскольку спиноталамический тракт поднимается как минимум на два-три сегмента до перекрестка в передней комиссуре[5].
- Вибрационные, мелкоприкосновенные и проприоцептивные сенсорные модальности сохраняются, поскольку они переносятся задними столбами, которые снабжаются двумя задними спинномозговыми артериями и расположены в задней одной третьей части ствола[1].
Диагностические процедуры
АСАС обычно подозревается на основании детальной истории болезни и физических находок. Нейровизуализационные исследования могут исключить и подтвердить диагноз АСАС.[3]
Исследования визуализации
- (МРТ) визуализация является предпочтительным методом для визуальной оценки ишемии спинного мозга, который должен включать аксиальные и сагиттальные диффузионно-взвешенные МРТ исследования. Эти диффузионно-взвешенные изображения помогают различать воспаление и ишемию.[3]
- Характерные черты МРТ-изображений острой ишемии спинного мозга включают тонкие "карандашоподобные" гиперинтенсивности на сагиттальных Т2-взвешенных изображениях, с увеличением спинного мозга или без него. [4]
- В то время как, аксиальные МР-изображения показывают два центральных Т2-гиперинтенсивных сигнала по обе стороны переднего рога, которые выглядят как две яркие точки, напоминающие "глаза совы"[3][4].
Лабораторные исследования
- Поясничная пункция с анализом спинномозговой жидкости (СМЖ) — помогает исключить рассеянный склероз, инфекцию или воспалительное заболевание.
- Эхокардиограмма — исключает источники эмболии, такие как инфекционный эндокардит.
- Лабораторные исследования крови и мочи — инфекция (боррелиоз, болезнь Лайма, сифилис, вирус иммунодефицита человека, вирус герпеса), гиперкоагуляция, атеросклеротическое заболевание, воспалительные расстройства, ревматологические заболевания или связанные с лекарствами.[3]
Оценка исходов
При оценке пациента с повреждением спинного мозга важно определить степень неврологического повреждения (например, неполное или полное). Неполные повреждения имеют более высокие шансы на неврологическое восстановление.
Определение неврологического уровня и является ли это полностью-неполное повреждение уровня спинного мозга можно провести с помощью Шкалы нарушения функций Американской Ассоциации травмы спинного мозга (ASIA).
Детальная история болезни вместе с клинической неврологической оценкой и записью влияют на принятие решений о лечении и предоставляют прогностическую информацию. Для получения более подробной информации об инструментах оценки при травмах спинного мозга, пожалуйста, ознакомьтесь с этими страницами:
- Обзор средств оценки повреждений спинного мозга
- Оценка повреждений спинного мозга
Управление/Интервенции
Лечение в основном поддерживающее и следует руководствам по острой травматической травме спинного мозга, ишемии головного мозга, атеросклеротическим сосудистым заболеваниям. Лечение в основном ограничивается улучшением симптомов и предотвращением будущих осложнений. Ограничения в подвижности и повседневной активности, дисфункция мочевого пузыря, кишечника и сексуальная дисфункция, включая нарушения во время госпитализации и после выписки, должны быть рассмотрены. После выписки пациенты должны иметь доступ и способны безопасно использовать необходимое адаптивное оборудование, чтобы повысить свою функциональную независимость. Особенно следует учитывать психосоциальную функцию и участие пациента для достижения большей самостоятельности, качества жизни и, в конечном итоге, лучшего прогноза[1].
Нехирургическое
Основное внимание уделяется основной причине, которая включает
- Управление антикоагуляцией
- Антитромбоцитарная терапия и тромбопрофилактика
- Контроль температуры и гликемии
Также важно поддерживать артериальное давление и защищать дыхательные пути. Если пациент гипотоничен, то артериальное давление должно быть повышено с использованием фенилэфрина, норэпинефрина и высоких доз дофамина, если пациент гипотоничен. В то время как для снижения артериального давления, должны использоваться такие лекарства, как лабеталол, эсмолол и никардипин.
Тетраплегия и параплегия — это одни из самых губительных последствий синдрома переднего отдела спинного мозга. Эти нарушения движения приводят к значительным медицинским, социальным и финансовым потерям как для человека, так и для общества. Пациенты должны получать реабилитацию, направленную на повышение независимости и качества жизни, одновременно предотвращая вторичные осложнения травмы спинного мозга.
Для управления физиотерапией, пожалуйста, ознакомьтесь с этими страницами:
- Терапевтические вмешательства при травме спинного мозга
- Физиотерапевтическое управление лицами с травмами спинного мозга
Прогноз
Прогноз для АСАС является многофакторным. Различные факторы коррелируют с лучшим или худшим прогнозом. [1][3][4]
- В первую очередь этиология является важным инструментом для определения прогноза: рассечение/разрыв аорты и высокие шейные поражения имеют больший риск смерти.
- Серьезность симптомов при первоначальном представлении: тяжелые начальные симптомы имеют плохие исходы.
- Отсутствие улучшения в первые 24 часа имеет плохие исходы.
- Женский пол и пожилой возраст коррелируют с худшими исходами.
Дифференциальный диагноз
- Синдром центрального канала
- Синдром заднего канала
- Синдром Брауна-Секара
- Синдром конуса медулляриса
- Синдром хвоста лошади
- Поперечный миелит
- Синдром Гийена-Барре
- Рассеянный склероз
- Эпидуральный абсцесс спинного мозга
- Эпидуральная гематома
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 Сантана JA, Далал К. Синдром вентрального канала. В: StatPearls [Интернет]. 2021 Янв.
- ↑ 2.0 2.1 Дойч JE, O'Sullivan SB. Инсульт. В: O'Sullivan SB, Schmitz TJ, Fulk G, редакторы. Физическая реабилитация. 7-е издание. Филадельфия: FA Davis; 2019. стр. 480.
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 Сандовал JI, Де Суз О. Синдром передней спинальной артерии. В: StatPearls [Интернет]. 2021 Янв.
- ↑ 4.0 4.1 4.2 4.3 4.4 4.5 4.6 Перл НА, Дубенски Л. Синдром переднего канала. В: StatPearls [Интернет].2021 Янв.
- ↑ Клаккил М, Томпсон J, Сринивасан Р, Макдональд Ф. Синдром передней спинной артерии неизвестной этиологии. Proc (Bayl Univ Med Cent). 2015;28(1):85-7.
