Введение
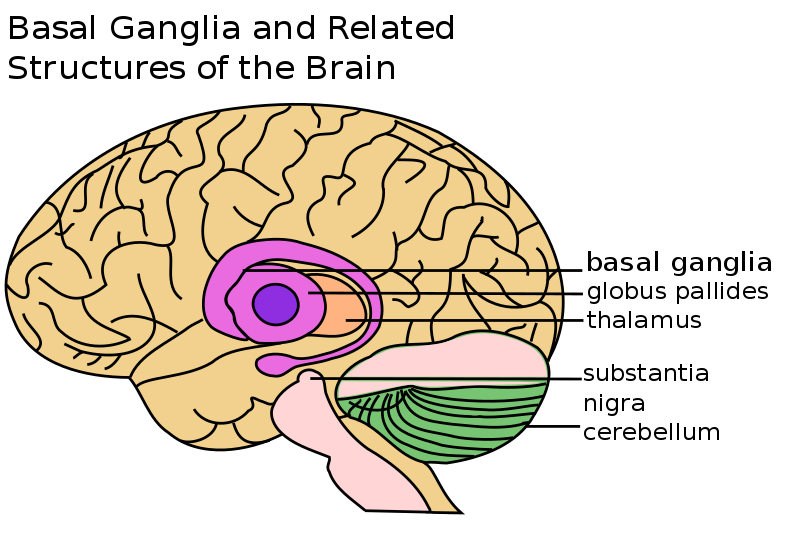
Синдром Фара также известен как болезнь Фара, семейная идиопатическая кальцификация базалийных ганглиев и первичная семейная кальцификация мозга. Это редкое неврологическое расстройство, характеризующееся двусторонней кальцификацией областей мозга, включая[2][3]:
- Базальные ганглии (чаще всего глобус паллидус)
- Мозжечок (чаще всего зубчатое ядро)
- Таламус
- Гиппокамп
- Кора больших полушарий
Предполагается, что кальцификации возникают из-за отложения липидов и демиелинизации[4]. Проявления синдрома Фара у разных людей могут значительно различаться: у некоторых не проявляются симптомы, несмотря на подтверждение кальцификации при помощи визуализации. В более тяжелых случаях у людей сначала и наиболее ярко проявляются экстрапирамидные симптомы[5][6]. Дополнительные симптомы могут включать: прогрессирующий психоз, когнитивные нарушения, деменцию, нарушения походки и изменения чувствительности[7]. Синдром Фара может проявляться в любом возрасте, но обычно впервые диагностируется у людей в возрасте от 40 до 60 лет[2][4][6][7].
Для анатомии мозга см. здесь
Этиология
Синдром Фара является семейным и наследственным, при этом случаи аутосомно-доминантного типа составляют 60% диагнозов[7]. Некоторые исследования показали, что меньшее количество случаев может наследоваться по аутосомно-рецессивному пути[3]. Также существует несколько других факторов, которые могут привести к кальцификации мозга, включая эндокринопатии, васкулит, митохондриальные расстройства, инфекции, другие наследственные заболевания, радиацию, химиотерапию и отравление угарным газом[7].
Прогноз
Прогноз различается у разных людей, и поэтому его трудно предсказать[2]. Синдром Фара является прогрессирующим заболеванием, на данный момент не имеющим известного лечения и специфической терапии[7]. Из-за прогрессирующих и дегенеративных особенностей синдрома Фара пациенты часто теряют ранее приобретенные навыки и моторный контроль, что может привести к смерти[8]. Нет прямой корреляции между количеством кальциевых отложений, наблюдаемых в мозге, и степенью неврологических нарушений, проявляемых пациентом с данным заболеванием[2][7].
Клиническая картина
Поражения базальных ганглиев могут вызывать у пациентов различные двигательные нарушения. Эти нарушения включают замедленность движений, непроизвольные дополнительные движения и изменения в отношении позы и мышечного тонуса[9]. Следовательно, пациенты с поражением базальных ганглиев могут демонстрировать спектр двигательных изменений от изначально ограниченных, как на последних стадиях болезни Паркинсона до избыточных движений, как в случае болезни Хантингтона[9]. В “Регистре болезни Фара” наиболее частыми симптомами были двигательные расстройства, в частности паркинсонизм, который наблюдается у более половины пациентов[3].
| Связанные двигательные расстройства | |
|---|---|
| Дистония | Двигательное расстройство, вызывающее устойчивые мышечные сокращения, аномальные позы и повторяющиеся скручивающие движения, скорость которых может варьироваться[10]. Дистония может поражать одну или несколько областей тела[11]. В настоящее время нет лекарства от дистонии, но цель лечения заключается в снижении тяжести мышечных спазмов, боли и неудобных поз для улучшения общего качества жизни[12]. |
| Атетоз | Двигательное расстройство, характеризующееся медленными, плавными, извивающимися движениями, также описываемыми как "червеобразные движения"[13]. Более распространено в дистальных верхних конечностях, но также встречается в других областях тела, таких как лицо, туловище, шея и язык[14]. Чистый атетоз является редкостью, так как обычно сочетается с спастичностью, тоническими спазмами или хореей[15]. |
| Хорея | Аномальное движение, включающее непроизвольные, нерегулярные, бессмысленные, не-ритмичные, быстрые и непродолжительные движения, которые могут перемещаться из одной области тела в другую. Эти движения могут варьироваться по амплитуде, от небольших движений пальцев до размахивания конечностями, известного как баллизм[16]. Пациенты подвержены повышенному риску падений из-за нарушения равновесия, силы и увеличенной усталости. Изменения в опорно-двигательном аппарате и дыхательной системе могут привести к физической декондиции и способствовать снижению участия в повседневной деятельности и социальной активности[17]. |
| Спастичность | Двигательное расстройство, характеризующееся зависящим от скорости увеличением мышечного тонуса с увеличением сопротивления растяжению: чем больше и быстрее растяжение, тем сильнее сопротивление спастичной мышцы. При быстром движении внезапное ингибирование или "отпускание" конечности, называемое "реакцией ножа", может следовать за первоначально высоким сопротивлением. Хроническая спастичность связана с контрактурой, аномальным формированием поз и деформацией, мышечной слабостью, функциональными ограничениями и инвалидностью[18]. |
| Тремор | Непроизвольные дрожательные движения. Тремор может быть виден в конечностях, обычно как тремор в покое, который проявляется, когда пациент отдыхает, или в голове и туловище, когда пациент пытается сохранить вертикальную позу[19]. Тремор в покое может в конечном итоге прогрессировать в тремор при движении, который проявляется при движении. Хотя патофизиология немного отличается от Фара, у пациентов с болезнью Паркинсона, как правило, сначала проявляется легкий тремор только на одной стороне тела[19]; недостаточно данных, чтобы с уверенностью утверждать, что это верно для пациентов с болезнью Фара. Треморы имеют тенденцию усиливаться при стрессе, тревоге или эмоциональном возбуждении[19]. Особенно на более поздних стадиях тремор мешает выполнению функциональной активности, особенно мелкой моторики, такой как поднятие или удержание предметов. |
| Ригидность | Увеличение сопротивления пассивным движениям, которое не зависит от скорости или амплитуды движения[19]. Существует два типа: "свинцовая труба" — постоянная на весь диапазон — и "зубчатое колесо" — рывковая с ощущением напряжения, появляющимся прерывисто на протяжении движения[19]. Ригидность влияет на способность пациента двигаться и, следовательно, самостоятельно выполнять повседневные задачи (ADL). У многих пациентов ригидность может усиливаться стрессом или активными движениями. |
| Гипомимия | Снижение способности выражать мимику, как автоматическую, так и произвольную, что часто наблюдается у пациентов с болезнями Паркинсона и Фара. Это замороженное, маскообразное выражение часто неверно воспринимается другими как депрессия, холодность, апатия и снижение когнитивных способностей[20]. Это может вызвать трудности в общении и отношениях, включая отношения врач-пациент; исследования показали, что практикующие врачи, включая физиотерапевтов, склонны воспринимать пациентов с маскообразным лицом более депрессивными, менее общительными и менее когнитивно компетентными[20]. Поэтому важно, чтобы при лечении болезни Фара не допускать формирование негативных предвзятых мнений о пациенте на основе симптома, который он не может контролировать. |
| Ходьба | Поражается при болезни Фара подобно болезни Паркинсона. У пациентов с болезнью Фара может проявляться неустойчивость, неловкость, шаркающая походка или замораживание походки[21]. Гипокинезия, общая замедленность движения, также может проявляться в походке как увеличение времени для инициации и выполнения движения, а также снижение силы[19]. |
| Гипокинезия | Общая замедленность движения. Может также проявляться в походке как увеличение времени для инициации и выполнения движения, а также снижение силы[19]. |
Нейропсихиатрические и другие симптомы
Из-за гетерогенности кальцификаций в мозге и связанных с ними нарушений, часто наблюдается широкий спектр симптомов, помимо двигательных расстройств[5]. Эти симптомы включают эпилептические припадки, дизартрию, расстройства настроения, проблемы с когнитивными функциями (память и концентрация), изменения поведения/личности, психоз и деменцию[5][22]. Хотя некоторые из этих симптомов могут не подлежать прямому физиотерапевтическому лечению, они влияют на аспекты лечения и важны для учета при планировании ухода за пациентом. Ниже приведены ссылки на ресурсы, доступные в Physiopedia и внешние источники, предоставляющие дополнительную информацию об этих симптомах.
Диагностические процедуры
| Критерии диагностики |
|---|
| 1. Генетическое отклонение и семейная история наследования аутосомно-доминантной черты или аутосомно-рецессивной черты[7][23] |
| 2. Двусторонняя кальцификация базальных ганглиев, видимая на нейровизуализации[5][23] |
| 3. Исключение вторичных причин синдрома Фара и биохимических аномалий (инфекция, травматическая травма, метаболическая, токсическая)[5][23] |
| 4. Прогрессивная неврологическая дисфункция, включающая двигательные и психиатрические расстройства[5][7][22][23] |
Нейровизуализация
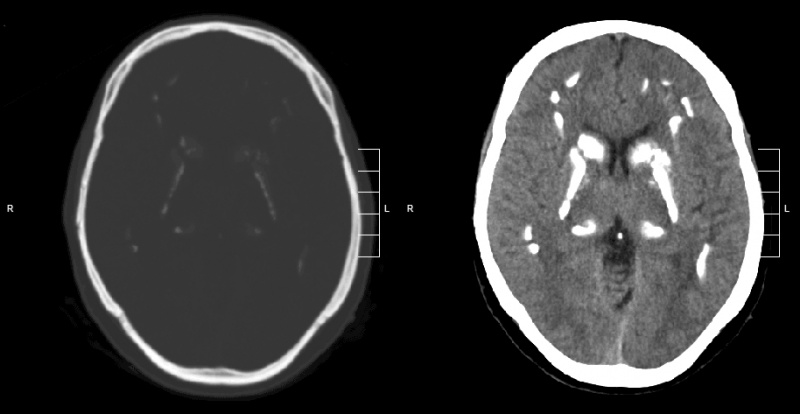
- КТ – используется для оценки расположения и степени церебральной кальцификации[7][23]
- МРТ – обычно менее полезно, чем КТ; может использоваться для определения кальцификации в мозге, но вид зависит от стадии заболевания и количества кальцификации[7][23]
- Рентген – может использоваться для определения симметричных скоплений кальция латерально к средней линии[7][23]
Тесты
- Молекулярное генетическое тестирование – оценка наличия мутаций или делеций в генах SLC20A2 или PDGFRB[5]
- Анализ мочи и крови – оценка обмена кальция и наличия тяжелых металлов в организме[5]
- Анализ спинномозговой жидкости – оценка возможных инфекционных или аутоиммунных причин кальцификации мозга[5]
Физикальное обследование
- Полное неврологическое обследование
- Оценка силы, тонуса и спастичности
- Оценка равновесия, походки, функциональное обследование (см. мерки результатов ниже)
Другие обследования
- Скрининг психического здоровья
- Тестирование памяти и когнитивных функций
Мерки результатов
- Мера функциональной независимости (FIM)
- Индекс динамической походки
- Функциональная оценка походки
- Тест "Встать и идти" (TUG)
- Шкала продвинутого баланса Fullerton (FAB)
- Неврологические мерки результатов
Медицинское лечение
Не существует лекарства или стандартного плана лечения синдрома Фара. Симптомы и проявления болезни лечатся индивидуально. Фармакологическое лечение может помочь в облегчении судорог, головных болей и некоторых психиатрических симптомов[23]. Неизвестно, помогают ли препараты от деменции в лечении связанных симптомов при синдроме Фара. Симптомы, похожие на паркинсонизм, обычно не поддаются лечению Леводопой[23].
Физиотерапевтическое вмешательство
Из-за недостатка литературы по заболеванию Фара и сходства симптомов с паркинсонизмом, болезнью Гентингтона и другими неврологическими состояниями, терапевтам следует использовать свое клиническое суждение в сочетании с доказательствами, касающимися лечения пересекающихся симптомов в подобных популяциях. Рекомендации по лечению включают акцент на функции, участие и физические возможности, а также предотвращение или замедление прогрессирования вторичных нарушений, таких как мышечная слабость[25].
| Цели лечения могут включать |
|---|
| 1. Увеличение и/или поддержание диапазона движений, предотвращение контрактур |
| 2. Укрепление ослабленных мышц, которые могут быть недостаточно использованы |
| 3. Улучшение и поддержание постуральной стабильности в статических позах и при подвижности |
| 4. Обучение походке и/или предотвращение падений |
| 5. Управление симптомами |
- Поддержание диапазона движений и гибкости
- Упражнения для увеличения диапазона движений, пассивная растяжка и растяжка с фасилитацией могут помочь поддерживать эластичность тканей и физическую функциональность[25]. Эти упражнения следует выполнять 5-7 раз в неделю, но как минимум 2-3 дня, с 3-4 повторениям для растяжки на 15-60 секунд[26]. Растяжку можно комбинировать с мобилизацией суставов[26].
- Для пациентов со спастичностью следует использовать постоянное давление на костные выступы и избегать прямого давления на спастичные мышцы. Движения конечностей в позиции выхода из спастичности должны быть медленными, повторяющимися[25].
- Серийные гипсовые повязки могут использоваться у пациентов с риском контрактур и деформации[25].
- Для пациентов с дистонией могут быть эффективны брекеты для предотвращения контрактур. Однако они, как правило, плохо переносятся и в основном используются для облегчения письма, делая его более эффективным и комфортным[27]
- Укрепление недостаточно используемых мышц
- Общая программа укрепления полезна для большинства пациентов с неврологическими расстройствами для поддержания силы и функциональности[26].
- Следует включать принципы перегрузки, специфичности, кросс-тренинга и обратимости в программу. Специфичность подразумевает, что лучше создавать упражнения, которые будут применимы в повседневной жизни пациента, например, следование изометрическому протоколу не гарантирует лучшее выполнение динамических задач, что более важно для повседневной активности[25].
- Мышцы, которые часто слабеют у неврологических пациентов, включают в себя антагонистические экстензоры[26].
- Тренажеры, в отличие от свободных весов, могут быть более безопасными для пациентов с более выраженными двигательными симптомами, так как движения более контролируемы[26].
- Улучшение постуральной нестабильности
- Обучите пациента правильной сидячей позе, используя вертикальные ориентиры, такие как линии на стене, и демонстрируя правильную позицию стоя[25]
- Пациентам с дисфункцией базальных ганглиев рекомендуется практиковать поддержание постурального контроля в различных задачах и условиях, включая упражнения, требующие предвосхищающей реакции[19]
- Учебные задания должны прогрессировать от широких к узким основаниям поддержания, от статических к динамическим, от низкого к высокому уровню когниции - от единственной к двойной задаче, также увеличивая степени свободы[25]
- Пациентам с дисфункцией базальных ганглиев рекомендуется включать тренировку, ориентированную на задачи, особенно во время функциональной активности, такой как переходы, достижения и использование лестниц[19]
- Навыки ходьбы / Предотвращение падений
- Для пациентов с дисфункцией базальных ганглиев слуховые сигналы могут помочь в координации времени шагов, например, счет, шаги под метроном или музыку[19]. В частности, используются стратеги для улучшения симптомов паркинсонизма, таких как регулярность походки и замораживание, включая визуальные подсказки, такие как лазеры, прикрепленные к ходунку или трости[26]. Исследования также показывают, что другие виды деятельности, такие как танцы и быстрая езда на велосипеде, могут улучшать походку[28].
- Назначение вспомогательных устройств при необходимости для улучшения функций[26]
- Обучение пациента осознанию безопасности, включая действия после падения и снижение беспорядка в их жилом помещении
- Может потребоваться оценка для подбора ортезных устройств (например, при дистонии голеностопного сустава)[17]
- Для гиперкинетических расстройств может потребоваться защитная экипировка, такая как шлемы и налокотники, если существует высокий риск падения[17]
- Управление симптомами
- Техники релаксации, такие как глубокое дыхание, полезны, поскольку пациенты с неврологическими состояниями, такими как болезнь Фара, часто испытывают стресс и тревогу. Релаксация имеет задокументированные преимущества, включая повышенные уровни энергии и более высокое чувство контроля[25].
- Для гиперкинетических расстройств делается глубинная стимуляция мозга, что включает в себя хирургически имплантируемое устройство, передающее электрические импульсы в мозг для помощи в контроле движения[29].
- Релиз мягких тканей полезен для пациентов, испытывающих дистонию и спастичность[30][31]. Исследования также показали преимущества массажа для симптомов паркинсонизма, включая улучшение походки, диапазона движений, боли и функций верхних конечностей[32][33].
- Сенсорная стимуляция для пациентов с дисфункцией базальных ганглиев. У пациентов с дистонией часто развиваются сенсорные приемы, которые помогают улучшить дистоническую стойку, например, касание определенных частей лица. Эти приемы носят временный характер и могут быть менее эффективными на более поздних стадиях заболевания[34],
- Есть некоторые данные о том, что вибрация всего тела (WBV) может улучшить походку, тремор, ригидность, проприоцепцию и баланс у пациентов с неврологическими заболеваниями, включая Паркинсона[26]. Однако систематические обзоры показали, что необходимо больше исследований высокого качества[26].
| Дополнительные ссылки по планированию лечения |
|---|
| Стабильность корпуса |
| Методы лечения неврологических заболеваний |
| Контроль и обучение движениям |
| Упражнения на координацию |
| Паркинсон и танцы |
Ресурсы для пациентов
- Альянс семейных опекунов
- Фонд Fahr Too Strong
- Центр информации о генетических и редких заболеваниях (GARD)
- Национальный институт неврологических расстройств и инсульта
- Национальная организация редких расстройств
- Сеть редких и не диагностированных заболеваний
Ссылки
- ↑ Джон Хенкель. Структура базальных ганглиев, включая таламус, глобус паллидум, черное вещество и мозжечок [изображение в Интернете]. Управление по контролю качества пищевых продуктов и лекарств, 23 марта 2009 года, 17:14 (UTC). Доступно из: https://commons.wikimedia.org/wiki/File:Basal_Ganglia_and_Related_Structures.svg
- ↑ 2.0 2.1 2.2 2.3 Национальный институт неврологических заболеваний и инсульта. Информационная страница по синдрому Фара. https://www.ninds.nih.gov/disorders/all-disorders/fahrs-syndrome-information-page(доступ получен 7 мая 2018 года).
- ↑ 3.0 3.1 3.2 Калабро Р., Спадаро Л., Марра А., Браманти П. Болезнь Фара, проявляющаяся деменцией на начальном этапе: отчет о случае и обзор литературы. Behav Neurol 2014;2014,750975. doi:10.1155/2014/750975
- ↑ 4.0 4.1 Мурат Гюльсун М., Байкиз А.Ф., Кабаташ С., Белли Б. Синдром Фара. Три случая, проявляющиеся психиатрическими признаками. EJGM 2006;3(1):35-40. http://www.bioline.org.br/pdf?gm06008 (доступ получен 7 мая 2018 года).
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 5.8
