Введение
Для ознакомления с повреждением спинного мозга, пожалуйста, прочитайте эту статью.
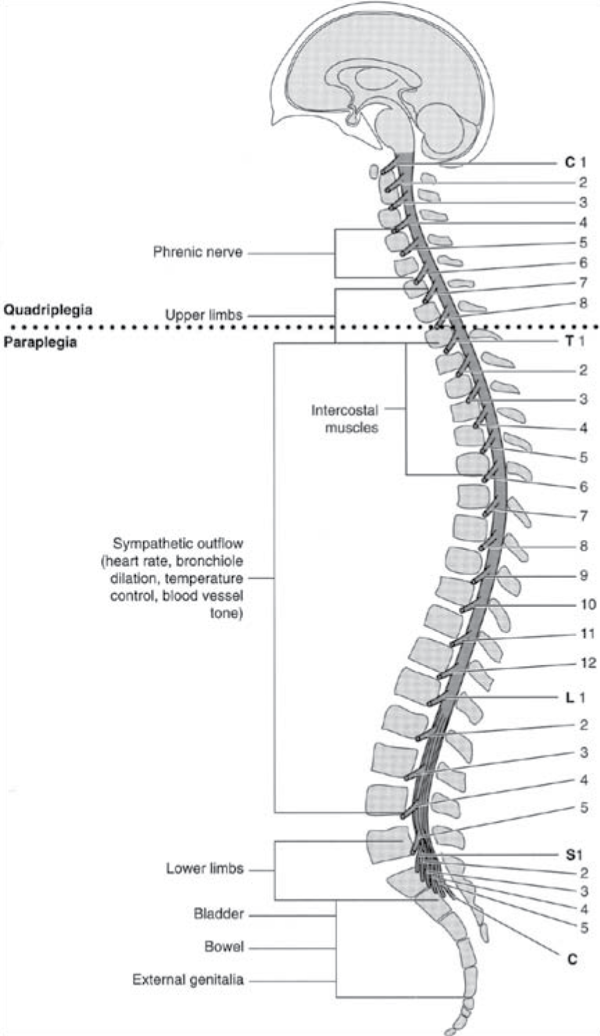
Повреждение спинного мозга может серьезно нарушить или прекратить проведение сенсорных и моторных сигналов, а также функции автономной нервной системы. Систематическое обследование дерматомов и миотомов позволяет клиницистам определить пораженные сегменты спинного мозга.
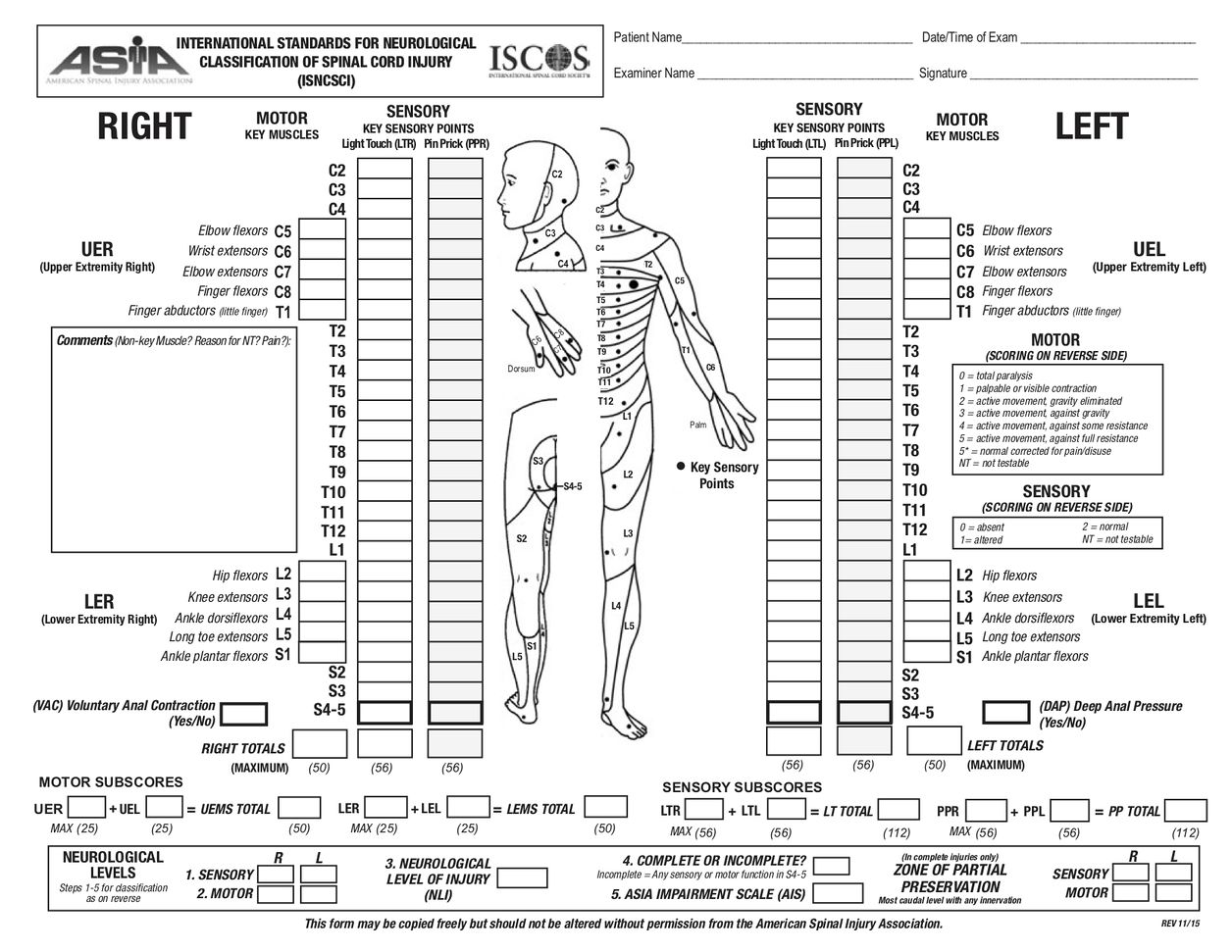
Международные стандарты неврологической классификации повреждений спинного мозга (ISNCSCI), широко известные как ASIA Exam, были разработаны Американской ассоциацией спинальных травм (ASIA).[2]
Экзамен ASIA представляет собой стандартизированное физическое обследование, состоящее из;
- основанное на миотомах моторное обследование;
- основанное на дерматомах сенсорное обследование, и
- аноректальное обследование.
После завершения этих трех компонентов присваивается степень и уровень повреждения. Это обозначение затем может быть использовано для прогноза реабилитации, руководства вмешательствами при лечении и помощи в многопрофильной коммуникации.
Цель шкалы ASIA заключается в;
- стандартизированной и детализированной документации неврологического уровня повреждения при ТПСМ;
- руководство для рентгенологической оценки и лечения, и
- определении, является ли ТПСМ полным или неполным.[3]
Следует отметить, что пациенты с острой ТПСМ проявляют спинальный шок, который является "острым состоянием уменьшенной функции спинного мозга, характеризующимся потерей всех сенсомоторных функций каудально от места повреждения". Спинальный шок — это временное состояние. Следовательно, начальное неврологическое обследование может ввести в заблуждение. Постоянная и продолжающаяся оценка в течение нескольких дней после начального повреждения жизненно важна для определения истинного масштаба ТПСМ пациента.[4]

Трехбалльная шкала для оценки сенсорной чувствительности
Трехбалльная шкала используется для оценки сенсорной чувствительности:
| 0 | = | Отсутствует |
| 1 | = | Изменена - Нарушение или частичное восприятие, включая гиперестезию |
| 2 | = | Нормальная или ненарушенная - Как на щеке |
| NT | = | Не тестируемо |
Не тестируемо фиксируется, когда ключевая сенсорная точка не может быть оценена по любой причине, например, из-за гипса, ожога или ампутации. В этом случае сенсорные оценки на этой стороне тела и общая сенсорная оценка не могут быть определены. Неврологический уровень следует определить с максимально возможной точностью, но сенсорная оценка и степень нарушения (обсуждается ниже) должны быть пересмотрены и определены позже.
Советы по проведению сенсорного обследования
- Чувствительность к легкому прикосновению тестируется с помощью клочка ваты, который проводится один раз по области не более 1 см кожи. Пациент держит глаза закрытыми или его зрение закрыто во время тестирования.
- Чувствительность к уколам иглой (различение острого/тупого) выполняется одноразовой безопасной булавкой. Острый конец используется для тестирования на острую дискриминацию, а закругленный конец булавки для тупой.
- При тестировании способности различать уколы иглой врач должен определить, может ли пациент правильно и надежно различать острые и тупые ощущения в каждой ключевой сенсорной точке. Если возникают сомнения, предлагается стандарт точности в 8 правильных ответов из 10; это снижает вероятность правильного угадывания до менее 5%.
- Оценка 0 фиксируется, если есть неспособность различать тупые и острые ощущения или когда пациент не чувствует, что его касаются булавкой.
- Оценка 1 ставится, когда различение острых/тупых ощущений нарушено.
Международные стандарты неврологической классификации травм спинного мозга по ключевым сенсорным точкам
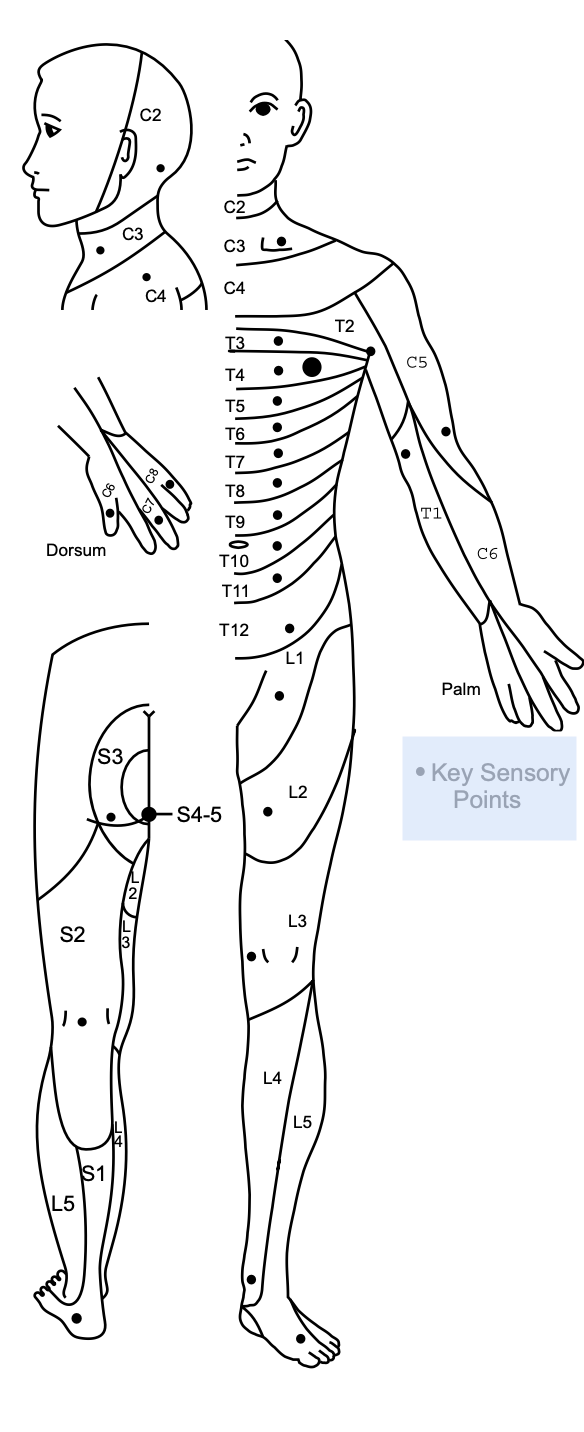
Пожалуйста, смотрите раздел дополнительных ресурсов в конце этой статьи для видео-примеров тестирования дерматомов всех ключевых сенсорных точек.
| Уровень | Описание ключевых точек для сенсорного тестирования |
|---|---|
| C2 | 1 см латеральнее затылочного выступа |
| C3 | Надключичная ямка на среднеключичной линии |
| C4 | Над акромиально-ключичным суставом |
| C5 | Латеральная сторона передней кубитальной ямки непосредственно проксимальная к складке локтя |
| C6 | Тыльная поверхность проксимальной фаланги большого пальца |
| C7 | Тыльная поверхность проксимальной фаланги среднего пальца |
| C8 | Тыльная поверхность проксимальной фаланги мизинца |
| T1 | Медиальная сторона передней кубитальной ямки, непосредственно проксимальная к медиальному надмыщелку плечевой кости |
| T2 | Вершина подмышки |
| T3 | Среднеключичная линия и 3-е межреберное пространство |
| T4 | Среднеключичная линия и 4-е межреберное пространство на уровне соска |
| T5 | Среднеключичная линия и 5-е межреберное пространство между T4 и T6 |
| T6 | Среднеключичная линия и 6-е межреберное пространство на уровне мечевидного отростка |
| T7 | Среднеключичная линия и 7-е межреберное пространство между T6 и T8 - четверть расстояния между уровнем мечевидного отростка и пупком |
| T8 | Среднеключичная линия и 8-е межреберное пространство между T6 и T10 - половина расстояния между уровнем мечевидного отростка и пупком |
| T9 | Среднеключичная линия и 9-е межреберное пространство между T8 и T10 - три четверти расстояния между уровнем мечевидного отростка и пупком |
| T10 | Среднеключичная линия и 10-е межреберное пространство на уровне пупка |
| T11 | Среднеключичная линия и 11-е межреберное пространство между T10 и T12 - между уровнем пупка и паховой связкой |
| T12 | Среднеключичная линия над серединой паховой связки |
| L1 | Между сенсорной точкой на T12 и L1 |
| L2 | Передняя-медиальная часть бедра на середине между серединой паховой связки и медиальным надмыщелком бедренной кости |
| L3 | Медиальный надмыщелок бедренной кости над коленом |
| L4 | Медиальная лодыжка |
| L5 | Тыльная стопа на уровне 3-го плюснефалангового сустава |
| S1 | Латеральная сторона пяточной кости |
| S2 | Середина подколенной ямки |
| S3 | Над ишиальной бугристостью или инфраглютеальной складкой |
| S4 - 5 | Перианальная область < 1 см латерально от мукокожного соединения |
Информация в приведенной выше таблице адаптирована из версии 2011 года Международных стандартов неврологической классификации травм спинного мозга.[3]
Глубокое анальное давление
Указательным пальцем оказывается легкое давление на внутреннюю аноректальную стенку, иннервированную соматосенсорными компонентами седалищного нерва S4/5. Ощущаемое давление оценивается как отсутствующее или присутствующее. Любое воспроизводимое ощущение давления, ощущаемое в области ануса во время этой части обследования, свидетельствует о том, что у пациента имеется сенсорно неполное повреждение. Оценка глубокого анального давления может не требоваться у лиц, имеющих световое касание или чувствительность к уколам иглой на уровнях S4-5, поскольку они уже будут обозначены как имеющие сенсорно неполное повреждение.[3]
Специальная тема: Цифровое ректальное обследование (DRE) в исследованиях
На сегодняшний день версия 2019 года экзамена ASIA продолжает использоватьDRE в рамках оценки и классификации повреждений спинного мозга.
Исследование, проведенное Битоном и др.[6], показало, что DRE имеет плохую чувствительность и специфичность для травм спинного мозга и не рекомендовал его в качестве скринингового инструмента для данной популяции пациентов.
Накоплены свидетельства того, что использование DRE в оценке травматических повреждений спинного мозга не обладает достоверностью и надежностью. Систематический обзор 2022 года, проведенный Дочимо и др.[5], показал, что чувствительность варьировалась от 0 до 50% для DRE в выявлении как повреждений спинного мозга, так и уретральных травм у взрослого травматологического населения. Этот обзор показал, что использование DRE у травматологических пациентов имеет ограниченную или отсутствующую достоверность и надежность в оценке повреждений спинного мозга и уретры, и в конечном итоге не влияло на их управление.[5]
уровень чувствительности
 Каудальное/ростральное анатомическое расположение
Каудальное/ростральное анатомическое расположениеУровень чувствительности пациента определяется как наиболее каудальный, интактный дерматом как для легкого прикосновения, так и для укола булавкой. Уровень чувствительности определяется путем проведения обследования ключевых сенсорных точек в каждом из 28 дерматомов с каждой стороны тела, как обсуждалось выше. Уровень чувствительности — это уровень интактного дерматома, расположенного непосредственно выше первого уровня дерматома с нарушенной или отсутствующей чувствительностью к легкому прикосновению или уколу булавкой. Он должен быть определен для каждой стороны тела, так как правая и левая стороны могут различаться.
Для каждого дерматома может быть сформировано до четырех уровней чувствительности:
- Правый укол булавкой
- Правое легкое прикосновение
- Левый укол булавкой
- Левое легкое прикосновение
Общий единый уровень чувствительности — это наиболее ростральная интактная сенсорная точка.[3]
Сенсорный балл
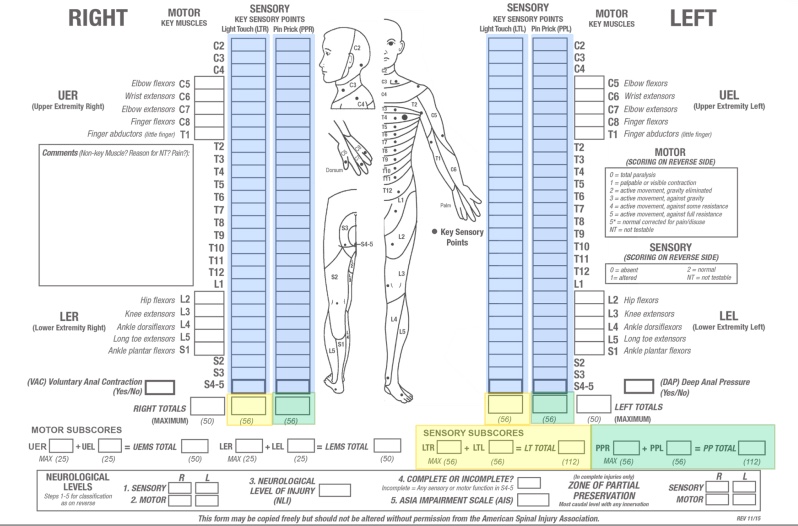
Сенсорные баллы каждого дерматома для легкого прикосновения (на изображении выше — желтый) и укола булавкой (на изображении выше — зеленый) могут быть суммированы по дерматомам и сторонам тела, правой и левой, чтобы получить две сводные сенсорные оценки.
- Нормальная чувствительность для каждой модальности оценивается в 2 балла. Оценка в 2 балла для каждой из 28 ключевых сенсорных точек для легкого прикосновения с каждой стороны тела приведет к максимальному баллу 56 для легкого прикосновения. Оценка в 2 балла для каждой из 28 ключевых сенсорных точек для укола булавкой с каждой стороны тела приведет к максимальному баллу 56 для укола булавкой. Общий максимальный сенсорный балл составляет 112.
- Сенсорный балл предоставляет средство числовой фиксации изменений сенсорной функции, но не может быть рассчитан, если любая из ключевых сенсорных точек зарегистрирована как "не тестируется."[3]

Шестибальная шкала оценки моторики
Шестибальная шкала используется для оценки моторики:
| 0 | = | Полный паралич |
| 1 | = | Ощутимое или видимое сокращение |
| 2 | = | Активное движение, полный диапазон движений при устранении силы тяжести |
| 3 | = | Активное движение, полный диапазон движений против силы тяжести |
| 4 | = | Активное движение, полный диапазон движений против силы тяжести и умеренного сопротивления в конкретной мышечной позиции |
| 5 | = | Нормальное активное движение, полный диапазон движений против силы тяжести и полного сопротивления в конкретной мышечной позиции, ожидаемое от лица без нарушений |
| 5* | = | Нормальное активное движение, полный диапазон движений против силы тяжести и достаточного сопротивления, чтобы считаться нормальным, если не присутствуют факторы, препятствующие этому, такие как боль или бездействие |
| NT | = | Невозможно протестировать, например, из-за иммобилизации, сильной боли, при которой пациент не может быть оценен, ампутации конечности или контрактуры более 50% диапазона движений |

Международные стандарты для неврологической классификации повреждений спинного мозга: ключевые моторные тесты
Пожалуйста, ознакомьтесь с разделом дополнительных ресурсов в конце этой статьи, чтобы просмотреть видео-примеры моторных тестов всех 10 миотомов.
| Уровень | Ключевая функция мышц и мышцы | Описание позиции тестирования функции мышц для оценки 4 или 5 |
|---|---|---|
| C5 | Сгибание локтя
|
Локоть согнут на 90 градусов, предплечье супинировано |
| C6 | Разгибание запястья
|
Полное разгибание запястья |
| C7 | Разгибание локтя
|
Нейтральное вращение плеча, приведено под углом 90 градусов сгибания с локтем под углом 45 градусов сгибания |
| C8 | Сгибание среднего пальца
|
Полное сгибание дистальной фаланги при стабилизации проксимального сустава пальца в разгибании |
| T1 | Отведение мизинца
|
Полное отведение пальцев |
| L2 | Сгибание бедра
|
Бедро согнуто на 90 градусов |
| L3 | Разгибание колена
|
Колено согнуто на 15 градусов |
| L4 | Тыльное сгибание стопы
|
Полное тыльное сгибание |
| L5 | Длинные разгибатели пальцев
|
Полное разгибание 1-го пальца |
| S1 | Подошвенное сгибание стопы
|
Бедро в нейтральной позиции с полным разгибанием колена и полным подошвенным сгибанием стопы |
Информация в таблице выше адаптирована из Burns et al.[3]
Добровольное анальное сокращение
Наружный анальный сфинктер иннервируется соматическими моторными компонентами полового нерва (S2-4). Экзаменатор вводит палец в наружный анальный сфинктер и инструктирует пациента "сжать, как если бы задерживали дефекацию". Сокращение оценивается как отсутствующее (0) или присутствующее (1).
- Добровольное анальное сокращение во время этой части обследования означает, что у пациента есть моторное неполное повреждение.
- Экзаменаторы должны быть осторожны, чтобы отличать добровольное анальное сокращение от рефлекторного анального сокращения, которое обычно вызывается только при маневре Вальсальвы.[3]
Моторный уровень
Моторный уровень определяется как самый нижний ключевой мышечный функция с оценкой не менее 3 (на спинальном тестировании), при условии, что ключевые мышечные функции, представленные сегментами выше этого уровня, оцениваются как полные (оценка 5). Как описано выше, моторный уровень определяется путем исследования ключевой мышечной функции в каждом из десяти миотомов на каждой стороне тела. В регионах, где отсутствуют клинически тестируемые миотомы (например, C1 до C4, T2 до L1 и S2 до S5), моторный уровень предполагается равным сенсорному уровню, если тестируемая моторика выше этого уровня также является нормальной.[3]
Моторные баллы
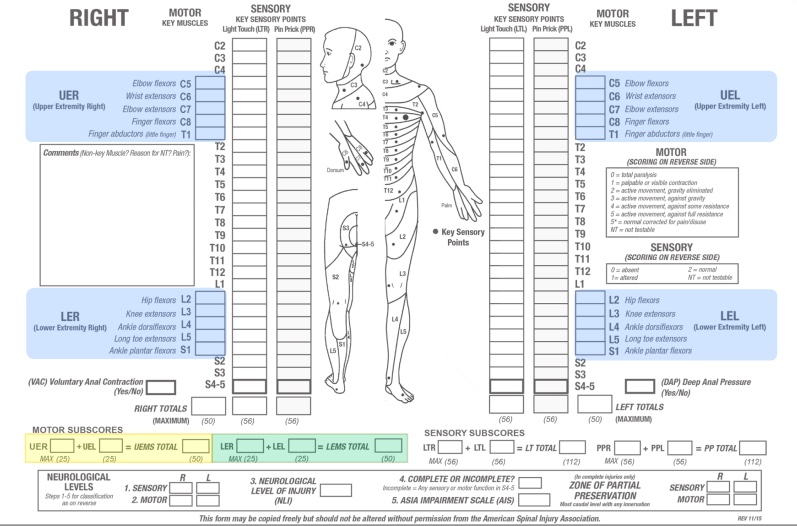 Моторные баллы для каждого миотома могут быть суммированы по миотомам и сторонам тела, правой и левой, чтобы получить единый моторный балл для каждой из верхних и нижних конечностей.
Моторные баллы для каждого миотома могут быть суммированы по миотомам и сторонам тела, правой и левой, чтобы получить единый моторный балл для каждой из верхних и нижних конечностей.- Нормальная сила оценивается на 5 баллов за каждую функцию мышц. Оценка 5 за каждую из пяти ключевых мышечных функций верхней конечности даст максимальную оценку 25 для каждой конечности, в общей сложности 50 для верхних конечностей. Оценка 5 за каждую из пяти ключевых мышечных функций нижней конечности даст максимальную оценку 25 для каждой конечности, в общей сложности 50 для нижних конечностей.
- В предыдущих версиях общий моторный балл 100 для всех конечностей вычислялся. Однако конструктивная валидность моторного балла как меры восстановления после повреждения спинного мозга и как меры результата для клинических испытаний больше, когда моторные баллы верхней и нижней конечностей оцениваются независимо и не суммируются вместе. Поэтому теперь рекомендуется рассматривать оценки верхней и нижней конечностей отдельно.
- Моторный балл предоставляет возможность численно документировать изменения в моторной функции, но не может быть рассчитан, если какая-либо требуемая мышечная функция "не тестируется."[3]
Определение Неврологического Уровня Травмы
Неврологический уровень травмы определяется путем выявления наиболее каудального сегмента спинного мозга с интактной чувствительностью и силой мышечной функции против силы тяжести (степень 3 или более) с обеих сторон тела, при условии, что имеется нормальная/интактная сенсорная и моторная функция (степень 5) рострально.
- Если имеется расхождение между наиболее каудальным интактным сегментом среди четырех возможных уровней Правого-Сенсорного Уровня, Левого-Сенсорного Уровня, Правого-Моторного Уровня или Левого-Моторного Уровня, то Неврологический Уровень Травмы считается наиболее цефалическим сегментом из этих четырех уровней.[3]
Шкала Нарушений ASIA (AIS)
Травмы спинного мозга классифицируются в общих чертах как неврологически «полные» или «неполные» на основе сакрального сохранения. Сакральное сохранение «относится к наличию сенсорной или моторной функции в наиболее каудальных сакральных сегментах, определяемых осмотром (т. е. сохранение ощущения легкого касания или укола иглой в дерматоме S4-5, DAP [глубокое анальное давление] или добровольное сокращение анального сфинктера)»[3]
Полная травма: отсутствие сакрального сохранения, т. е. отсутствие сенсорной и моторной функции на S4-5
Неполная травма: наличие сакрального сохранения, т. е. частичное сохранение сенсорной и/или моторной функции на S4-5
Сенсорная Неполная: сакральное сохранение сенсорной функции
Моторная Неполная: сакральное сохранение моторной функции или сакральное сохранение сенсорной и моторной функции более чем на 3 уровня ниже уровня травмы
Шкала Нарушений ASIA (AIS)
| Степень | Тип травмы | Описание травмы |
|---|---|---|
| A | Полная | Нет сенсорной или моторной функции, сохраненной в сакральных сегментах S4-S5, отсутствие сакрального сохранения |
| B | Сенсорная Неполная | Сенсорная, но не моторная функция сохранена ниже неврологического уровня и включает сакральные сегменты S4-S5,
И Нет сохраненной моторной функции более чем на три уровня ниже моторного уровня с любой стороны тела |
| C | Моторная Неполная | Моторная функция сохранена ниже неврологического уровня
И Более половины ключевых функций мышц ниже неврологического уровня травмы имеют мышечный рейтинг менее 3 (степени 0-2) |
| D | Моторная Неполная | Моторная функция сохранена ниже неврологического уровня
И По крайней мере половина (половина или более) ключевых функций мышц ниже неврологического уровня травмы имеет мышечный рейтинг ≥ 3 |
| E | Нормальная | Если сенсорная и моторная функции оцениваются как нормальные во всех сегментах
И пациент имел предыдущие дефициты, связанные с травмой спинного мозга *Лица без травмы спинного мозга не получают оценку AIS. |
| Информация в вышеуказанной таблице адаптирована из версии 2011 года Международных стандартов для неврологической классификации травмы спинного мозга.[3] |
Зона Частичного Сохранения
В предыдущих версиях зона частичного сохранения (ZPP) определялась только для полной травмы спинного мозга (AIS A).[3] Однако с пересмотром в 2019 году ZPP теперь применяется ко всем случаям независимо от оценки AIS.[2]
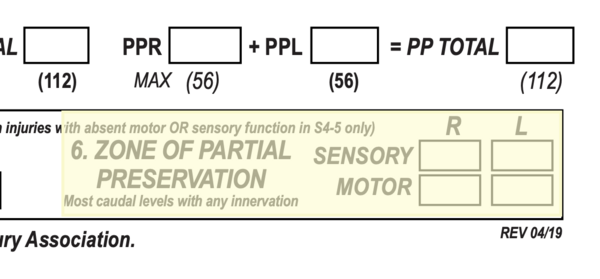
Зона частичного сохранения относится к дерматомам и миотомам каудальнее сенсорного или моторного уровня, которые остаются частично иннервированными. Степень сенсорного или моторного ZPP определяется наиболее каудальным сегментом с некоторой сенсорной или моторной функцией, соответственно, и должна быть записана как с правой, так и с левой стороны, а также для сенсорной и моторной функции.[3]
- Моторный ZPP записывается в неполных травмах при отсутствии VAC.
- Сенсорный ZPP записывается при отсутствии сенсорной функции в S4-5 (легкое касание и укол иглой), если DAP отсутствует.
- При наличии DAP сенсорный ZPP следует отметить как «неприменимо (NA)».
- При отсутствии DAP сенсорный ZPP можно записать, если отсутствует ощущение легкого касания и укола иглой на S4-5, в то время как при наличии ощущения или укола иглой на S4-5 следует отметить как «неприменимо (NA)».[2]
Этапы Классификации

Психометрика
Надежность и Валидность
Международные стандарты неврологической классификации обследования сенсорных и моторных функций травмы спинного мозга надежны при выполнении обученным экзаменатором.[9] Как интер-рейтерная, так и интра-рейтерная надежность были найдены на отличном уровне.[10][11] Коэффициенты корреляции как для интер-рейтерной, так и для интра-рейтерной оценки двигательной и сенсорной функции составляют 0,90 или выше. Это показывает высокое согласие между оценками. Неполные травмы имеют тенденцию к более слабым интер-рейтерным и интра-рейтерным корреляциям, чем полные травмы.[12]
Формальное обучение проведению Международных стандартов классификации травм спинного мозга показало улучшение точности классификации экзаменатора.[13]
Шкала ASIA имеет сильные прогностические значения, видимые по различным функциональным исходам, и может помочь предсказать восстановление таких автономных функций, как кишечник/мочевой пузырь, сердечно-сосудистая, дыхательная и репродуктивная способность, а также потенциальная способность к передвижению.
Ресурсы
Дополнительные Видео Техники
Видео Тестирования Дерматомов
Видео Тестирования Миотомов
Верхняя конечность
Нижняя конечность
Международные Стандарты Неврологической Классификации Травм Спинного Мозга: Формы Оценки
- Шкала Нарушений ASIA: Форма Оценки Международных Стандартов Неврологической Классификации Травм Спинного Мозга (ISNCSCI)
- Шкала Нарушений ASIA: Форма Оценки Автономных Стандартов
Международные Стандарты Неврологической Классификации Травм Спинного Мозга: Руководства по Сенсорике и Моторике
- Шкала Нарушений ASIA: Ключевые Сенсорные Точки
- Шкала Нарушений ASIA: Руководство по Моторному Осмотру
Центр E-Learning ASIA InSTeP: Международные Стандарты
- Для содействия обучению и компетентному использованию Стандартов, ASIA при содействии Международного Общества Травм Спинного Мозга разработало Программу Обучения Международным Стандартам e-Learning или InSTeP.
Центр E-Learning ASIA ASTeP: Автономная Анатомия и Функция
- Цель этого обучения Автономным Стандартам – изучить нормальные автономные функции, понять изменения в автономных функциях после травмы спинного мозга (SCI) и использовать Автономную Оценку для документирования и классификации оставшейся автономной неврологической функции.
Литература
- ↑ Golestani A, Shobeiri P, Sadeghi-Naini M, Jazayeri SB, Maroufi SF, Ghodsi Z, Dabbagh Ohadi MA, Mohammadi E, Rahimi-Movaghar V, Ghodsi SM.Эпидемиология травматических повреждений спинного мозга в развивающихся странах с 2009 по 2020 годы: Систематический обзор и метаанализ. Neuroepidemiology. 2022 Май 5;56(4):219-39.
- ↑ 2.0 2.1 2.2 Международный комитет стандартов ASIA и ISCoS. Пересмотр международных стандартов неврологической классификации повреждений спинного мозга 2019 года: что нового? Spinal Cord. 2019 Окт;57(10):815-817.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 Burns S, Biering-Sørensen F, Donovan W, Graves D, Jha A, Johansen M, Jones L, Krassioukov A, Kirshblum, Mulcahey MJ, Schmidt Read M, Waring W. Международные стандарты неврологической классификации повреждений спинного мозга, пересмотренные 2011 год. Top Spinal Cord Inj Rehabil 2012;18(1):85-99.
- ↑ Sandean D. Управление острым повреждением спинного мозга: краткое изложение доказательств, относящихся к острому менеджменту, оперативному и неоперативному управлению. Всемирный журнал ортопедии. 2020 Дек 12;11(12):573.
- ↑ 5.0 5.1 Docimo S, Diggs L, Crankshaw L, Lee Y, Vinces F. Нет доказательств, подтверждающих рутинное использование пальцевого ректального обследования у травмированных пациентов. Индийский журнал хирургии. 2015 Авг;77:265-9.
- ↑ Beeton G, Alter N, Zagales R, Wajeeh H, Elkbuli A. Польза и клиническое применение пальцевого ректального исследования в травмированных популяциях: к улучшению безопасности пациентов и качеству результатов. Американский журнал экстренной медицины. 2022 Нояб 8.
- ↑ Fernández-de Thomas RJ, De Jesus O. Перелом грудопоясничного отдела позвоночника. InStatPearls [Интернет] 2021 Авг 30. Издательство StatPearls.
- ↑ Eli I, Lerner DP, Ghogawala Z. Острое травматическое повреждение спинного мозга. Неврологические клиники. 2021 Май 1;39(2):471-88.
- ↑ Marino R, Jones L, Kirshblum S, Tal J, Dasgupta A. Надежность и повторяемость моторного и сенсорного обследования по международным стандартам неврологической классификации повреждений спинного мозга. J Spinal Cord Med 2008;31(2)166-170.
- ↑ Clifton G, Donovan W, Dimitrijevic M et al. Перемещение жировой ткани в случае хронического повреждения спинного мозга. Spinal Cord 1996; 34:193–203.
- ↑ Savic G, Bergström EM, Frankel HL, Jamous MA, Jones PW. Внутриэкзаменаторская надежность моторных и сенсорных осмотров, выполненных в соответствии со стандартами Американской ассоциации повреждений спинного мозга. Spinal Cord. 2007;45(6):444-51.
- ↑ Roberts TT, Leonard GR, Cepela DJ. Краткие классификации: шкала нарушения Американской ассоциации повреждений спинного мозга (ASIA). 2017.
- ↑ Schuld C, Wiese J, Franz S, Putz C, Stierle I, Smoor I, Weidner N, EMSCI Study Group, Rupp RR. Эффект формального обучения в шкалировании, оценке и классификации международных стандартов неврологической классификации повреждений спинного мозга. Spinal Cord 2013;51(4):282-8.
