Введение
Применение «нового протокола» для боли в подошвенной части пятки (BPP) будет обсуждаться в трех отдельных частях:
- Оценка пациента
- Планирование начального сеанса
- Планирование серии лечения
Оценка пациента
“Подробное субъективное обследование не только расскажет вам, в чем проблема(ы), но и как их лечить” - Джефф Мейтленд
Коммуникация играет важную роль в процессе оценки, и эффективные, компетентные навыки клинической коммуникации являются ключевыми для высококачественного здравоохранения.[1] Различные техники общения, такие как мотивационное интервьюирование, также оказывают положительное влияние на результаты лечения в физиотерапии.[2] Следуя принципам мотивационного интервьюирования, общение с пациентом должно включать: [3][4][5][6][7]
- Открытые вопросы
- Вовлечение пациента
- Эмпатия
- Активное слушание
- Использование отражений
- Объяснения во время интервью
Оценка является одним из краеугольных камней физиотерапевтического подхода.[8] Хотя принципы оценки опорно-двигательной системы универсальны, важно также сосредоточиться специально на жалобе пациента/области беспокойства, в данном случае на пятке.
Типичная оценка опорно-двигательной системы включает:[8][9]
- Субъективная оценка (интервью)
- Объективное/физическое обследование
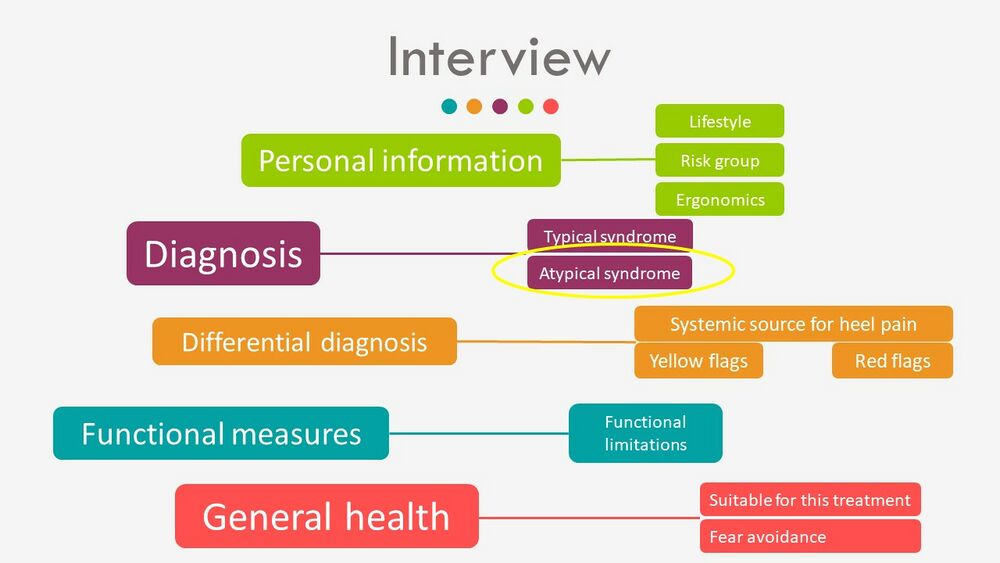
Интервью должно включать (Рисунок 1):[3]
- Личная информация
- Анализ симптомов для определения, является ли состояние типичным или атипичным
- Дифференциальный диагноз источников боли в пятке, включая системные источники, желтые флаги и красные флаги
- Функциональные меры, включая функциональные ограничения
- Общее здоровье
Типичные вопросы, задаваемые в ходе тщательного интервью (субъективной оценки), включают (Рисунки 2 и 3):[3][9][10]
- Области боли
- История жалобы
- Поведение симптомов (факторы, провоцирующие и облегчающие симптомы, поведение в течение 24 часов)
- Функциональные трудности

Рисунок 2. Специфическая форма обследования боли в пятке - Расположение, Боль и История

Рисунок 3. Специфическая форма обследования боли в пятке - Поведение симптомов
Интервью дополняется физическим обследованием пациента, которое включает (Рисунки 4 и 5):[3]
- Физические меры
- Для PHPS эти меры включают три теста на боль в пятке, обсуждавшиеся ранее[11]
- Релевантные дополнительные тесты для поддержки предполагаемого диагноза и определения, типична ли презентация или атипична
- Исследование других источников боли в пятке, включая позвоночник, системные заболевания, желтые флаги и красные флаги

Рисунок 4. Специфическая форма обследования боли в пятке - Физическое обследование[3]

Рисунок 5. Специфическая форма обследования боли в пятке - Физическое обследование[3]
Завершение обследования включает (Рисунок 6):[3]
- Установление функциональных и клинических целей лечения[12]
- Планирование лечебных вмешательств - мануальной терапии и упражнений
- Объяснения пациенту, включая:[13]
- Информация о PHPS
- Рекомендации и советы
- Ответы на вопросы
- Информация о плане лечения
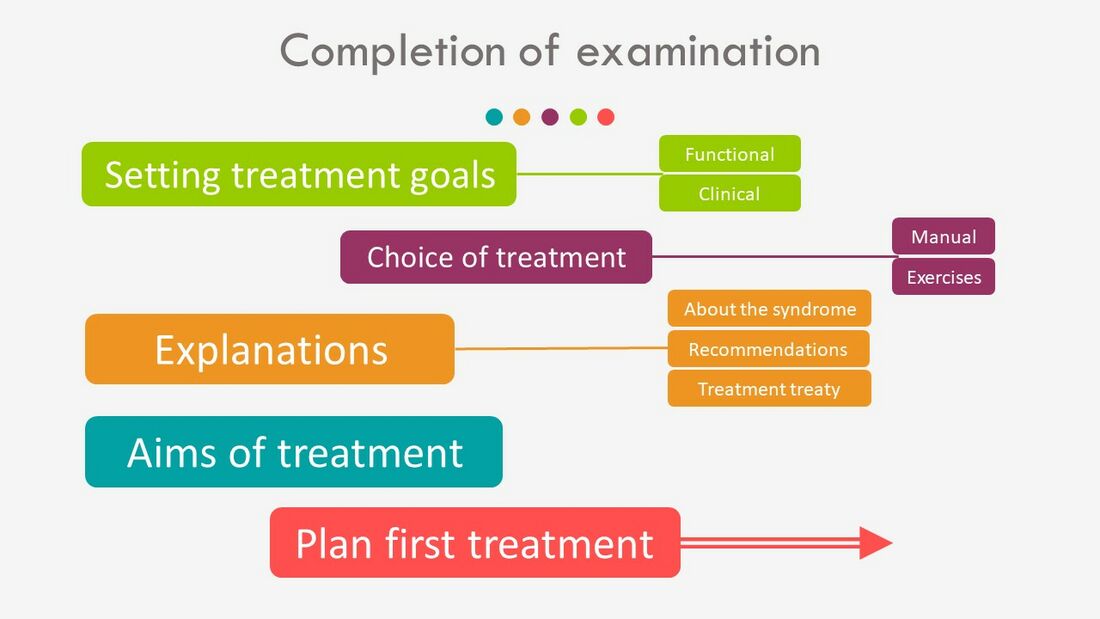
Рисунок 6. Завершение обследования [3]
Планирование начальных сеансов
Каждый сеанс лечения будет включать 3 основных раздела:
- Оценка
- Мануальная терапия
- Лечебная физкультура
Первый сеанс лечения должен включать:
- Собеседование и физическое обследование, включая 3 клинических теста[11] и пальпацию икроножных мышц[11][14]
- Лечение - глубокий фрикционный массаж икроножных мышц не менее 10 минут[14]
- Переоценка с использованием 3 клинических тестов
- Упражнения на дом - упражнение растяжка выпад [14]
Для второго сеанса лечения необходимо установить, «что изменилось» с предыдущего сеанса у пациента посредством повторной оценки. Отсюда каждый сеанс лечения должен быть индивидуализирован для пациента, чтобы всесторонне удовлетворить его потребности.
Вторая терапия будет включать оценку функциональных показателей, о которых сообщил пациент (Рисунок 7). Эти показатели обычно включают уровень, частоту и продолжительность боли при «первых шагах утром», а затем другие показатели, ранее отмеченные пациентом.[3]
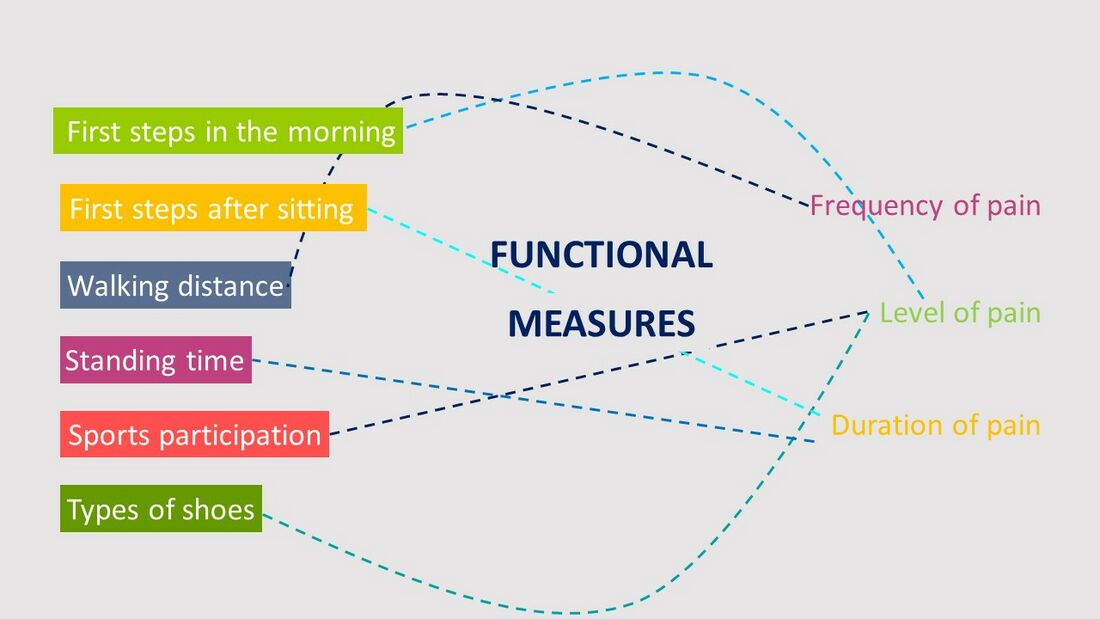
Рисунок 7. Функциональные показатели[3]
После переоценки функциональных показателей необходимо также переоценить клинические показатели (3 клинических теста) согласно (Рисунок 8):
- Уровень боли
- Количество повторений
- Время стояния
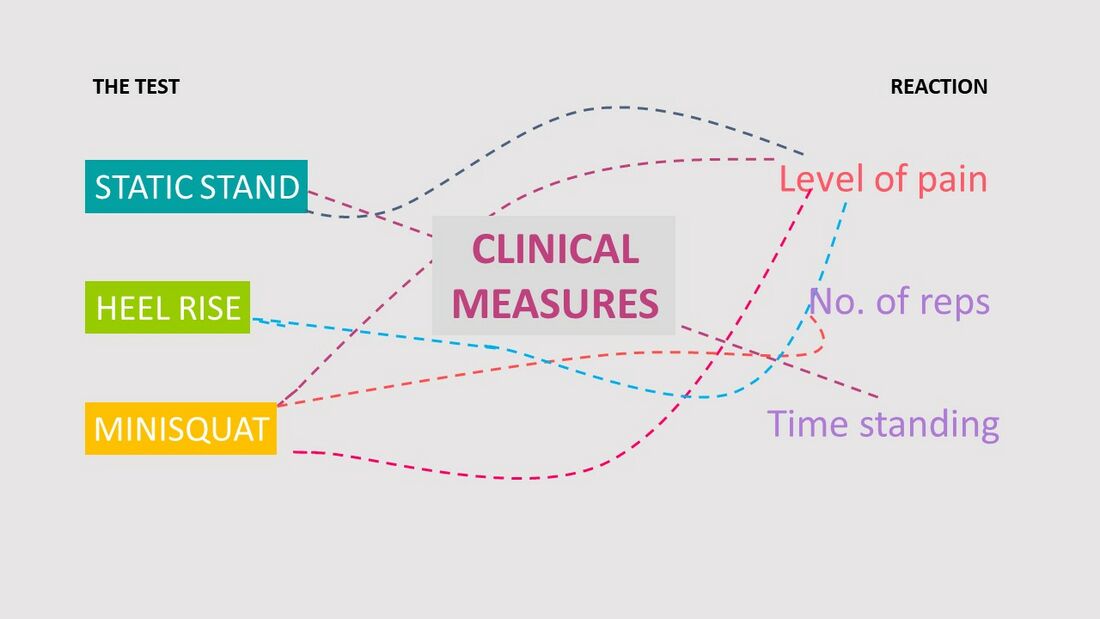
Рисунок 8. Переоценка клинических показателей [3]
Сводка шагов для следующего второго сеанса лечения предоставлена на Рисунке 9:
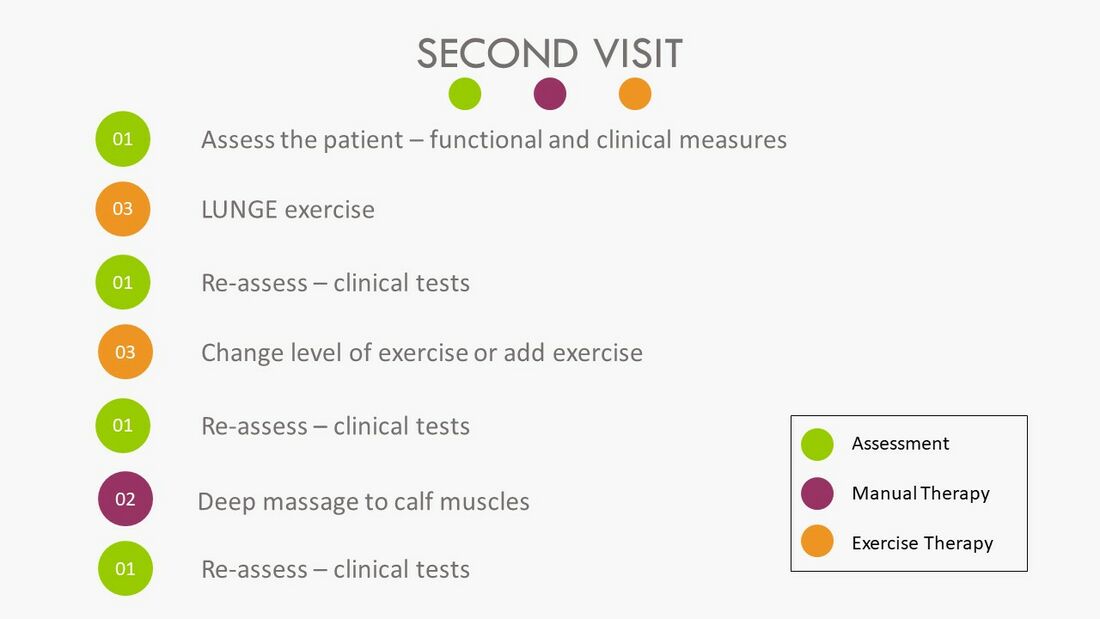
Рисунок 9. Второй сеанс лечения [3]
Все последующие сеансы должны следовать последовательности первого сеанса с постепенным увеличением сложности упражнений (Рисунок 10).
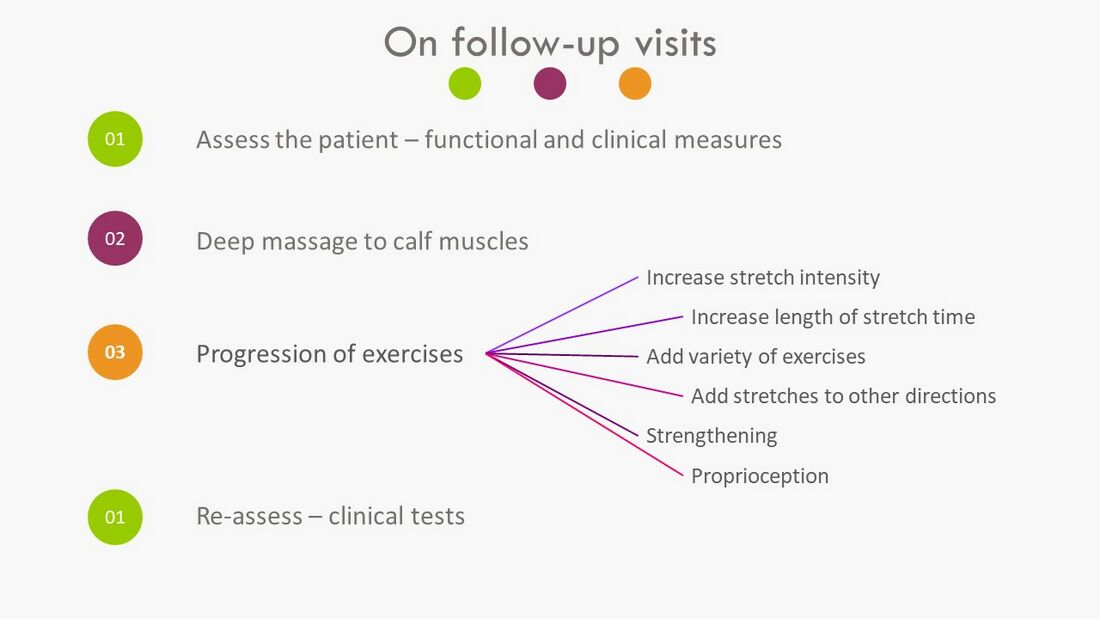
Рисунок 10. Подход к последующим визитам [3]
Планирование серии лечения
Управление серией лечения в основном определяется функциональными и клиническими показателями (Рисунок 11). Если наблюдается 90-100 процентное улучшение этих показателей, пациенты могут быть выписаны из терапии с рекомендациями:[3]
- Продолжать выполнять растяжки для предотвращения ухудшения состояния
- Включить самомассаж икроножных мышц
Также важно отметить, что эффект от глубокого фрикционного массажа и растяжек может быть не мгновенным, так как тканям требуется время для изменений и адаптации. Лечения могут также варьироваться по мере прогресса пациента в ходе серии лечения:[3]
- Включение различных упражнений
- Включение различных мышц в массаж
- Адаптация рекомендаций для пациента
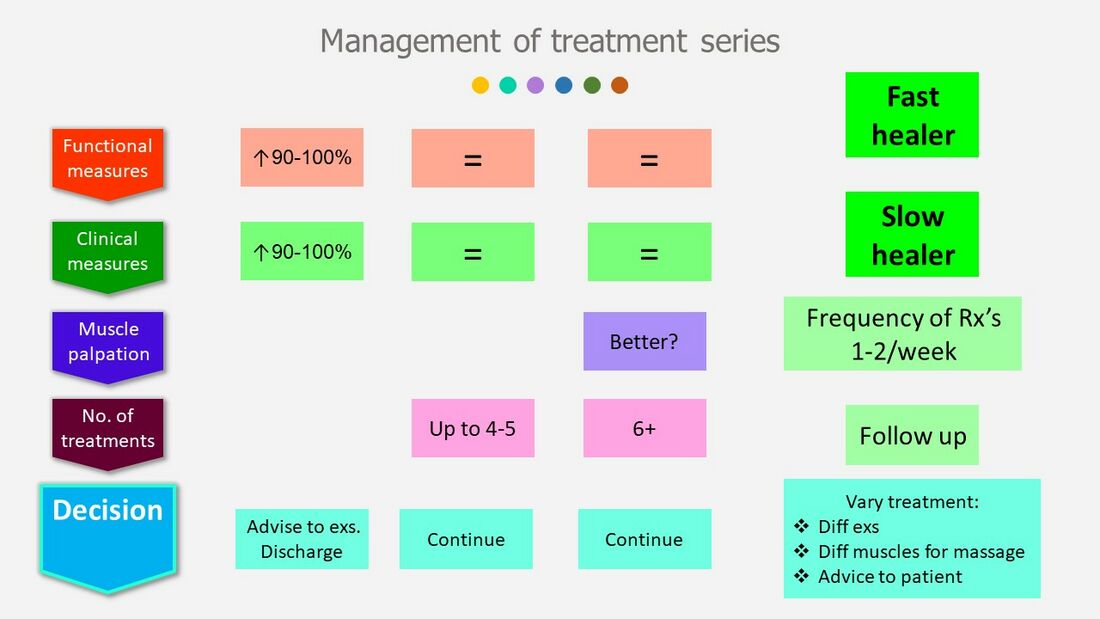
Рисунок 11. Управление серией лечения [3]
В среднем, шесть-восемь сеансов лечения с частотой один-два раза в неделю должны быть достаточными для облегчения симптомов болей в пятке у пациентов с PHPS.[3][14] Даже если не произошло улучшения функциональных и клинических показателей после 4-5 сеансов, лечение следует продолжать. [15] Изменение в икроножных мышцах при пальпации (более гибкие, менее жесткие, меньше болевых участков) также может использоваться для оценки улучшений, если отсутствует изменение функциональных или клинических показателей после шести сеансов (Рисунок 11). Если не происходит улучшения и пациент сообщает об усилении симптомов, которое нельзя объяснить болевыми ощущениями от лечения, необходимо обратиться к врачу.[3]
Пациентов следует поощрять возвращаться к повседневной деятельности, включая ходьбу и постепенное возвращение к спорту. Исследования показали связь между отсутствием участия в регулярных физических упражнениях и PHPS, подтверждая, что ходьба, бег и спорт - это не факторы риска PHPS, а, напротив, защищают от него.[14][16]
Пациенты часто приходят на физиотерапию с идеями от друзей или семьи о том, что необходимо для облегчения их симптомов. Рисунок 12 представляет пример беседы, которую терапевт может провести с пациентом, требующим методы лечения, которые могут иметь ограниченный эффект на их состояние.[3]

Рисунок 12. Вариант беседы с пациентом[3]
Заключение
Серия о PHPS предоставила клиницистам:[3]
- Инструмент оценки, который предоставляет немедленные и полезные измерения, является бесплатным и легким в применении
- Интервенцию мануальной терапии, включающую глубокий фрикционный массаж и упражнения
- Программу самоупражнений
Эти инструменты обеспечивают облегчение боли и позволяют вернуться к нормальной функции для пациента.
Ссылки
- ↑ Iversen ED, Wolderslund MO, Kofoed PE, Gulbrandsen P, Poulsen H, Cold S и др. Кодировка клинических коммуникационных навыков на основе руководства Калгари-Кембридж. BMC Med Educ. 2020;20(1):140.
- ↑ Hiller A, Delany C. Коммуникация в физиотерапии: вызов установленным теоретическим подходам. Manipulating Practices: A Critical Physiotherapy Reader. 2018:308-33.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 3.17 3.18 3.19 3.20 3.21 Бернис Сэбан. Применение нового протокола лечения боли в пятках. Plus Course. 2021
- ↑ Norris M, Eva G, Fortune J, Frater T, Breckon J. Обучение студентов-бакалавров по эрготерапии и физиотерапии мотивирующему собеседованию: взгляд студентов. BMC медицинское образование. 2019 Дек;19(1):1-7.
- ↑ Pace BT, Dembe A, Soma CS, Baldwin SA, Atkins DC, Imel ZE. Многомерный мета-анализ процесса и результатов мотивационного интервьюирования. Психология аддиктивного поведения. 2017 Авг;31(5):524.
- ↑ Hashim MJ. Коммуникация, ориентированная на пациента: основные навыки. Американский семейный врач. 2017 Янв 1;95(1):29-34.
- ↑ Diener I. Поддержка физиотерапевтами самоуправления при хронических болевых синдромах опорно-двигательного аппарата. Южноафриканский журнал физиотерапии. 2021 Окт 29;77(1):1564.
- ↑ 8.0 8.1 Hengeveld E (ред.), Banks K (ред.), Maitland GD. Периферическая манипуляция Мейтленда. 4-е изд. Филадельфия: Elsevier/Butterworth Heinemann; 2005.
- ↑ 9.0 9.1 Alazzawi S, Sukeik M, King D, Vemulapalli K. История и клиническое обследование стопы и голеностопного сустава: руководство для повседневной практики. Всемирный журнал ортопедии. 2017 Янв 18;8(1):21
- ↑ Killens D. Мобилизация миофасциальной системы: Клиническое руководство по оценке и лечению миофасциальных дисфункций. Эдинбург: Handspring Publishing; 2018.
- ↑ 11.0 11.1 11.2 Saban B, Masharawi Y. Тесты для одностороннего стояния для клинической оценки синдрома хронической пяточной боли: статическое стойка, полуприсед и подъем на носки. Физиотерапия. 2017 Июн 1;103(2):237-44.
- ↑ Stevens A, Köke A, van der Weijden T, Beurskens A. Разработка пациент-ориентированного метода установки целей физиотерапии: дизайн ориентированный на пользователя. Инвалидность и реабилитация. 2018 Авг 14;40(17):2048-55.
- ↑ Cotchett M, Rathleff MS, Dilnot M, Landorf KB, Morrissey D, Barton C. Жизненный опыт и отношение людей с пяточной болью: качественное исследование. Журнал исследования стопы и голеностопного сустава. 2020 Дек;13(1):1-9.
- ↑ 14.0 14.1 14.2 14.3 14.4 Saban B, Deutscher D, Ziv T. Глубокий массаж мышц задней поверхности голени в сочетании с упражнениями на нейромобилизацию как лечение пяточной боли: пилотное рандомизированное клиническое испытание. Мануальная терапия. 2014 Апр 1;19(2):102-8.
- ↑ Morrissey D, Cotchett M, J'Bari AS, Prior T, Griffiths IB, Rathleff MS, Gulle H, Vicenzino B, Barton CJ. Управление пяточной болью: руководство по лучшей практике, основанное на систематическом обзоре, экспертной клинической логике и ценностях пациентов. Британский журнал спортивной медицины. 2021 Окт 1;55(19):1106-18.
- ↑ Van Leeuwen KD, Rogers J, Winzenberg T, van Middelkoop M. Повыше6нный индекс массы тела связан с подошвенной фасциопатией/«подошвенной фасциитом»: систематический обзор и мета-анализ различных клинических и визуализирующих факторов риска. Британский журнал спортивной медицины. 2016 Авг 1;50(16):972-81.
