Введение
Лучшее глобальное лечение лимфедемы, также известное как золотой стандарт лечения, согласно международным рекомендациям Международного общества лимфологии, — это ПКТ (Полная деконгестивная терапия)[1][2]. Многочисленные исследования продемонстрировали эффективность ПКТ для улучшения симптомов лимфедемы, таких как отек и боль[3].
Исторически, это интенсивная программа, которая сочетает в себе четыре различных подхода к лечению, включая ручной лимфатический дренаж, компрессионное бандажирование, упражнения и уход за кожей. В настоящее время ПКТ также включает в себя самоуход и другие биопсихосоциальные услуги поддержки по мере необходимости, такие как психологическое консультирование, питание и т. д., как более комплексный подход к уходу за людьми, живущими с лимфедемой. Как техника, ПКТ возникла в Европе и Австралии, но в настоящее время становится более распространенной в Соединенных Штатах.
ПКТ
- Может эффективно уменьшать объем лимфедемы,
- Улучшать подвижность и диапазон движений (ROM)
- Повышать качество жизни.
- Снижать риск целлюлита
- Состоит из двух фаз.
- Фаза I (интенсивная фаза) состоит из мобилизации жидкости и начала снижения разросшейся соединительной ткани. Для достижения максимальной эффективности или значительных результатов настоятельно рекомендуется проходить курс лечения не менее 5 раз в неделю, 1 сеанс в день в течение нескольких недель [4].
- Фаза II (фаза поддержания) поддерживает уменьшение отека и направлена на оптимизацию снижения разросшейся соединительной ткани.[1]
Компоненты
Полная деконгестивная терапия (ПКТ) состоит из:
- Ручной лимфатический дренаж (РЛД): Техника легкого растягивания кожи, которая стимулирует лимфатическую систему.
- Компрессионная терапия: Многоуровневое бандажирование с использованием пены или специально подобранных изделий, поддерживающих область для контроля отека.
- Упражнения: С компрессией специальные упражнения помогут оттоку лимфы из опухших областей.
- Уход за кожей и ногтями: Поддержание чистоты кожи и ногтей поможет предотвратить инфекции, которые часто могут возникать при лимфедеме, особенно у тех, у кого происходила диссекция или удаление лимфоузлов, что вызывает снижение иммунной защиты, и поэтому они более подвержены инфекциям. Важно поддерживать увлажненность кожи для защиты покровной системы и предотвращения риска развития инфекций, таких как целлюлит или грибковые инфекции.
- Самоуправление и обучение: Обучение тому, как управлять лимфедемой дома, включая самобандажирование или саморазминку (при необходимости), тщательное ознакомление с практиками контроля инфекций, протоколы ухода за кожей и ногтями, надевание и снятие компрессионной одежды, упражнения, важность контрольных/обзорных визитов[3].
- Другие услуги поддержки: консультации, советы по питанию
Фазы
Активная фаза (Фаза 1)
- Фаза I состоит из мобилизации жидкости и начала снижения разросшейся соединительной ткани[1].
- Количество недель зависит от объема отека и плотности ткани.
- Полная деконгестивная терапия проводится в виде сессий продолжительностью один час, 4-5 дней в неделю.
- Бинты с пеной надеваются примерно на 23 часа в день и обычно снимаются только для купания.
Фаза поддержания (Фаза 2)
- Фаза поддержания сохраняет уменьшение отека и направлена на оптимизацию снижения разросшейся соединительной ткани
- Фаза 2 должна длиться несколько месяцев или лет.[1]
- Эластичные компрессионные изделия, которые плотно прилегают к телу, надеваются в течение дня.
- Часто вечерние бинты с пеной используются для уменьшения дневного отека.
- Упражнения выполняются в компрессионной одежде.
- Самостоятельный ручной лимфатический дренаж проводится в течение 20 минут в день[3].
Ручной лимфатический дренаж
см. Ручной лимфатический дренаж здесь
Компрессионная терапия
Компрессионная терапия является очень важным инструментом в лечении лимфедемы после проведения МЛД.
- Даже когда МЛД выполнен правильно, отек не уменьшается без компрессии (в большинстве случаев).
- Компрессионные бинты должны оставаться на конечностях до следующего сеанса МЛД.
Продукты, используемые для компрессионной терапии, — это бинты с низкой растяжимостью и эластичные одежда (эластичные чулки/рукав/перчатки).[1]
- Бинтование является важной составляющей лечения лимфедемы 2 и 3 стадий (умеренной и тяжелой лимфедемы). Бинтование включает создание мягкого гипса на руке или верхней части тела путем обмотки несколькими слоями. Это главный компонент полной деконгестивной терапии.
Видео ниже на 7 минут подробно показывает технику.
Бинтование — это редукционная терапия, что означает уменьшение размера конечности. Когда рука забинтована, мышцы и суставы "держатся" мягкими слоистыми повязками каждый раз, когда рука используется (это известно как рабочее давление). Выполнение предписанных упражнений с бинтами или использование руки для обычных действий создает внутреннее насосное движение, которое выводит жидкость из тканей и в сосуды лимфатической системы. Бинтовая повязка помогает предотвратить возврат жидкости в конечности, т.е. повторное накопление выведенной отечной жидкости, а также смягчает ткани под кожей, разрушая отложения индуративной ткани.

2. Компрессионная одежда предназначена для поддержания постоянного давления на опухшую/пораженную область, чтобы помочь дренированию жидкости и минимизировать отек. Изображение справа: компрессионный рукав при лимфедеме, представленный на манекене
- Внешнее давление обеспечивает противодействие активной мускулатуре (т.е. рабочее давление). Рабочее давление помогает предотвратить повторное накопление жидкостей, которые были выведены в ходе интенсивной полной деконгестивной терапии (CDT) и сохранить результаты, достигнутые при ручном лимфодренажном массаже (MLD)[6].
Исследования еще не оценивали эффективность компрессионных рукавов в лечении лимфедемы. Однако исследования находят их эффективными как часть общего плана лечения[3]. Например:
- Рукав, надеваемый на руку
- Перчатка без пальцев или перчатка без отдельных открытий для пальцев, которая часто носится с рукавом
- Поддерживающий бюстгальтер для грудного отдела или жилет для всего корпуса
Вся одежда изготовлена из гибкой ткани. Рукава более плотно прилегают в нижней части, чем в верхней, создавая градуированное давление, которое поддерживает движение лимфы из руки. Доступен широкий выбор тканей: одни мягче, другие жестче, и некоторые могут содержать материалы, такие как шерсть или латекс.
Без МЛД компрессионная терапия может потенциально вызвать проксимальный отек и фиброз соседней части туловища[7]. МЛД необходим для направления течения жидкости в непораженные части тела, чтобы предотвратить накопление жидкости в проксимальных областях.
Бинтование против компрессионных рукавов
Бинты работают иначе, чем компрессионные рукава, которые поддерживают ток лимфы, т.е. перемещают жидкость и деконгестируют конечность. Рукава оказывают так называемое "давление покоя", что означает, что давление выше, когда рука находится в покое. Когда вы двигаете руку, эластичная ткань движется вместе с ней, что фактически снижает количество давления. Компрессионный рукав может быть достаточен для легкой лимфедемы, однако более сложные случаи требуют бинтования перед использованием компрессионного рукава. Бинтование работает путем уменьшения объема конечности[3].
Упражнения
Начальные упражнения состоят из легкой растяжки и упражнений на диапазон движения (помогающие мышцам сокращаться и расслабляться, что, как полагают, помогает продвинуть лимфу) и также укрепляют лимфатическую систему. Например, сжатие кулака и разжимание пальцев; выполнение сгибания и разгибания запястья; или легкие удары, чтобы разогнуть и согнуть локоть.
Как только симптомы улучшаются и лимфедема стабилизируется, план упражнений расширяется, включая аэробные упражнения (улучшают физическую форму и уменьшают массу тела). Этот вид упражнений включает плавание, велоспорт, ходьбу, танцы[1] тай-чи и легкую йогу (исключая позиции с нагрузкой на верхнюю часть тела по крайней мере на первых порах), плавание или поднимание легких грузов в зависимости от состояния клиента.
Упражнения с легкими весами не оказывают отрицательного влияния на объем лимфедемы. Хотя сначала конечность может отекать, объем накопленной жидкости уменьшается через 24 часа . Эти упражнения следует выполнять с осторожностью и с невысоким количеством повторов и с небольшим весом (особенно на начальной стадии)[1].
Обычно рекомендуется сочетание растяжки, контролируемых укрепляющих упражнений и аэробных активностей, но план должен быть индивидуальным. Если у клиента более амбициозные цели по фитнесу, достигайте их постепенно.
Как правило, допустимо, чтобы пациенты носили или не носили компрессионные одеяния во время упражнений, при условии, что они носят подходящие одеяния в течение остающихся часов дня[1] (например, бинты, компрессионный рукав или другие компрессионные одеяния)[3].
Пример упражнений для лимфедемы верхних конечностей (данный обученным физиотерапевтом)
- разминка с активной мобилизацией крупных суставов в умеренном темпе в течение 5 минут;
- мобилизация плечевого пояса - сжатие и раскрытие лопаток, депрессия, разгибание плеча, сгибание и разгибание локтя, сгибание и разгибание запястья и сжатие мяча;
- растяжка грудных и трапециевидных мышц.
- Пациенты удобно сидят, расслаблены, с руками на абдоминальных мышцах и глубоким дыханием через нос и продолжительным выдохом через рот без каких-либо значительных усилий (диафрагмальное дыхание)[8] и практика диафрагмального дыхания между упражнениями.
Девятиминутное видео ниже показывает класс упражнений, проводимый терапевтом, для лимфедемы верхней конечности.
Уход за кожей
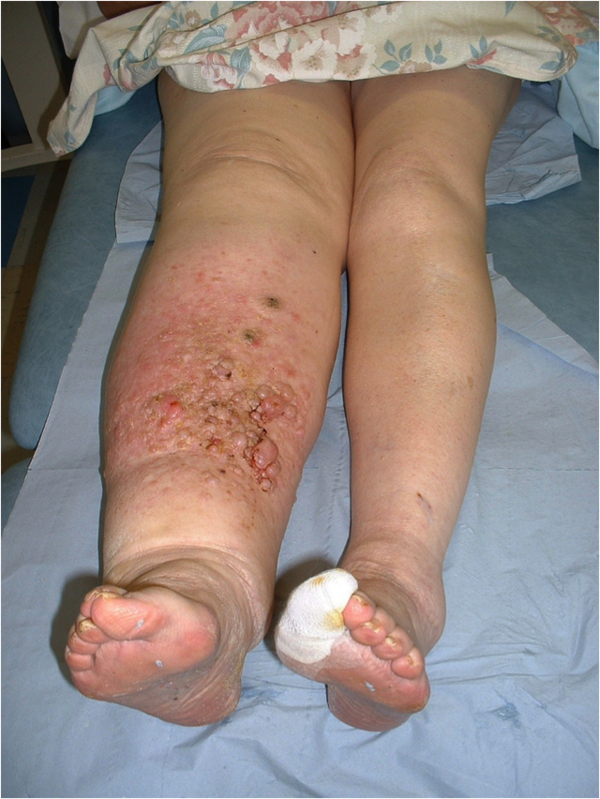
Правильный уход за кожей имеет первостепенное значение. Кожа пациентов с лимфедемой обычно очень чувствительна, сухая и зудящая из-за нарушений метаболизма кожи в результате изменений макро- и микроциркуляции, что делает ее уязвимой для воспалений и инфекций. Из-за нарушенного процесса заживления повреждение кожи может привести к серьезным воспалениям, инфекциям (например, целлюлит) или даже язвам, ухудшая состояние, поэтому терапевтические и защитные меры являются важными компонентами ухода за кожей.
- Компрессионная терапия может привести к сухости, повреждению и чувствительности кожи, что делает ее склонной к травмам. Недостатком этих изделий является повреждение, вызванное взаимодействием между кожей и средствами компрессии (например, медицинскими бандажами и изделиями). Повреждения происходят из-за: механических эффектов и поглощающих свойств компрессионных бандажей и изделий; прямого контакта с кожей и последующего абразива, вызывающего высокое механическое давление на роговой слой; волокна бандажей и изделий поглощают пот и кожное сало, повреждая нормальный тонкий гидролипидный слой кожи и защитный кислотный слой.
- Цель состоит в том, чтобы поддерживать кожу в нормальном и здоровом состоянии или исцелить ее как можно лучше. Чтобы кожа оставалась гибкой и прочной, пациенты должны выбирать мягкий, не содержащий мыла очищающий лосьон с нейтральным (pH=7) или слегка кислым (pH=5) значением для ежедневного использования, а также ванной маслом, восполняющей кожное сало.
- Пациенты должны тщательно высушивать кожу после ванны или душа, особенно в глубоких складках кожи, чтобы минимизировать риск грибковой инфекции кожи. После очищения кожу необходимо увлажнить мягкими фармацевтическими средствами. Средства по уходу за кожей следует использовать умеренно и наносить легкими массажными движениями.
- Компрессионные изделия не должны применяться, если средства полностью не впитались.
- Все кожные инфекции должны лечиться и очищаться врачом.
- Во время лечения следует уделять особое внимание уходу за вторичными кожными поражениями, возникающими после облучения.
- Физиотерапевт должен обсудить уход за кожей с врачом перед лечением.
- Постоянное сотрудничество междисциплинарной команды является важным для оптимального лечения лимфедемы.[1]
Осложнения кожи при лимфедеме (лучше всего управляемые междисциплинарной командой)
- Инфекции: кожные инфекции должны быть незамедлительно лечены, например, антибиотикотерапией и дополнительными мерами, а также профилактическими интервенциями.
- Язвы: Лимфедемные язвы управляются сочетанием очищения раны, некрэктомии, управления экссудатом, ухода за перирадоменной областью, соответствующих перевязок, компрессионной терапии и, при необходимости, хирургического покрытия раны.[10]
Управление и обучение самоуходу

Образование по теме "Самоуход" (т.е. все, что делает пациент дома, чтобы уменьшить риск возврата лимфедемы или ухудшения в будущем) является жизненно важным. Как терапевт по лимфедеме, вы должны научить клиентов:
- Надевать и ухаживать за их компрессионными рукавами и изделиями. Пациенты должны понимать необходимость регулярной замены изделий для поддержания достаточной компрессии. Каждое изделие следует стирать ежедневно, чтобы восстановить компрессию, и заменять его после 3-6 месяцев непрерывного использования, хотя очень активным пациентам может понадобиться его заменять раньше[11].
- Защищать руку, кисть, грудь или другую часть тела от порезов, травм, переутомлений, экстремальных температур и других ситуаций, которые могут увеличить производство лимфы, что, в свою очередь, увеличивает риск лимфедемы
- Обучать признакам и симптомам инфекции, которые являются особой заботой для людей с лимфедемой
- Помочь планировать и создавать индивидуализированный план упражнений и/или контроля веса
- Обучить, как самостоятельно выполнять мануальный лимфатический дренаж дома. Если "самостоятельное МЛД" подходит и клиент может управлять техникой. Подчеркнуть клиенту, что выполнение большего объема, чем рекомендовано, или более агрессивное массирование может быть вредным[3].
Заключение
- Цель комплексной деконгестивной терапии (КДТ) – обеспечить постоянный контроль объемных и метапластических изменений тканей, ассоциированных с лимфедемой. Этот многомодальный подход к лечению широко используется для контроля хронических отеков и становится эффективным средством управления рефрактерными отеками в конце жизни. Он также может помочь деконгестировать лицо, туловище и половые органы.
- Многочисленные исследования показали, что КДТ явно полезна. При выполнении квалифицированными терапевтами КДТ достигает и поддерживает снижение объема конечностей на 50-70 процентов[12]
- Другие доступные методы лечения лимфедемы включают электростимуляцию, акупунктуру, Кинезиологическое тейпирование, низкоуровневую лазерную терапию, глубокую осцилляцию и терапевтическое ультразвуковое воздействие. Однако в настоящее время недостаточно доказательств для рекомендации их применения. Фармацевтические терапии, включая диуретики и бензопироны, не рекомендуются для лечения лимфедемы[11].
Дальнейший просмотр
Это хорошее видео продолжительностью 28 минут о, например, МЛД и упражнениях
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 1.7 1.8 Tzani I, Tsichlaki M, Zerva E, Papathanasiou G, Dimakakos E. Физиотерапевтическая реабилитация лимфедемы: Современное состояние. Лимфология. 2018 Июл 2;51(1):1-2. Доступно по ссылке:https://www.researchgate.net/publication/326301004_Physiotherapeutic_rehabilitation_of_lymphedema_State-of-the-art (последний доступ 18.8.2020)
- ↑ Исполком. Диагностика и лечение периферической лимфедемы: доклад 2016 года Международного общества лимфологии. Лимфология. 2016 Март 21;49(4):170-84.
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 3.6 Breast cancer org. Комплексная деконгестивная терапия (CDT) Доступно по ссылке:https://www.breastcancer.org/treatment/lymphedema/treatments/cdt (последний доступ 18.8.2020)
- ↑ Michopoulos E, Papathanasiou G, Vasilopoulos G, Polikandrioti M, Dimakakos E. Эффективность и безопасность комплексной деконгестивной терапии фазы I: Исследование лечения лимфедемы в греческой популяции. Cureus. 2020 Июл 19;12(7).
- ↑ Franciscan Health Бинтование лимфедемы Доступно по ссылке:https://www.youtube.com/watch?v=Ts4OM1V-Zp8 (последний доступ 20.8.20)
- ↑ Juz Компрессионная терапия Доступно по ссылке:http://www.juzousa.com/Compression-Therapy/People-with-Lymphedema (последний доступ 19.8.2020)
- ↑ Cohen SR, Payne DK, Tunkel RS. Лимфедема: стратегии управления. Рак: Междисциплинарный международный журнал Американского общества рака. 2001 Авг 15;92(S4):980-7.
- ↑ Melam GR, Buragadda S, Alhusaini AA, Arora N. Влияние комплексной деконгестивной терапии и домашней программы на качество жизни, связанное со здоровьем, у пациентов с лимфедемой после мастэктомии. Здоровье женщин BMC. 2016 Дек 1;16(1):23. Доступно по ссылке:https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4855407/
- ↑ Breast cancer haven. Класс лимфедемы Доступно по ссылке:https://www.youtube.com/watch?v=mnO02bKMLkA (последний доступ 20.8.20)
- ↑ Giulia Daneshgaran BS, Song EH, Daneshgaran G, Song E, Wong A. Лечение лимфедемы и новые стратегии профилактики. Подпись;650:539-9883.Доступно по ссылке:https://woundreference.com/app/topic?id=lymphedema-treatment-and-emerging-strategies-for-prevention (последний доступ 20.8.2020)
- ↑ 11.0 11.1 Schaverien MV, Moeller JA, Cleveland SD. Управление лимфедемой: Неоперативное лечение лимфедемы. В семинарах по пластической хирургии 2018 Фев (Том 32, № 1, стр. 17). Thieme Medical Publishers.Доступно по ссылке:https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5891656/ (последний доступ 20.8.2020)
- ↑ Braddom RL. Физическая медицина и реабилитация. Эл. книга. Elsevier Health Sciences; 2010 Дек 7. Доступно по ссылке:https://www.mayoclinic.org/medical-professionals/physical-medicine-rehabilitation/news/complex-decongestive-therapy-may-benefit-patients-chronic-disease-palliative-care-settings/mac-20429654 (последний доступ 19.8.2020)
- ↑ LE&RN MLD Доступно по ссылке:https://www.youtube.com/watch?v=aY50SnMKrAc&app=desktop (последний доступ 20.8.2020)
