Введение
Кости
Голеностопный сустав образован тремя костями: таранной, большеберцовой и малоберцовой. Анатомическая структура стопы включает заднюю, среднюю и переднюю части. Каждая часть стопы состоит из нескольких костей. Нижняя часть ноги и стопа образуют лодыжку. Следующие костные элементы голеностопного сустава входят в эту структуру:[2]
- Дистальный большеберцовой
- Дистальная малоберцовой
- Таранная
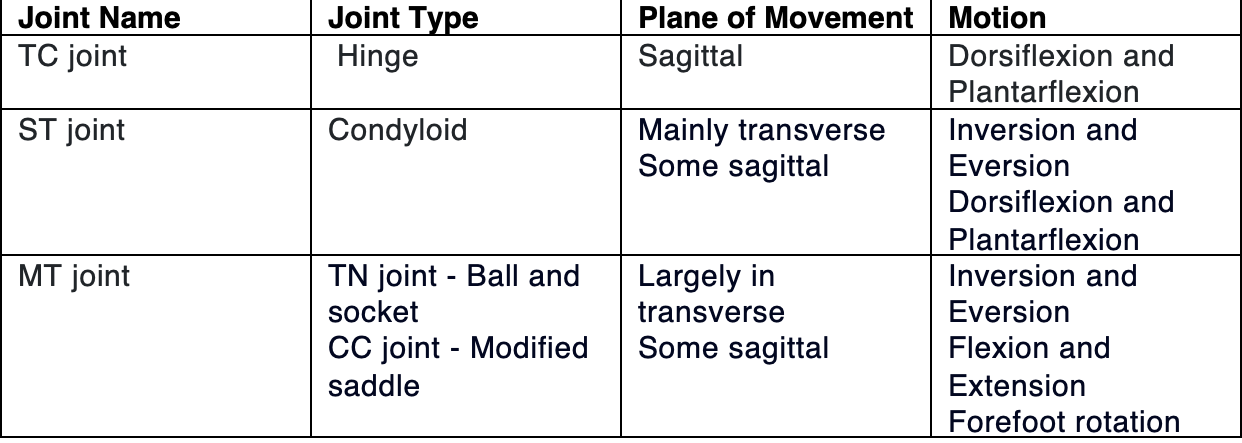
Талокруральный сустав (ТК или иногда называемый тибиоталоарным суставом) называют голеностопным суставом. Суставные поверхности включают латеральную и медиальную лодыжки, дистальный конец большеберцовой кости и таранную кость.[3] Основные движения ТК-соединения - это дорсифлексия и плантарная флексия в сагиттальной плоскости.
В задней части стопы (пятке) таранная кость и пяточная кость соединяются и формируют подтаранный сустав (СТ, также известный как талокальканальный сустав). СТ-соединение имеет три сочленения, и таранная и пяточная кости имеют три суставные поверхности. Основные движения в этом суставе - инверсия и эверсия лодыжки и задней части стопы.[3]
Сустав Шопара (или МТ, среднетарсальный или поперечно-таранный сустав, талокальканавикулярный сустав) является "соединением" между задней и средней частями стопы.[3] Этот сустав включает тало-ладьевидный и кальканеокубовидный суставы и позволяет вращение передней части стопы. Ладьевидная кость соединяется дистально со всеми тремя клиновидными костями. В дополнение к ладьевидной и клиновидным костям, кубовидная кость имеет дистальное сочленение с основанием четвертой и пятой плюсневых костей.[3]
Ниже приведено резюме сочленений лодыжки:

Связки
Связки лодыжки состоят из:[4]
- Медиальные связки (дельтовидная связка)
- Медиальная коллатеральная связка (МКС) разделена на два слоя: поверхностный и глубокий[5]
- Латеральные связки
- Комплекс латеральной коллатеральной связки (ЛКС) состоит из трех связок: передней талофибулярной, кальканеофибулярной и задней талофибулярной связок[6]
- Тибиофибулярный синдесмоз - то есть связки, соединяющие дистальные эпифизы большеберцовой и малоберцовой костей
- Соединение тибиофибулярного синдесмоза включает переднюю-нижнюю тибиофибулярную связку, заднюю-нижнюю тибиофибулярную связку и межкостную тибиофибулярную связку.[7]
Подробнее о связках лодыжки можно прочитать здесь.
Мышцы
Мышцы нижней части ноги разделены на четыре отдела: поверхностный задний отдел, глубокий задний отдел, латеральный отдел и передний отдел. Основные плантарные флексоры лодыжки находятся в заднем отделе. Мышцы латерального отдела плантарно сгибают лодыжку и эвертируют стопу. Все мышцы переднего отдела выполняют дорсифлексию лодыжки.
Больше информации о мышцах и фасциях лодыжки можно найти здесь.


Нервная и сосудистая системы
Нервная система
Большеберцовый нерв и общий малоберцовый нерв (также известный как общий фибулярный нерв) берут начало на уровнях L5, S1 и S2. Большеберцовый нерв обеспечивает двигательные волокна для икроножной мышцы, камбаловидной мышцы, задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя большого пальца ноги. Его чувствительные волокна иногда снабжают область, обычно иннервируемую глубоким малоберцовым нервом.[8]
Поверхностная ветвь общего малоберцового нерва посылает двигательные волокна для длинной и короткой малоберцовых мышц. Глубокая ветвь отправляет двигательные волокна к передней большеберцовой мышце, длинному разгибателю пальцев, длинному разгибателю большого пальца, короткому разгибателю пальцев (редко иннервируемых большеберцовым нервом). Чувствительные волокна поверхностной ветви снабжают переднебоковую часть ноги и большую часть тыла стопы и пальцев. Глубокая ветвь снабжает кожу между первым и вторым пальцами.[8][9]
Малоберцовый нерв берет начало из большеберцового нерва и кожных ветвей общего малоберцового нерва. Он разделяется на малоберцовую коммуникаторную ветвь и латеральный кожный малоберцовый нерв. Его чувствительные волокна иннервируют заднюю часть дистальной ноги и боковую часть стопы.[8]
Сосудистая система
Следующие артерии снабжают дистальную часть голени:
- Подколенная артерия: поверхностный задний компартмент, включая икроножную, камбаловидную и подошвенную мышцы.
- Большеберцовая артерия
- Передняя большеберцовая артерия: проксимальный тибиофибулярный сустав, коленный сустав, голеностопный сустав, мышцы и кожа переднего отдела ноги.
- Задняя большеберцовая артерия: камбаловидная мышца, подколенная, длинный сгибатель большого пальца, длинный сгибатель пальцев и задняя большеберцовая.
- Малоберцовая артерия: подколенная, камбаловидная, задняя большеберцовая и длинная сгибательная мышцы большого пальца.
- Малоберцовая артерия: икроножная мышца, камбаловидная мышца и подошвенная мышца.
Вы можете прочитать больше о нервной и сосудистой системах голеностопного сустава здесь.

Классификации переломов
Клинически значимые классификации для переломов голеностопного сустава включают следующие:[10]
- Маллеолярные (и их подкатегории по Классификации переломов Даниса–Вебера ABC)[10]
- Дистальные переломы большеберцовой кости
- Переломы малоберцовой кости
Классификация на основе критериев стабильности была предложена Мишельсоном и коллегами.[11] Согласно Мишельсону и др., следующими считаются нестабильные переломы голеностопного сустава:[12]
- Любой перелом-вывих голеностопного сустава
- Любой бималлеолярный или трималлеолярный перелом голеностопного сустава
- Любой латеральный перелом маллеолуса с значительным сдвигом таранной кости на любой рентгенограмме в любое время.
Перелом голеностопного сустава считается стабильным, если ни один из вышеперечисленных критериев не выполняется.[13]
Система AO/OTA классифицирует переломы для всего тела. В голеностопе переломы разделяются на маллеолярные, дистальные большеберцовые и малоберцовые переломы. Эта система классификации наиболее часто используется для классификации маллеолярных переломов и основана на тяжести и сложности травмы:[14]
- Тип A: ин-фра-син-дес-мо-тическое повреждение малоберцовой кости (с тремя подгруппами)[14]
- Тип B: тран-с-син-дес-мо-тический перелом малоберцовой кости (с тремя подгруппами)[14]
- Тип C: над-син-дес-мо-тическая травма (с тремя подгруппами)[14]
Пересмотренная версия классификаций AO/OTA разделяет переломы для эпифизарных, метафизарных и диафизарных переломов. Когда встречаются множественные переломы и системы переломов, можно применить несколько обозначений. [10]
Вы можете узнать больше о классификации AO/OTA здесь.
Клиническая картина
Пациенты обращаются в отделение неотложной помощи с переломами голеностопного сустава в результате падений, инверсий, спортивных травм или незначительных травм вследствие диабета, периферической невропатии и других заболеваний.[15] Наиболее распространенные симптомы, когда подозревается перелом голеностопного сустава, включают:
- Боль
- Синяки
- Отеки голеностопа
- Невозможность опереться на ногу[15]
Диагностические процедуры
Вы можете прочитать о исследованиях и тестах голеностопа здесь.

Оценка результатов
Существует широкий спектр инструментов оценки результатов для взрослых с переломами голеностопа:[16]
- Олруд-Моландер Анкле Скора (OMAS) - наиболее часто используемая основная оценка результатов[16][17]
- Измерения диапазона движений в голеностопе - вторая по частоте основная оценка результатов[16][18]
- Шкала Американского Общества Ортопедических хирургов для стопы и голеностопа (AOFAS)[18]
- Функциональная шкала нижней конечности (LEFS)[18]
- Анкета из 36 вопросов (SF-36)[16]
- Визуальная аналоговая шкала для боли (VAS-Pain)[16]
- Опросник Мансфилд–Оксфорд для стопы (MOXFQ)[19]
- Оценка результатов Американской Академии Ортопедических хирургов для стопы и голеностопа (AAOS)[18]
- Оценка результативности реабилитации при переломе голеностопа (A-FORM)[16][20]
- Шкала возможностей стопы и голеностопа (FAAM)
- Адекватные показатели результативности, о которых сообщили пациенты при нестабильности голеностопа, по Хансену и др.[21]включают:
- Изменение функциональной нестабильности голеностопа (IdFAI)
- Инструмент нестабильности голеностопа (AII)
- Европейская оценка стопы и голеностопа (EFAS score)
Общие соображения
Чтобы выбрать наиболее подходящее вмешательство после перелома лодыжки, физиотерапевт должен учитывать следующее:
- Наличие “разнообразия” протоколов с отсутствием окончательных рекомендаций[22][23][24][25]
- Две тенденции в литературе:
- Традиционный протокол[26] включает постепенную нагрузку после 6 недель с полной нагрузкой через 12 недель, основываясь на механизме травмы и вовлеченности других мягких тканей.
- Протокол ранней мобилизации включает раннюю нагрузку (до 6 недель), ранние упражнения, общее время кондиционирования, ортезы и мануальную терапию.[27]
- РЕЗУЛЬТАТЫ традиционного протокола включают:[22]
- РЕЗУЛЬТАТЫ протокола ранней мобилизации включают:[32][33]
- Никаких осложнений больше, чем у традиционного протокола[34]
- Более раннее возвращение к работе, чем у традиционного протокола[34]
- Снижение риска тромбоэмболии и остеопороза[22]
- Снижение риска Комплексного регионального болевого синдрома (КРБС)[22]
- Улучшение общего благополучия и социальной реинтеракции пациента[22]
- Снижение социально-экономических затрат[22]
Ранняя фаза (3 – 6 недель после операции)[22]
- Десенситизация CRPS: щетка, зеркальная терапия
- Общая физическая подготовка без нагрузки и с частичной нагрузкой: эргометр для рук, стационарный велотренажер, пилатес на тренажере, круговые тренировки в зале
- Подготовка к полной нагрузке (переход от ходьбы с частичной нагрузкой до полной нагрузки через 6 недель)
Полная нагрузка: PWB - FWB (4 - 6 недель после операции)[22]
- Функциональная реабилитация:
- Кардиоваскулярная выносливость (велосипед)
- занятия на велотренажере (спиннинг)
- плавание (без ударов)
- Укрепляющие упражнения с нагрузкой менее 50% веса тела
- Проприоцептивные упражнения (Система оценки ошибок в балансе(BESS) с костылями)
- Кардиоваскулярная выносливость (велосипед)
Полная нагрузка на ногу (6-8 неделя после операции)[22]
- Ходьба (велосипед для разминки, затем ходьба)
- Приседания с наклоном
- Проприоцептивные упражнения: Стойка в выпаде с поворотами, упражнения на нарушение равновесия (сопротивление на стабильной платформе)
Полная нагрузка на ногу (8-10 неделя после операции)[22]
- Ходьба с резиновыми лентами и грузами
- Подъем и пересечение ступенек
- Баланс на одной ноге/самолет
- Тест на баланс звездой (SEBT)
10 неделя до финальной фазы[22]
- Выносливость при ходьбе с нагрузкой (ходьба на работу и обратно с рюкзаком)
- Прыжки и приземление (крытый скалодром)
- Общее время с момента происшествия – 14 недель: походы, терапия посттравматического стрессового расстройства
- Ортезы: походные ботинки, вставки, компрессионный рукав для нижних конечностей
Ресурсы
- Henkelmann R, Schneider S, Müller D, Gahr R, Josten C, Böhme J. Результаты у пациентов после перелома нижних конечностей с частичной нагрузкой, леченных послеоперационно с использованием или без использования беговой дорожки для снятия гравитации (alter G®) в течение шести недель реабилитации - протокол перспективного рандомизированного исследования. BMC Musculoskelet Disord. 2017 Mar 14;18(1):104.
- Matthews PA, Scammell BE, Ali A, Coughlin T, Nightingale J, Khan T, Ollivere BJ. Раннее начало движений и целенаправленные упражнения (EMADE) по сравнению с обычным уходом после фиксации перелома голеностопного сустава: протокол исследования для прагматичного рандомизированного контролируемого испытания. Trials. 2018 May 31;19(1):304.
Ссылки
- ↑ Pflüger P, Braun KF, Mair O, Kirchhoff C, Biberthaler P, Crönlein M. Текущее лечение трималеолярных переломов голеностопного сустава. EFORT Open Reviews. 2021 Авг 10;6(8):692-703.
- ↑ Brockett CL, Chapman GJ. Биомеханика голеностопного сустава. Ортопедия и травматология. 2016 Июн 1;30(3):232-8.
- ↑ 3.0 3.1 3.2 3.3 Ficke J, Byerly DW. Анатомия, костный таз и нижняя конечность, стопа. [Обновлено 2021 Авг 11]. В: StatPearls [Интернет]. Treasure Island (FL): Издательство StatPearls; 2021 Янв-. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK546698/
- ↑ Golanó P, Vega J, de Leeuw PA, Malagelada F, Manzanares MC, Götzens V, van Dijk CN. Анатомия связок голеностопного сустава: иллюстрированное эссе. Knee Surg Sports Traumatol Arthrosc. 2010 Май;18(5):557-69.
- ↑ Milner CE, Soames RW. Анатомия коллатеральных связок голеностопного сустава человека. Foot Ankle Int. 1998 Ноя;19(11):757-60.
- ↑ Szaro P, Ghali Gataa K, Polaczek M. и др. Двойные фасцикулярные вариации передней таранно-малоберцовой связки и пяточно-малоберцовой связки коррелируют с межсвязями между боковыми структурами голеностопного сустава, выявленными с помощью магнитно-резонансной томографии. Sci Rep 2020;10: 20801.
- ↑ Yammine K, Jalloul M, Assi C. Дистальная тибиофибулярная синдезмоз: мета-анализ кадаверных исследований. Morphologie, 2021.
- ↑ 8.0 8.1 8.2 Yamashita M, Mezaki T, Yamamoto T. "Вся стопа на большеберцовой кости" с сенсорной перекрестной иннервацией между большеберцовым и глубоким малоберцовым нервами. J Neurol Neurosurg Psychiatry. 1998 Nov;65(5):798-9.
- ↑ Grujičić R. Общий малоберцовый нерв [Интернет]. KenHub. 2021 [цитируется 24 июля 2022]. Доступно по ссылке: https://www.kenhub.com/en/library/anatomy/common-fibular-nerve
- ↑ 10.0 10.1 10.2 Olczak J, Emilson F, Razavian A, Antonsson T, Andreas Stark A, Gordon M. Классификация переломов лодыжки с использованием глубокого обучения: автоматизация детализированного определения переломов малеолы AO Foundation/Orthopedic Trauma Association (AO/OTA) 2018 достигает высокой степени правильной классификации. Acta Orthopaedica, 2021; 92(1): 102-108,
- ↑ Michelson JD, Magid D, McHale K. Клиническая значимость системы классификации переломов лодыжки на основе стабильности. J Orthop Trauma. 2007 May;21(5):307-15.
- ↑ Fonseca LLD, Nunes IG, Nogueira RR, Martins GEV, Mesencio AC, Kobata SI. Воспроизводимость классификаций Лауге-Хансена, Даниса-Вебера и AO для переломов лодыжек. Rev Bras Ortop. 2017 Dec 6;53(1):101-106
- ↑
- Lambert LA, Falconer L, Mason L. Стабильность голеностопного сустава при переломе голеностопа. J Clin Orthop Trauma. 2020 Май-Июнь;11(3):375-379.
- ↑ 14.0 14.1 14.2 14.3 Feger J. Классификация маллеолярных переломов по AO/OTA. Ссылка на статью. Доступно на https://radiopaedia.org/articles/aoota-classification-of-malleolar-fractures [последний доступ 29.06.2022]
- ↑ 15.0 15.1 Seewoonarain S, Prempeh M, Shakokani M, Magan A. Переломы голеностопа. Журнал Артрита. 2016:1-4.
- ↑ 16.0 16.1 16.2 16.3 16.4 16.5 McKeown R, Rabiu AR, Ellard DR, Kearney RS. Основные показатели, используемые в интервенционных испытаниях при переломах голеностопа: систематический обзор. BMC Musculoskelet Disord 2019; 20 (388).
- ↑ Olerud C, Molander H. Шкала оценки симптомов после перелома голеностопа. Архивы ортопедической и травматической хирургии. 1984 Сен;103(3):190-4.
- ↑ 18.0 18.1 18.2 18.3Hansen CF, Obionu KC, Comins JD, Krogsgaard MR. Оценка результатов лечения нестабильности голеностопного сустава пациентами. Анализ 17 существующих анкет. Foot Ankle Surg. 2022 Apr;28(3):288-293
- ↑ Dawson J, Boller I, Doll H, Lavis G, Sharp R, Cooke P, Jenkinson C. MOXFQ: оценка качества данных, надежности и валидности в отношении хирургии стопы и голеностопного сустава. The Foot. 2011 Jun 1;21(2):92-102.
- ↑ Nguyen MQ, Dalen I, Iversen MM, Harboe K, Paulsen A. Переломы голеностопного сустава: систематический обзор показателей, сообщаемых пациентами, и их измерительных характеристик. Qual Life Res. 2022 Jun 18.
- ↑ Hansen CF, Obionu KC, Comins JD, Krogsgaard MR. Оценка результатов лечения нестабильности голеностопного сустава пациентами. Анализ 17 существующих анкет. Foot Ankle Surg. 2022 Apr;28(3):288-293.
- ↑ 22.00 22.01 22.02 22.03 22.04 22.05 22.06 22.07 22.08 22.09 22.10 Simpson H. Курс по переломам голеностопного сустава. Physiopedia. 2022
- ↑ Lin CWC, Donkers NAJ, Refshauge KM, Beckenkamp PR, Khera K, Moseley AM. Реабилитация после переломов голеностопного сустава у взрослых. Cochrane Database of Systematic Reviews 2012, Issue 11. Art. No.: CD005595.
- ↑ Pfeifer CG, Grechenig S, Frankewycz B, Ernstberger A, Nerlich M, Krutsch W. Анализ 213 в настоящее время используемых протоколов реабилитации при переломах стопы и голеностопа. Injury. 2015 Oct;46 Suppl 4:S51-7.
- ↑ Swart E, Bezhani H, Greisberg J, Vosseller JT. Как долго пациенты должны оставаться без нагрузки после фиксации перелома голеностопа? Опрос участников OTA и AOFAS. Injury. 2015;46(6):1127-30
- ↑ Goost H, Wimmer MD, Barg A, Kabir K, Valderrabano V, Burger C. Переломы голеностопного сустава: исследования и варианты лечения. Dtsch Arztebl Int. 2014 May 23;111(21):377-88.
- ↑ Albin SR, Koppenhaver SL, Marcus R, Dibble L, Cornwall M, Fritz JM. Краткосрочные эффекты мануальной терапии у пациентов после хирургической фиксации перелома голеностопа и/или стопы: рандомизированное клиническое испытание. J Orthop Sports Phys Ther. 2019 May;49(5):310-319
- ↑ 28.0 28.1 28.2 Nilsson G, Nyberg P, Ekdahl C, Eneroth M. Результаты после хирургического лечения пациентов с переломами голеностопного сустава - 14-месячное наблюдение. Physiother Res Int. 2003;8(2):69-82.
- ↑ Suciu O, Onofrei RR, Totorean AD, Suciu SC, Amaricai EC. Анализ походки и функциональные результаты после двенадцатинедельной реабилитации у пациентов с хирургическим лечением переломов голеностопа. Gait Posture. 2016 Sep;49:184-189.
- ↑ Beckenkamp PR, Lin CW, Engelen L, Moseley AM. Снижение физической активности у людей после переломов голеностопа: лонгитюдное исследование. J Orthop Sports Phys Ther. 2016 Apr;46(4):235-42
- ↑ Ng R, Broughton N, Williams C. Измерение восстановления после переломов голеностопа: систематический обзор психометрических свойств систем оценки. J Foot Ankle Surg. 2018 Jan-Feb;57(1):149-154.
- ↑ Jansen H, Jordan M, Frey S, Hölscher-Doht S, Meffert R, Heintel T. Активное контролируемое движение в ранней реабилитации улучшает результаты после переломов голеностопного сустава: рандомизированное контролируемое исследование. Clin Rehabil. 2018 Mar;32(3):312-318.
- ↑ Dehghan N, McKee MD, Jenkinson RJ, Schemitsch EH, Stas V, Nauth A, Hall JA, Stephen DJ, Kreder HJ. Раннее нагружение и диапазон движений против ненагружения и иммобилизации после открытого восстановления и внутренней фиксации нестабильных переломов голеностопа: рандомизированное контролируемое исследование. J Orthop Trauma. 2016 Jul;30(7):345-52
- ↑ 34.0 34.1 Smeeing DP, Houwert RM, Briet JP, Kelder JC, Segers MJ, Verleisdonk EJ, Leenen LP, Hietbrink F. Нагружение и мобилизация в послеоперационном уходе за переломами голеностопного сустава: систематический обзор и метаанализ рандомизированных контролируемых испытаний и когортных исследований. PLoS One. 2015 Feb 19;10(2):e0118320.













