Описание
Перелом — это нарушение целостности кости. Эта страница будет обсуждать переломы лодыжки и стопы, а также роль физиотерапевтов в реабилитации таких травм. Переломы голеностопного сустава часто встречаются у взрослых. По данным Kannus et al., в финской популяции регистрируется до 174 случаев на 100 000 человек в год.[1] Переломы стопы встречаются реже.
Переломы голеностопа
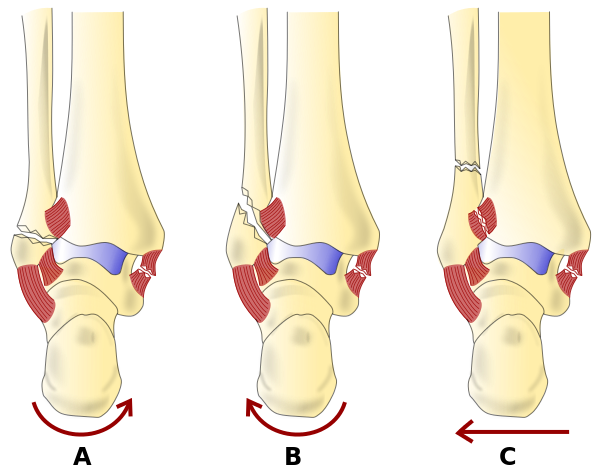
Переломы лодыжки чаще всего диагностируются через клиническое обследование и рентген. Правила Оттавы предоставляют врачам инструмент для принятия решений о необходимости проведения визуализации сустава. Существуют различные классификации, которые используются для определения тяжести травмы и методов лечения. Примеры включают классификацию Данис-Вебер, которая определяет уровень повреждения, и классификацию Лауге-Хансен, которая основана на механизме травмы и предсказуемых характеристиках визуализации.
Осложнения переломов голеностопного сустава могут включать снижение амплитуды движений в суставах лодыжки и стопы в результате периартикулярных и внутрисуставных спаек или нарушения суставных поверхностей. Нарушение суставных поверхностей может привести к развитию остеоартроза.
Переломы без смещения могут лечиться гипсом ниже колена в течение 3-6 недель. Если есть смещение, хирург должен восстановить фрагменты в нормальное анатомическое положение сустава. Если это невозможно сделать путем манипуляции и гипсовой повязки, может потребоваться открытая репозиция с внутренней фиксацией (ORIF), после чего следует иммобилизация в гипсе.[2]
Общие переломы лодыжки включают:
- Перелом Потта
- Отрывные переломы
Переломы в стопе
Костная анатомия стопы означает, что возможны различные переломы. Переломы пяточной кости часто происходят в результате падения с высоты. Такие переломы могут быть очень болезненными и сопровождаться переломами позвоночника. Фаланги и плюсневые кости часто повреждаются из-за падения тяжелого предмета на стопу. Эти переломы не требуют репозиции или иммобилизации. Стрессовые переломы плюсневых костей известны как «маршевые» переломы. Они вызываются повторяющимся воздействием от продолжительной ходьбы.[2]
Общие переломы стопы включают:
- Переломы пяточной кости
- Вывих-перелом Шопара
- Переломы плюсневых костей
Стрессовые переломы
Стрессовые переломы происходят в костях, подвергающихся механической усталости.[3] Они являются следствием превышения повторяющихся субмаксимальных нагрузок, создающих дисбаланс между резорбцией кости и ее образованием.[4] Переломы обычно начинаются в местах высокого напряжения; это называется «инициация трещины».[4] Если эта микроскопическая трещина не может зажить и подвергается дальнейшему воздействию, микроповреждение увеличится и трещина станет больше. Это увеличение повреждения может привести к макроскопическому перелому кости.[4]
- Стрессовые переломы ноги и стопы
Клинически значимая анатомия

Голеностопный сустав
Голеностопный сустав, также известный как тало-круральный сустав, состоит из трех костных структур: дистальные концы большеберцовой и малоберцовой костей, располагаются проксимально, и таранная кость, располагается дистально. У большеберцовой и малоберцовой костей есть определенные части, которые составляют лодыжку:
- Медиальная лодыжка - внутренняя часть большеберцовой кости
- Задняя лодыжка - задняя часть большеберцовой кости
- Латеральная лодыжка — конец малоберцовой кости
Большеберцовая и малоберцовая кости образуют голеностопный сустав с помощью следующих соединительных тканей, обеспечивающих структуру и стабильность:
- Межкостная мембрана
- Передние, задние и поперечные большеберцово-малоберцовые связки
Коллатеральные связки стабилизируют сустав против сил абдукции и аддукции. Латерально, передняя тало-малоберцовая связка (ATFL), пяточно-малоберцовая связка (CFL) и задняя тало-малоберцовая связка (PTFL), а медиально, широкая веерообразная дельтовидная связка и подошвенная пяточно-ладьевидная связка, медиальная граница которых соединяется с передней частью дельтовидной связки.[5]

Стопа
Стопа содержит 26 костей. Стопа делится на три основные части: задний отдел стопы, средний отдел стопы и передний отдел стопы.
- Задний отдел стопы состоит из 2 костей: пяточной и таранной. Они образуют подтаранный сустав.
- Средний отдел стопы состоит из 5 костей: ладьевидной, кубовидной и 3 клиновидных (медиальной, промежуточной и латеральной). Кости соединены с передним отделом стопы и задним отделом стопы с помощью мышц и подошвенной фасции (свод связки).
- Передний отдел стопы состоит из 19 костей: 5 плюсневых и 14 фаланг.
Сустав Шопара — это соединение между задним отделом стопы и средним отделом стопы, включая «ладьевидный сустав» и «пяточно-кубовидный сустав»; сустав Лисфранка соединяет передний и средний отдел стопы.
Эпидемиология/Этиология
Перелом лодыжки возникает в результате травм, таких как падения, скручивающие повреждения и травмы, связанные со спортом[6]. Он встречается как у пожилых, так и у молодых людей.
Существует ряд факторов риска, связанных с повышенной вероятностью получения переломов стопы и лодыжки. К ним относятся: курение, диабет, ожирение, предыдущие падения и/или переломы, очень высокие или низкие уровни физической активности, а также низкая минеральная плотность костной ткани (BMD). Для пожилых людей старше 50 лет дополнительные факторы риска включают женский пол, сопутствующие заболевания и многочисленные препараты.
Высокий уровень активности у молодых мужчин, особенно в рискованных и спортивных мероприятиях, может объяснять высокие показатели переломов лодыжки и стопы в этой возрастной группе[7]. Молодые женщины, младше 50 лет, хотя и менее активны, чем мужчины, имеют бо́льшую склонность к падениям в более поздний период жизни, что совпадает с постменопаузной потерей костной массы; это приводит к увеличению риска переломов.[7]
Характеристики/Клиническая презентация
- Трудности или невозможность ходить/нагружать лодыжку (возможно ходить при менее серьезных переломах, поэтому полагаться на ходьбу как тест на перелом кости — ненадежно)
- Боль
- Отек
- Синяки (вскоре после травмы)
- Изменение внешнего вида
- Наблюдаемые различия по сравнению с непоражённой стороной
Когда лодыжка была сломана, происходит не только структурное повреждение скелетной структуры, но и связок (дельтовидной связки и передней и задней большеберцово-малоберцовой связки), а также нервной и опорно-двигательной ткани вокруг комплекса лодыжки. Это может привести к нарушенной способности поддерживать равновесие, сниженной чувствительности суставного положения, замедленной проводимости нервов, скорости, нарушенной кожной чувствительности и уменьшенному диапазону тыльного разгибания.[6]
Классификации переломов
Переломы лодыжки могут быть классифицированы по системе AO/OTA, Данис-Вебер или системе классификации Лауге-Хансена.
Классификация Лауге-Хансена основана на механизме ротационной травмы. Существует 4 категории и 13 подгрупп переломов лодыжки, подробно описанных в таблице ниже.
| Категории | Стадия (подгруппы) |
| Супинация внешняя ротация (SER) | 1. Повреждение передней нижней большеберцово-малоберцовой связки 2. Косой/спиральный перелом дистальной части малоберцовой кости 3. Повреждение задней нижней большеберцово-малоберцовой связки или отрыв задней лодыжки 4. Перелом медиальной лодыжки или повреждение дельтовидной связки |
| Супинация аддукция (SA) | 1. Поперечный перелом дистальной части малоберцовой кости 2. Вертикальный перелом медиальной лодыжки |
| Пронация внешняя ротация (PER) | 1. Перелом медиальной лодыжки или повреждение дельтовидной связки 2. Повреждение передней нижней большеберцово-малоберцовой связки 3. Косой/спиральный перелом малоберцовой кости проксимально к суставу 4. Повреждение задней нижней большеберцово-малоберцовой связки или отрыв задней лодыжки |
| Пронация абдукция (PA) | 1. Перелом медиальной лодыжки или повреждение дельтовидной связки 2. Повреждение передней нижней большеберцово-малоберцовой связки 3. Поперечный или измельченный перелом малоберцовой кости проксимально к суставу |
Классификация Данис-Вебер основана на рентгенологических критериях. Она учитывает положение дистального перелома малоберцовой кости по отношению к синдесмозу голеностопного сустава. Были созданы три категории:
- Перелом типа A: ниже уровня синдесмоза и может быть связан с косыми или вертикальными переломами медиальной лодыжки
- Переломы типа B: на уровне синдесмоза и распространяются проксимально в косом направлении
- Переломы типа C: проксимально к уровню синдесмоза и часто связаны с повреждением синдесмоза. Может быть связан с переломами медиальной лодыжки или повреждением дельтовидной связки.[5][8]
Классификация AO/система OTA классифицирует все переломы длинных костей по систематическому подходу, основанному на местоположении, топографии и степени костного поражения. Она основана на рентгенологических критериях и включает механизм травмы. Переломы классифицируются как инфрасиндесмотические, транссиндесмотические и супрасиндесмотические, с дальнейшими подкатегориями в зависимости от наличия или отсутствия повреждений медиальной или задней лодыжек.
Классификационные системы AO и Лауге-Хансена широко используются в клинической диагностике травм лодыжки. Система классификации AO проста для понимания и подчеркивает координирующую роль малоберцовой кости и синдесмоза голеностопного сустава. Классификационная система Лауге-Хансена акцентирует внимание на различных стадиях патологического повреждения в дополнение к рисунку перелома и настаивает на понимании повреждений системы связок лодыжки. Она может обеспечить обширную оценку травм лодыжки.
По сравнению с классификацией Лауге-Хансена система классификации AO более надежна и воспроизводима, и поэтому имеет большее значение в клинической практике. Несмотря на это, классификационная система Лауге-Хансена служит основой для понимания механики переломов лодыжки.[9]
Таблица ниже сравнивает классификационные системы Данис-Вебер, Лауге-Хансена и AO/OTA.
|
Расположение перелома малоберцовой кости |
Классификация Данис-Вебер | Классификация Лауге-Хансена SAD I, II |
Классификация переломов медиальной лодыжки по AO/OTA |
| Инфрасиндесмотическая | Тип A | SAD I, II | 44-A1 (изолированная латеральная) 44-A2 (латеральная и медиальная) 44-A3 (латеральная, медиальная и задняя) |
| Транссиндесмотическая | Тип B | SER I, II, III, IV | 44-B1 (изолированная латеральная) 44-B2 (латеральная и медиальная) 44-B3 (латеральная, медиальная и перелом Фолькмана) |
| Супрасиндесмотическая | Тип C |
PER I, II, III, IV PA I, II, III |
44-C1 (простой диафизарный) 44-C2 (множественный фрагментарный) 44-C3 (проксимальный |
OTA = Ассоциация ортопедических травм; SAD = супинация аддукция; SER = супинация внешняя ротация; PER = пронация внешняя ротация; PA = пронация абдукция.[8]
Дифференциальная диагностика
- Ревматоидный артрит
- Подагра и Псевдоподагра
- Вывих лодыжки
- Синдром ущемления лодыжки
- Синдром сдавления стопы
- Глубокий венозный тромбоз
- Перонеальная тендинопатия
- Синдром синуса тарси
- Растяжения связок лодыжки
Клиническая презентация некоторых незначительных переломов лодыжки может быть схожа с растяжением связок лодыжки. Это сходство делает так, что перелом лодыжки часто путается с растяжением связок лодыжки. Эти травмы очень разные и требуют точной и ранней диагностики.[10]
Диагностические процедуры
Правила Оттавы
Рентген голеностопного сустава требуется только в том случае, если есть боль в зоне лодыжки и одно из следующих условий:
- Болезненность кости вдоль дистальных 6 см заднего края большеберцовой кости или окончания медиальной лодыжки, ИЛИ
- Болезненность кости вдоль дистальных 6 см заднего края малоберцовой кости или окончания латеральной лодыжки, ИЛИ
- Неспособность выдерживать вес как сразу, так и в отделении неотложной помощи на протяжении четырех шагов.
Кроме того, правила Оттавы указывают, требуется ли рентгенография стопы. Указывается, что она показана в случае любой боли в средней части стопы и одного из следующих условий:
- Болезненность кости у основания пятой плюсневой кости (для травм стопы), ИЛИ
- Болезненность кости в области ладьевидной кости (для травм стопы), ИЛИ
- Неспособность выдерживать вес как сразу, так и в отделении неотложной помощи на протяжении четырех шагов.
Переломы лодыжек первоначально оцениваются с помощью физического обследования, а затем с помощью рентгена.[5]
Чтобы уменьшить использование рентгеновских снимков, можно использовать инфразвуковой прибор для обнаружения переломов лодыжек, хотя на него нельзя полагаться только из-за 85% чувствительности и 52% специфичности.[11]
Ультразвук показал хорошую чувствительность и специфичность для диагностики переломов пятой плюсневой кости, латеральных и медиальных лодыжек у пациентов с растяжениями стопы и/или лодыжки. Однако чувствительность и специфичность ультразвука для переломов ладьевидной кости были низкими.[8]
Визуализация
Оценка результатов
- SF-36 включает 8 категорий: физическое функционирование, физическая роль, телесная боль, общее здоровье, жизнеспособность, социальное функционирование, эмоциональная роль и психическое здоровье)[12]
- Шкала Керра-Аткинса для оценки боли и функции после перелома пяточной кости, ведущая к лучшему результату в 100 баллов.[6]
- EuroQol (EQ-5D) для измерения качества жизни и общего состояния здоровья[6]
- Шкала Американского ортопедического общества стопы и голеностопного сустава, основанная на 9 пунктах: боль, активность и функциональные ограничения, дистанция ходьбы, трудности с различными поверхностями, нарушение походки, сагиттальный диапазон движений в голеностопном суставе и диапазон движений в подтаранном суставе, стабильность и выравнивание[13]
- Шкала голеностопного сустава Олеруда-Моландера (OMAS) - это порядковая рейтинг-шкала от 0 баллов (полностью нарушенная функция) до 100 баллов (полностью ненарушенная функция), связанная с 9 различными пунктами, имеющими разные баллы: боль, скованность, отек, подъем по лестнице, бег, прыжки, приседания, поддержка и уровень работы/активности.[14]
- FAOS также является самостоятельным опросником для пациентов и состоит из 42 пунктов, разделенных на пять подшкал: боль, другие симптомы, функциональность в повседневной жизни (ADL), функциональность в спорте + отдыхе + качество жизни, связанное с стопой и лодыжкой.[14]
- Глобальная самооценка лодыжки (GSRF) для оценки текущей функции лодыжки[14]
- Шкала Американского ортопедического общества для стопы и голеностопного сустава AOFAS включает 3 компонента: боль (40 баллов), функция и выравнивание по шкале от 0 до 100 баллов, 100 - лучший возможный результат[7]
- Индекс функции стопы (FFI) состоит из 23 вопросов для оценки воздействия патологии стопы на функцию в терминах боли, инвалидности и ограничения активности. Чем ниже балл, тем лучше результат[7]
Медицинское управление
Большинство пациентов с переломом лодыжки требуют 6 недель иммобилизации. Пациенты с первоначально ненарушенным переломом или подвергшиеся хирургическому лечению обычно нуждаются в 4 неделях без нагрузки в короткой стопной гипсе или съемном ходовом ботинке, после чего следует 2 недели в ходовой гипсе или ботинке. Съемный ботинок позволит начинать упражнения на диапазон движений раньше.
Для многих типов переломов лодыжки требуется хирургическое вмешательство. Хотя не всегда необходимо, операция на переломах лодыжки не редкость. Потребность в операции зависит от вида голеностопного сустава на рентгене и типа перелома лодыжки.
Цели хирургии - достичь гладкой анатомической реконструкции суставной поверхности и защиты поврежденных связочных структур для обеспечения ранней послеоперационной функциональной терапии сустава. Соответствующее сокращение с выравниванием сустава было сообщено как одно из наиболее важных показателей хорошего результата. Недостаточное сокращение может привести к остеоартриту.
Расписание окончательного хирургического лечения главным образом зависит от состояния мягких тканей и возможно только, если мягкие ткани не критически уязвимы (несколько часов после травмы). Потребность в операции зависит от вида голеностопного сустава на рентгене и типа перелома лодыжки.
Хотя не всегда необходимо, операция для перелома лодыжки может быть выполнена с использованием 3 видов металлических пластин и множества винтов: одна треть трубчатой пластины; блокирующая компрессионная (LCP) метафизарная пластина для латерального перелома лодыжки и перелома Вебера B; дистальная LCP пластина для малоберцовой кости перелома Вебера A и перелома Вебера B.[5][15]

Управление физиотерапией
Переломы, которые стабильны с ненемещенными или только слегка смещенными фрагментами, могут лечиться консервативно. Переломы типа A не нужно иммобилизировать в гипсе, но их можно лечить как внешние разрывы связок в стабилизирующем ортезе на голеностоп для ранней функции с полной нагрузкой, адаптированной к боли.[5]

Более значительные переломы иммобилизируются и требуют программы реабилитации после снятия гипса. Программы должны быть ориентированы на пациента и учитывать его цели и устремления. Программы обычно включают подвижность голеностопа, укрепляющие упражнения, упражнения с нагрузкой и упражнения на баланс. Физиотерапевты должны наделять пациента домашними упражнениями и предоставлять образование и рекомендации.[6]
Пациенты часто жалуются на трудности с деятельностями, связанных с нижней конечностью, такими как подъем по лестнице, ходьба и сниженное участие в работе и отдыхе. Ограничения могут включать боль, отек, жесткость, атрофию мышц и снижение мышечного крутящего момента[9], нарушение подвижности голеностопа, нарушение баланса и увеличение окружности голеностопа[6] после снятия гипса.
Пассивная мобилизация суставов может быть использована для проработки проблем боли и жесткости суставов, чтобы позволить более раннее возвращение к занятиям. Для этой техники физиотерапевт вручную скользит суставными поверхностями сустава, чтобы создавать колебательные движения[16]. Ручные техники должны быть дополнением к программе, которая включает активные упражнения.
Силовые тренировки могут быть полезными после перелома и должны рассматриваться как важный вариант реабилитации физиотерапией. Потеря силы является одним из самых распространенных осложнений при переломе стопы или голеностопа.[17]

Ключевые исследования
- Переломы голеностопного сустава: исследование и варианты лечения.[5]
- Точность правил Оттавы для исключения переломов голеностопа и среднеплюсны: систематический обзор.[18]
Ресурсы
- Ортопедическая хирургия ucsf. Физическое обследование голеностопа. http://orthosurg.ucsf.edu/oti/patient-care/divisions/sports-medicine/physical-examination-info/ankle-physical-examination/ (доступ 24 август 2014).
References
- ↑ Kannus P, Palvanen M, Niemi S, Parkkari J, Jrvinen M. Увеличение количества и частоты низкотравматических переломов лодыжки у пожилых людей: финская статистика за период 1970–2000 годов и прогнозы на будущее. Bone. 2002 Sep 1;31(3):430-3.
- ↑ 2.0 2.1 Tidy N, Porter S. Физиотерапия Тайди. 13-е изд. Эдинбург: Elsevier; 2013.
- ↑ Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Влияние скорости бега на вероятностную модель стрессового перелома. Clinical Biomechanics. 2010 May 1;25(4):372-7.
- ↑ 4.0 4.1 4.2 Maffulli N, Longo UG, Denaro V. Стрессовые переломы шейки бедра. Оперативные методы в спортивной медицине. 2009;17:90-93.
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 Goost H, Wimmer MD, Barg A, Kabir K, Valderrabano V, Burger C. Переломы голеностопного сустава: исследование и варианты лечения. Deutsches Ärzteblatt International. 2014 May;111(21):377.
- ↑ 6.0 6.1 6.2 6.3 6.4 6.5
Daly PJ, Fitzgerald RH, Melton LJ, Llstrup DM. Эпидемиология переломов лодыжки в Рочестере, Миннесота. Acta Orthopaedica Scandinavica. 1987 Jan 1;58(5):539-44.
- ↑ 7.0 7.1 7.2 7.3 Holloway KL и др. Инцидентность переломов стопы и лодыжки в Юго-Восточной Австралии: эпидемиологическое исследование. Clin Res Foot Ankle 2014, 2:4
- ↑ 8.0 8.1 8.2 Tartaglione JP, Rosenbaum AJ, Abousayed M, DiPreta JA. Краткие классификации: классификация переломов лодыжки по Лауге-Хансену.
- ↑ 9.0 9.1 Yin MC, Yuan XF, Ma JM, Xia Y, Wang T, Xu XL, Yan YJ, Xu JH, Ye J, Tong ZY, Feng YQ. Оценка надежности и воспроизводимости классификационных систем AO и Лауге-Хансена для травм лодыжки. Orthopedics. 2015 Jul 1;38(7):e626-30.
- ↑ Judd D, Kim D. Переломы стопы, которые часто ошибочно принимаются за растяжения лодыжки. American family physician. 2002 Sep 1;66(5):785.
- ↑ Dancocks A, Rouse A, Hiscox J. Пилотное исследование по оценке чувствительности и специфичности интрасаундного аппарата в диагностике переломов лодыжки. Emergency Medicine Journal. 1997 Jul 1;14(4):230-2.
- ↑ Westphal T, Piatek S, Halm JP, Schubert S, Winckler S. Результаты хирургического лечения внутриставных переломов пяточной кости — сравнение SF-36 с AOFAS и MFS. Acta orthopaedica Scandinavica. 2004 Jan 1;75(6):750-5.
- ↑ Schie-Van der Weert V, Van Lieshout EM, De Vries MR, Van der Elst M, Schepers T. Определяющие факторы исхода при оперативно и неоперативно леченных переломах лодыжки типа Вебера-Б. Archives of orthopaedic and trauma surgery. 2012 Feb;132(2):257-63.
- ↑ 14.0 14.1 14.2 Nilsson GM, Eneroth M, Ekdahl CS. Шведская версия OMAS является надежной и валидной мерой результата для пациентов с переломами лодыжки. BMC musculoskeletal disorders. 2013 Dec;14(1):1-8.
- ↑ Huang Z, Liu L, Tu C, Zhang H, Fang Y, Yang T, Pei F. Сравнение трех систем пластин для фиксации латеральной лодыжки. BMC Musculoskeletal Disorders. 2014 Dec;15(1):1-9.
- ↑ Lin CC, Moseley AM, Refshauge KM, Haas M, Herbert RD. Эффективность мобилизации сустава после иммобилизации гипсом при переломе лодыжки: протокол рандомизированного контролируемого испытания [ACTRN012605000143628]. BMC Musculoskeletal Disorders. 2006 Dec;7(1):1-0.
- ↑ Murdoch A, Taylor N, Dodd K. Физические терапевты должны учитывать включение силовых тренировок в реабилитацию от переломов. Physical therapy reviews. 2004 Mar 1;9(1):51-9.
- ↑ Bachmann LM, Kolb E, Koller MT, Steurer J, ter Riet G. Точность правил оценки Ottawa для исключения переломов лодыжки и средней части стопы: систематический обзор. Bmj. 2003 Feb 22;326(7386):417.

