Описание
Переломы большеберцовой и малоберцовой костей чаще всего встречаются у спортсменов, особенно бегунов, или у тех, кто не занимается спортом и внезапно увеличивает уровень своей активности. Многие факторы, по-видимому, способствуют развитию этих переломов, включая изменения в спортивной подготовке, определенные анатомические особенности, снижение плотности костной ткани и болезни.[1] Переломы малоберцовой кости иногда происходят при тяжелых вывихах лодыжки. Перелом может произойти в любом месте вдоль малоберцовой кости. Хотя малоберцовая кость поддерживает небольшой процент веса тела (по разным оценкам, от 5 до 17%), эти переломы, хотя и значительны, не так тяжелы, как в костях, несущих большую часть веса тела.[2]
Клинически значимая анатомия
Малоберцовая кость играет минимальную роль в поддержании веса, начинаясь сразу под латеральной площадкой большеберцовой кости и протягиваясь дистально, чтобы образовать латеральную лодыжку. Минимальная несущая способность малоберцовой кости обусловлена её тонкой структурой и распределением нагрузки через ногу, при этом основная масса переносится большеберцовой костью. Латеральная лодыжка обеспечивает ключевую стабильность против чрезмерного выворота стопы и лодыжки. Проксимально, головка малоберцовой кости является местом прикрепления латеральной коллатеральной связки колена и сухожилия от двуглавой мышцы бедра. Сразу под головкой малоберцовой кости общий малоберцовый нерв оборачивается вокруг шейки малоберцовой кости, прежде чем разделиться на проксимальную и поверхностную ветви.[1] Вдоль верхней и средней латеральной границы малоберцовой кости начинаются длинная и короткая малоберцовые мышцы, обеспечивая некоторую защиту мягких тканей малоберцовой кости от прямых ушибов.[3] Волокнистое соединение между большеберцовой и малоберцовой костями, синдесмоз, предотвращает смещение латеральной лодыжки. Дистальная часть синдесмоза имеет утолщенные волокна, образующие дистальную большеберцово-малоберцовую связку. Стабильность этой связки позволяет лодыжке оставаться стабильно при внешней ротации и при резких движениях, требуемых во многих видах спорта. Нарушение синдесмоза (высокое растяжение связок голеностопа) способствует нестабильности голеностопного сустава.[1]
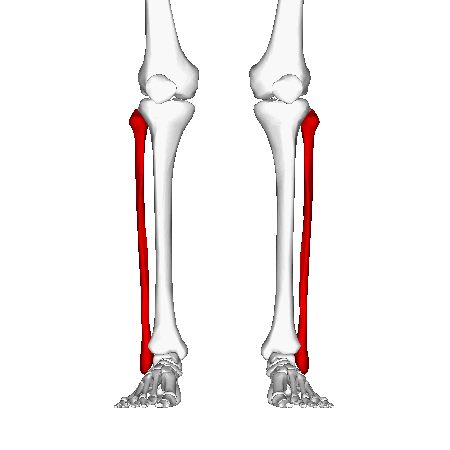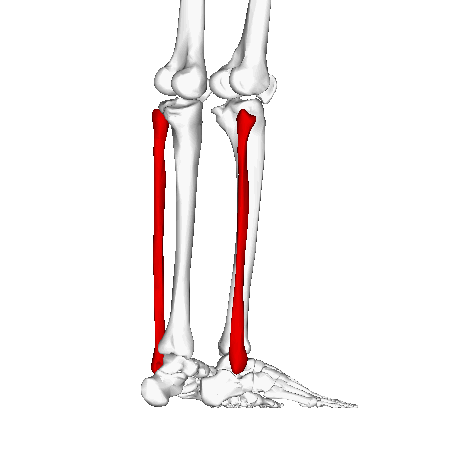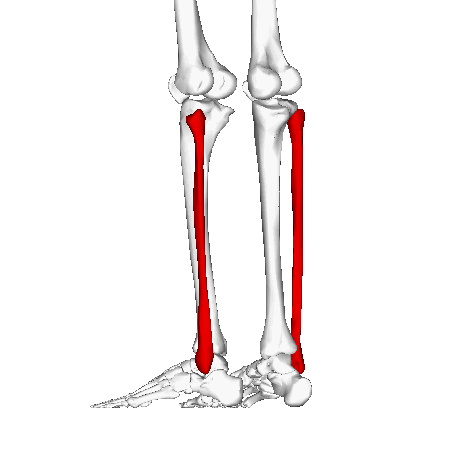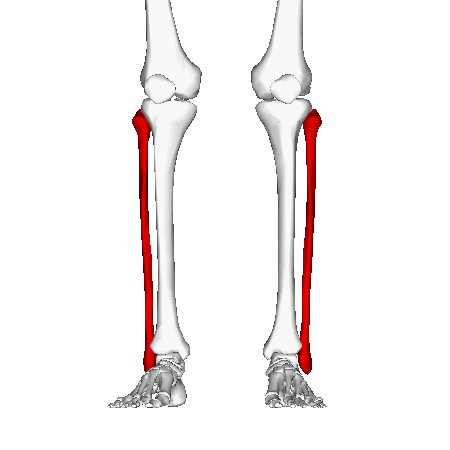
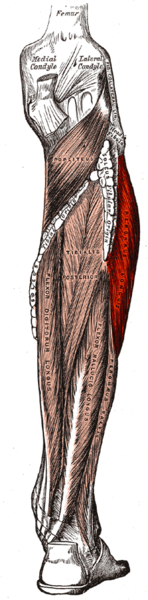
Механизм травмы
Механизмы травмы при переломах большеберцовой и малоберцовой костей значительно различаются в зависимости от энергии воздействия и могут быть разделены на две основные категории:
- низкоэнергетические. В основном включают падения на уровне земли и спортивные травмы. В этих сценариях малоберцовая кость часто подвергается воздействиям стресса или дальнейшей нагрузки, особенно при занятиях, где происходят повторяющиеся движения или внезапные увеличения активности. Эти травмы могут вызвать стресс-переломы или небольшие переломы малоберцовой кости, часто встречающиеся у бегунов или спортсменов.
- высокоэнергетические. Связаны с более серьезными травмами, такими как дорожно-транспортные происшествия, столкновения с пешеходами или огнестрельные ранения. В этих случаях малоберцовая кость подвергается внезапным, сильным ударам, которые могут вызвать более тяжелые переломы. Эти переломы часто являются сложными и могут сопровождаться дополнительными травмами окружающих мягких тканей и других костей."
Пациенты могут сообщать о травмах (столкновение автомобиля или осевая нагрузка) или непрямых (скручивание) травмах и может жаловаться на боль, отек и невозможность ходить с переломом большеберцовой кости.[4]
Классификация
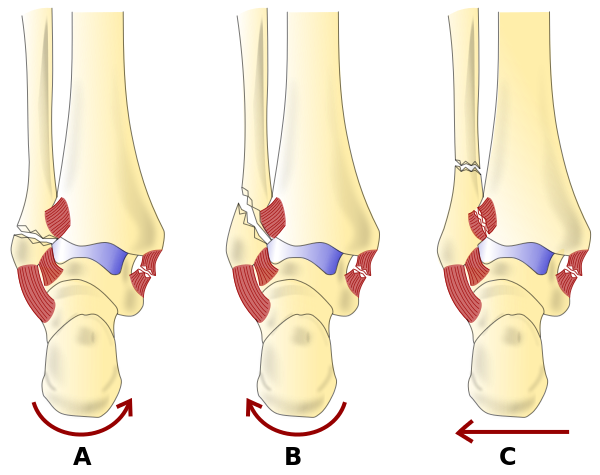
Переломы лодыжки классифицируются по системе классификации Даниса-Вебера[5]
- Тип А - поперечный перелом малоберцовой кости, вызванный приведением и внутренней ротацией.
- Тип B, вызван внешней ротацией, представлен как короткий косой перелом малоберцовой кости, направленный медиолатерально вверх от тибиального плафона.
- Существует два типа C переломов: Тип C 1 является косым медиально-к-латеральным переломом малоберцовой кости, вызванным отведением. Тип C 2 происходит от сочетания отведения и внешней ротации, приводя к более обширному разрыву синдесмоза и более высокому перелому малоберцовой кости.
Система классификации Даниса-Вебера использует положение уровня перелома малоберцовой кости в его отношении к высоте в суставе лодыжки.
- Тип А: перелом ниже сустава лодыжки
- Тип B: перелом на уровне сустава, при этом тибиофибулярные связки обычно не повреждены.
- Тип C: перелом выше уровня сустава, который разрывает синдесмозные связки.
Эпидемиология/Этиология
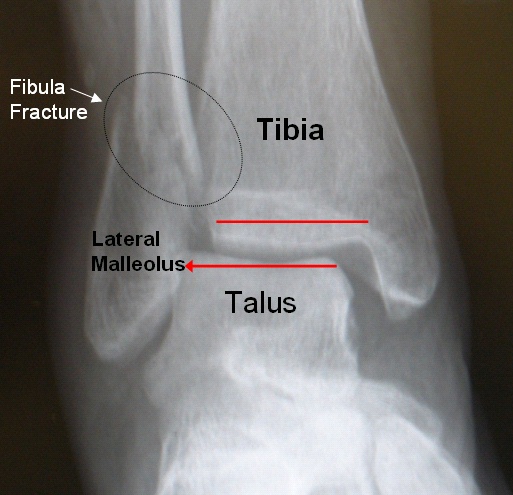
Дистальные переломы малоберцовой кости составляют большинство переломов лодыжки. [6] Переломы малоберцовой кости у молодых взрослых часто вызваны травмой, однако, по сравнению с переломами малоберцовой кости у пожилых, которые обычно происходят в результате низкоэнергетических травм, степень повреждения ткани эквивалентна. [7] Изолированные переломы малоберцовой кости составляют большинство переломов лодыжки у пожилых женщин, происходящих примерно у 1 из 2 из 1000 белых женщин каждый год.[8] Переломы малоберцовой кости также могут возникать в результате повторяющейся нагрузки, и в этом случае они называются стресс-переломами.
Факторы риска
Масса костей является ключевым фактором риска переломов малоберцовой или большеберцовой кости у пожилых людей. Факторы, снижающие массу костей, оказывали большее влияние, чем общее состояние здоровья или другие факторы риска падения. [9] Курение сигарет — еще один важный фактор риска переломов малоберцовой кости.[10]
Переломы малоберцовой кости чаще встречаются у спортсменов, занимающихся видами спорта, связанными с резкой сменой направлений, особенно с контактами или столкновениями, например, американский футбол, футбол и регби. [11] Участники горнолыжных видов спорта зимой имеют относительно высокие показатели переломов малоберцовой кости. Эти переломы чаще встречаются у сноубордистов, чем у лыжников, и их характер различается. Лыжники часто ломают проксимальную треть большеберцовой кости и малоберцовую кость также, в то время как сноубордисты чаще подвергаются изолированным переломам дистальной трети малоберцовой кости. [12]
Клиническая картина
Перелом малоберцовой кости обычно проявляется следующими признаками и симптомами: [13]
- боль, отек и нежность;
- неспособность опираться на поврежденную ногу;
- кровотечение и кровоподтеки на ноге;
- видимая деформация;
- онемение и холодность стопы
- болезненные ощущения при прикосновении.
Диагностические процедуры
Переломы малоберцовой кости, хотя часто и очевидны по своим симптомам, требуют тщательного и точного диагностического подхода для обеспечения правильной идентификации и планирования подходящего лечения. Диагностические процедуры для определения переломов малоберцовой кости нацелены не только на подтверждение наличия перелома, но и на определение его специфических характеристик, таких как местоположение, тип и тяжесть. Эти процедуры критически важны для выбора метода лечения, будь то хирургическое или консервативное вмешательство, а также для прогноза вероятного исхода и сроков выздоровления.
Следующие диагностические инструменты и методы являются ключевыми в оценке переломов малоберцовой кости:
- Физический осмотр: проводится тщательный осмотр, включая проверку на наличие заметных деформаций.
- Рентгеновские снимки используются для визуализации перелома и возможного смещения костей.
- МРТ сканирование предоставляет более детальное сканирование и позволяет создавать подробные изображения внутренних костей и мягких тканей.
- Сцинтиграфия костей, КТ сканирование и другие тесты могут быть назначены для более точной диагностики и оценки тяжести перелома малоберцовой кости.[13]
Дифференциальная диагностика
Точная диагностика перелома малоберцовой кости включает не только подтверждение наличия перелома, но и дифференциацию его от других состояний, которые могут проявляться схожими симптомами.[14]
Дифференциальная диагностика является важным этапом в этом процессе, так как она помогает исключить другие возможные причины симптомов у пациента:
- Острый синдром компартамента
- Перелом большеберцовой кости
- Перелом лодыжки
- Травма лодыжки, мягкие ткани
- Жестокое обращение с детьми
- Перелом колена
- Детская хромота
- Периферические сосудистые травмы
- Травма мягких тканей колена
Управление / Вмешательства
Дистальные переломы малоберцовой кости в большинстве случаев требуют открытой репозиционной хирургической фиксации, [15] однако при стабильных минимально смещенных переломах консервативное лечение может привести к отличным результатам. [16] Если перелом открыт, потребуется дополнительное управление для снижения риска загрязнения и инфекции.
Менеджмент физиотерапии
После нахождения в гипсовой повязке или шине в течение нескольких недель большинство людей замечают, что их нога ослаблена, а суставы скованы. Физиотерапия проводится после индивидуальной оценки пациента. Важно оценить следующие аспекты:
- Боль и отек
- Диапазон движений (ROM)
- Мышечная сила
- Рубцовая ткань после операции
- Передвижение пациента и опора на вес
Физиотерапия обычно начинается с упражнений на укрепление лодыжки и подвижность. Как только пациент достаточно укрепится, чтобы нести вес на поврежденной области, обычно становятся обычным явлением ходьба и упражнения на шаг. Баланс является важной частью восстановления возможности ходить без посторонней помощи. Упражнения на баланс на наклонной доске - отличный способ поработать над равновесием.[13]
Согласно протоколу оперативного восстановления после перелома малоберцовой кости (ORIF), существует 4 фазы реабилитации: [17]
Фаза 1- Максимальная защита (0-6 недель)
- Гипс или ботинок на 6 недель
- Поднимать лодыжку выше уровня сердца
- Невоспримчивая к силовой нагрузке в течение 6 недель
- Укрепление многопланетарных мышц бедра
- Укрепление основных и верхних конечностей
Фаза 2- Диапазон движений и раннее укрепление (6-8 недель)
- Полный активный и пассивный безболезненный ROM по всем плоскостям
- Сильный акцент на восстановление полного тыльного сгибания
- Изометрические и ранние изотонические упражнения для лодыжки
- Укрепление внутренних мышц стопы
- Постепенное возвращение к полноценной нагрузке веса
- Восстановление нормальной механики походки
- Переход от двустороннего к одностороннему приседанию, шаг и прогрессия матрицы
- Обучение способности к восприятию
- Кардиотренировки без воздействия
Фаза 3- Прогрессивное укрепление (8-12 недель)
- Восстановление полного диапазона движений во всех плоскостях
- Продвинутое укрепление лодыжки и внутренних мышц стопы
- Бег в бассейне с переходом на сушу
- Линейные с переходом на боковые и вращательные функциональные движения
- Переход от двусторонней к односторонней плиометрической активности
Фаза 4- Продвинутое укрепление (12-16 недель)
- Продвинутое воздействие и функциональная прогрессия
- Специфические для спорта упражнения на поле или площадке с функциональным бандажом
- Спортивный тест через 3-4 месяца в зависимости от прогресса [18]
Для длительного ухода и снижения риска перелома важно:
- Носить соответствующую обувь;
- Следовать диете, богатой продуктами, содержащими кальций, такими как молоко, йогурт и сыр, чтобы укрепить кости;
- Выполняйте весовые упражнения, чтобы укрепить кости.[13]
Ресурсы
Литература
- ↑ 1.0 1.1 1.2 Fields K. Переломы от стресса большеберцовой и малоберцовой костей. UpToDate. Доступно на:https://www.uptodate.com/contents/stress-fractures-of-the-tibia-and-fibula (дата обращения 27-1-2019).
- ↑ https://ukhealthcare.uky.edu/orthopaedic-surgery-sports-medicine/sports-medicine/coaches-trainers/fibular-fracture (дата обращения 2 февраля 2019).
- ↑ Zammit J, Singh D. Мышца peroneus quartus. Анатомия и клиническая значимость. J Bone Joint Surg Br 2003; 85:1134.
- ↑ Horwitz DS, Kubiak EN. Хирургическое лечение остеопоротических переломов около колена. Instr Course Lect 2010; 59:511-23.
- ↑ Lauge-Hansen N: Переломы голеностопного сустава: комбинированные экспериментально-хирургические и экспериментально-рентгенологические исследования. Arch Surg 1950;60(5):957-985.
- ↑ Jehlicka D, Bartonícek J, Svatos F, Dobiás J. [Переломы-вывихи голеностопного сустава у взрослых. Часть I: эпидемиологическая оценка пациентов в течение 1 года]. Acta Chirurgiae Orthopaedicae et Traumatologiae Cechoslovaca. 2002 ;69(4):243-247.
- ↑ Lee A, Geoghegan L, Nolan G, Cooper K, Super J, Pearse M, et al. Открытые переломы большеберцовой/малоберцовой костей у пожилых: ретроспективное когортное исследование. JPRAS 2021; 31:1-9.
- ↑ Hasselman CT, Vogt MT, Stone KL, Cauley JA, Conti SF. Переломы стопы и голеностопного сустава у пожилых белых женщин. Частота и факторы риска. J Bone Joint Surg Am 2003; 85-A:820.
- ↑ Makwana NK, Bhowal B, Harper WM, Hui AW. Консервативное против оперативного лечения смещенных переломов голеностопного сустава у пациентов старше 55 лет. Проспективное, рандомизированное исследование. J Bone Joint Surg Br 2001; 83:525.
- ↑ Kelsey JL, Keegan TH, Prill MM, Quesenberry CP, Sidney S. Факторы риска переломов диафизов большеберцовой и малоберцовой костей у пожилых. Osteoporos Int 2006; 17(1):143-149.
- ↑ Slauterbeck JR, Shapiro MS, Liu S, Finerman GA. Травматические переломы диафиза малоберцовой кости у спортсменов. Am J Sports Med 1995; 23(6):751-754.
- ↑ Patton A, Bourne J, Theis JC. Модели переломов нижних конечностей во время занятий зимними видами спорта в Отаго, Новая Зеландия. N Z Med J 2010; 123(1316):20-25.
- ↑ 13.0 13.1 13.2 13.3 Higuera V. Что нужно знать о переломах малоберцовой кости. Доступно на:https://www.medicalnewstoday.com/articles/315565.php (дата обращения 28-1-2019).
- ↑ Norvell J.Перелом большеберцовой и малоберцовой костей в дифференциальной диагностике в отделении неотложной помощи. Доступно на:https://emedicine.medscape.com/article/826304-differential (дата обращения 28-1-2019).
- ↑ Backer H, Turner Vosseller J. Интрамедуллярная фиксация переломов малоберцовой кости: систематический обзор. J Clin Orthop Trauma 2021; 18:136-143.
- ↑ Canton G, Sborgia A, Maritan G, Fattori R, Roman F, Tomic M, et al. Управление переломами малоберцовой кости. World J Orthop 2021; 12(5):254-269.
- ↑ Northwest Ohio Orthopedics and Sports Medicine. Руководство по реабилитации для ORIF голеностопного сустава. Доступно на: http://nwomedicine.com/wp-content/uploads/2014/09/ProtocolAnkleORIF.pdf (дата обращения 28-1-2019).
- ↑ The Orthopedic Partners. Протокол послеоперационного восстановления при ORIF переломах малоберцовой кости. Доступно на: https://rcmclinic.com/patient-information/foot-and-ankle/orif-fibular-fracture-post-op/ (дата обращения 28-1-2019).
