Определение/Описание
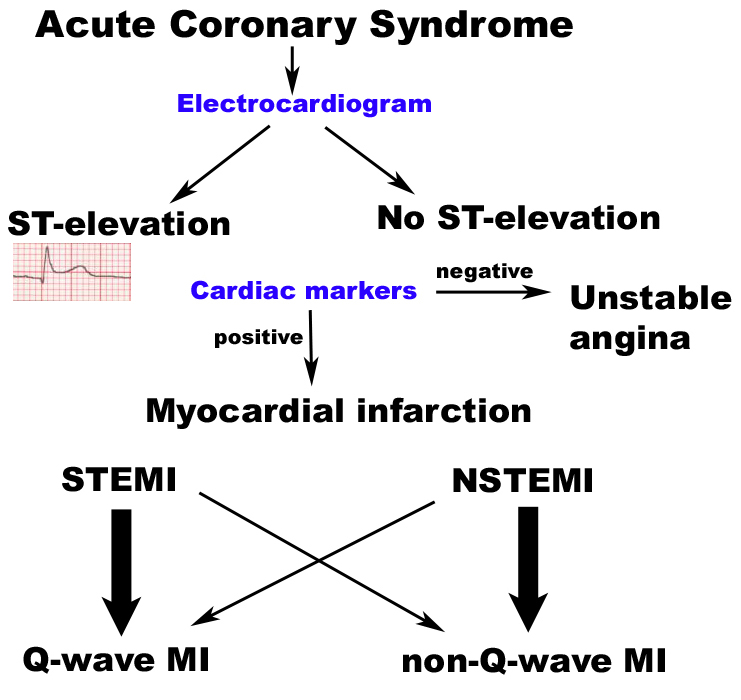 Острый коронарный синдром (ОКС) - это группа сердечных диагнозов, различающихся по степени тяжести из-за нарушения коронарного кровотока к миокарду. По убыванию степени тяжести выделяют:
Острый коронарный синдром (ОКС) - это группа сердечных диагнозов, различающихся по степени тяжести из-за нарушения коронарного кровотока к миокарду. По убыванию степени тяжести выделяют:- Инфаркт миокарда с подъемом сегмента ST (STEMI): Очень серьезный тип сердечного приступа, при котором одна из основных артерий сердца блокируется. Классический сердечный приступ.
- Инфаркт миокарда без подъема сегмента ST (NSTEMI): "Промежуточная" форма ОКС, блокада происходит либо в небольшой коронарной артерии, либо частично блокирует крупную коронарную артерию. Симптомы могут быть такими же, как у STEMI, но повреждение сердца намного менее обширное[1].
- Нестабильная стенокардия: Тромб частично или периодически закупоривает коронарную артерию.
Стабильная стенокардия не считается ОКС.[2][3]
ОКС является видом ишемической болезни сердца (ИБС), которая ответственна за одну треть всех смертей у людей старше 35 лет. Некоторые формы ИБС могут протекать бессимптомно, но ОКС всегда проявляется симптомами.[4]
Эпидемиология
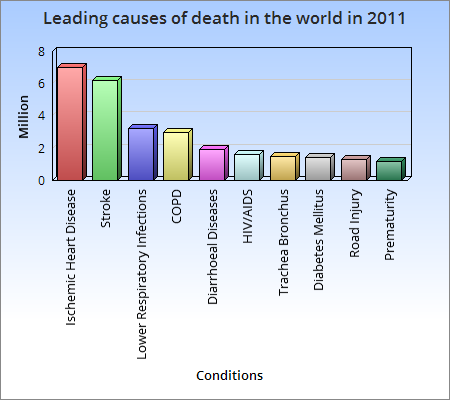 Из всех пациентов, обращающихся в отделения неотложной помощи с симптомами ОКС, только 20-25% действительно имеют подтвержденный диагноз ОКС после выписки.[2]
Из всех пациентов, обращающихся в отделения неотложной помощи с симптомами ОКС, только 20-25% действительно имеют подтвержденный диагноз ОКС после выписки.[2]- Острые коронарные синдромы (ОКС) и внезапная смерть являются основными причинами смертельных случаев, связанных с ишемической болезнью сердца (ИБС), что составляет 1,8 миллиона смертей ежегодно.
- Частота ИБС в целом, и ОКС в частности, увеличивается с возрастом, хотя в среднем это происходит на 7–10 лет раньше у мужчин, чем у женщин.
- ОКС встречается гораздо чаще у мужчин, чем у женщин в возрасте до 60 лет, но женщины составляют большинство пациентов старше 75 лет.
- Риск острых коронарных событий в жизни связан с воздействием традиционных факторов сердечно-сосудистого риска.
- Существует значительная разница в частоте и распространенности ИБС и ОКС, а также в уровне летальности по европейским и мировым регионам.[5].
Этиология
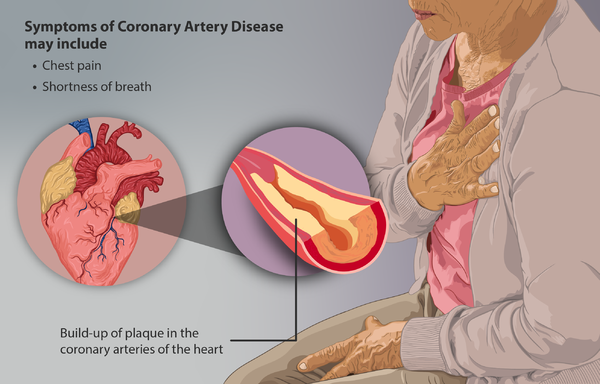 Наиболее распространенной причиной является разрыв атеросклеротической бляшки при ишемической болезни сердца. Другие менее распространенные причины включают:
Наиболее распространенной причиной является разрыв атеросклеротической бляшки при ишемической болезни сердца. Другие менее распространенные причины включают:- Диссекция аорты или коронарной артерии
- Васкулит
- Заболевания соединительной ткани
- Наркотики: кокаин
- Спазм коронарной артерии[2]
Оценка
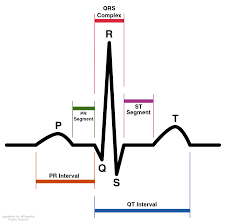 Первый шаг оценки: ЭКГ, помогает различить STEMI и NSTEMI/нестабильную стенокардию. Руководства Американской кардиологической ассоциации рекомендую провести ЭКГ в течение 10 минут после прибытия любого пациента с подозрением на ОКС.
Первый шаг оценки: ЭКГ, помогает различить STEMI и NSTEMI/нестабильную стенокардию. Руководства Американской кардиологической ассоциации рекомендую провести ЭКГ в течение 10 минут после прибытия любого пациента с подозрением на ОКС.- Катетеризационная лаборатория должна быть активирована сразу после подтверждения STEMI в центре перкутанной коронарной интервенции (ПКИ).
- Сердечные ферменты, особенно тропонин, соотношение КК-МВ/КК, важны для оценки NSTEMI против ишемии миокарда без разрушения ткани.
- Рентген грудной клетки полезен для диагностики других причин боли в грудной клетке, таких как пневмония и пневмоторакс. То же самое относится к анализам крови, таким как общий анализ крови (CBC), химия, тест на функции печени, и липаза, которые могут помочь различить внутриабдоминальную патологию, проявляющуюся болями в грудной клетке.[4]
Клинические проявления
См. подробности по этим 3 ссылкам
- Стенокардия
- Инфаркт миокарда
- Ишемическая болезнь сердца
Управление

Смотрите также 3 ссылки выше
Реперфузионная терапия
- Диагностика STEMI требует экстренной реперфузионной терапии для восстановления нормального кровотока через коронарные артерии и ограничения размера инфаркта.
- ЧКВ связано с уменьшением смертности приблизительно на 30% и снижением риска внутричерепного кровоизлияния и инсульта, что делает его лучшим выбором для пожилых и лиц с риском кровотечения.
- При оптимальных обстоятельствах использование ЧКВ может достигнуть восстановления коронарного кровотока у >90% пациентов. Фибринолитики восстанавливают нормальный коронарный кровоток у 50–60% пациентов.[6]
Кислород
- Дополнительный кислород следует назначать пациентам с признаками одышки, сердечной недостаточности, шока или при уровне артериального оксигемоглобина <94%.[6]
Нитроглицерин
- Нитроглицерин оказывает положительное действие в случаях подозрения на ОКС. Он расширяет коронарные артерии, периферическое артериальное русло и венозные ёмкостные сосуды.
- Назначение нитроглицерина должно рассматриваться с осторожностью в случаях, когда его применение исключает использование других полезных медикаментов.
- Пациентам с ишемическим дискомфортом дают до 3 доз (0,4 мг) с интервалом 3–5 минут, до устранения дискомфорта в грудной клетке или снижения давления, ограничивающего его использование.
- Нитроглицерин может вводиться внутривенно, перорально или местно. Клиницисты должны быть осторожны в случае предполагаемого заднебокового инфаркта миокарда и подозрения на вовлечение правого желудочка, так как пациенты требуют адекватной преднагрузки правого желудочка. Должен быть выполнен ЭКГ с правой стороны для исключения ишемии правого желудочка.[6]
Антиагрегантная терапия
- Это распространенное лечение, предоставляемое другими медицинскими работниками.
- Обычно включает использование медикаментов, в основном в таблетированной форме. Эти препараты могут быть аспирин, блокаторы аденозиндифосфат (АДФ)-рецепторов и ингибиторы гликопротеина IIb/IIIa, среди прочих.[3]
Бета-блокаторы
- β-Адренергические блокаторы показали снижение смертности и уменьшение размера инфаркта при раннем внутривенном применении и могут предотвратить аритмии.
- β-Блокаторы снижают рабочую нагрузку миокарда и потребление кислорода за счет снижения сократимости, частоты сердечных сокращений и артериального давления.[6]
Антикоагуляция
- Антикоагулянтные препараты, такие как нефракционированный гепарин (НФГ), низкомолекулярный гепарин (НМГ) или, реже, бивалирудин, показали снижение риска повторного инфаркта после реперфузионной терапии.[6]
Профилактика и модификация образа жизни
 Острый коронарный синдром можно предотвратить, контролируя модифицируемые факторы риска, такие как диета, упражнения, контроль гипертензии и диабета и отказ от курения. В соответствии с руководствами NICE, клиницисты должны рекомендовать людям придерживаться средиземноморской диеты, быть физически активными в течение 20-30 минут в день до легкой одышки и предлагать помощь в отказе от курения. Политические изменения в Шотландии показали значительное снижение количества госпитализаций с острым коронарным синдромом в результате Закона о курении, здравоохранении и социальной защите, который запретил курение во всех закрытых общественных местах и рабочих местах. Кардиореабилитация и обучение могут улучшить исходы смертности.
Острый коронарный синдром можно предотвратить, контролируя модифицируемые факторы риска, такие как диета, упражнения, контроль гипертензии и диабета и отказ от курения. В соответствии с руководствами NICE, клиницисты должны рекомендовать людям придерживаться средиземноморской диеты, быть физически активными в течение 20-30 минут в день до легкой одышки и предлагать помощь в отказе от курения. Политические изменения в Шотландии показали значительное снижение количества госпитализаций с острым коронарным синдромом в результате Закона о курении, здравоохранении и социальной защите, который запретил курение во всех закрытых общественных местах и рабочих местах. Кардиореабилитация и обучение могут улучшить исходы смертности.Физиотерапия
Смотрите ссылки:
Кардиореабилитация
Инфаркт миокарда
Ссылки
- ↑ Very Well Health Обзор инфаркта миокарда без подъема сегмента ST Доступно на:https://www.verywellhealth.com/non-st-segment-elevation-myocardial-infarction-nstemi-1746017 (дата обращения: 26.5.2021)
- ↑ 2.0 2.1 2.2 Radiopedia ОКС Доступно: https://radiopaedia.org/articles/acute-coronary-syndrome(дата обращения: 26.5.2021)
- ↑ 3.0 3.1 Aragam, K.G. & Bhatt, D.L., 2011. Антиагрегантная терапия при острых коронарных синдромах. Journal of cardiovascular pharmacology and therapeutics, 16(1), стр.24–42
- ↑ 4.0 4.1 Singh A, Museedi AS, Grossman SA. Острый коронарный синдром.Доступно на: https://www.ncbi.nlm.nih.gov/books/NBK459157/(дата обращения: 26.5.20210
- ↑ Davies MJ. Патофизиология острых коронарных синдромов. Heart. 2000 Mar 1;83(3):361-6.Доступно на: https://oxfordmedicine.com/view/10.1093/med/9780198784906.001.0001/med-9780198784906-chapter-305Дата обращения: 26.5.2021
- ↑ 6.0 6.1 6.2 6.3 6.4 Davies, M.J., 2000. Патофизиология острых коронарных синдромов. Heart (British Cardiac Society), 83, стр.361–366.
