Введение
Важно помнить, что чем раньше начинается реабилитация, тем больше шансов на успех. Пациент должен получать лечение физиотерапией как можно раньше, чтобы избежать осложнений, таких как контрактуры суставов, патологические рубцы и подавленное психологическое состояние. Основные послеоперационные осложнения включают сердечно-сосудистые, боль в остаточной конечности и фантомные ощущения, отек, контрактуры и расхождение раны. [1]
Цели острой послеоперационной реабилитации
- Достичь максимальной независимости
- Предотвратить отек
- Поддерживать диапазон движений в суставах
- Предотвратить амиотрофию (атрофию мышц)
- Увеличить мышечную активацию
- Предотвратить мышечную слабость
- Предотвратить бронхопневмонию
- Предотвратить пролежни
- Контролировать боль
- Сенсорная реабилитация
- Психологическая поддержка пациента
Предполагается, что перед началом любого лечения будет проведена оценка состояния пациента физиотерапевтом. На этом раннем этапе может быть проведена функциональная оценка как верхних, так и нижних конечностей, а также туловища для оценки способности пациента выполнять такие действия, как перемещение, мобильность в инвалидной коляске и ходьба (с протезом или без него)[1]
Методы лечения
Методы лечения для предотвращения осложнений включают:
- Упражнения на дыхание
- АРОМ
- Упражнения с сопротивлением
- ПРОМ
- Десенсибилизирующие техники
- Управление культи
- Повязки
- Предотвращение отека
- Заживление раны
- Боль
- Мобильность и перемещения в постели
- Позиционирование
- АДЛ
- Ходьба и использование инвалидной коляски
Упражнения на дыхание
Глубокие дыхательные упражнения и релаксационные упражнения помогут увеличить жизненную емкость, уменьшить тревожность и предотвратить бронхопневмонию.
Активные движения в суставах (АРОМ)
Ампутированная сторона (с 1 дня после операции, если послеоперационная повязка не ограничивает движения):
- Первое сгибание, разгибание, приведение, отведение в тазобедренном суставе
- Упражнения на сгибание колена (для ампутаций ниже колена (БКА)
Ампутированная сторона (с 3 дня после операции)
- Чтобы уменьшить отек, ампутант БКА должен выполнять чередование сгибания и разгибания колена.
- Дисартикуляция колена и ампутант ТФ должны выполнять чередование сгибания и разгибания бедра, приведения и отведения бедра.
Эти активные упражнения должны выполняться с регулярными интервалами в течение дня (10 повторений в час).
Двусторонние действия часто достигают более сильного сокращения на ампутированной стороне.
Упражнения с сопротивлением
С первого дня после операции
- Изометрическое сокращение четырехглавой мышцы бедра (БКА)
- Изометрическое сокращение ягодичных мышц, приводящих мышц и внутренних ротаторов бедра
- Укрепляющие упражнения для здоровой нижней конечности (с прогрессией)
С 3 дня после операции
- Упражнения с сопротивлением для верхних конечностей
- Упражнения с сопротивлением для туловища
ПРОМ
Пассивное разгибание резидуальной конечности ТТ.[5]
Руки физиотерапевта должны быть расположены как можно ближе к проксимальному участку, чтобы избежать контакта с концом культи, который является очень чувствительной областью.
Массаж, постукивание, десенсибилизация и мобилизация рубца
Считается, что десенсибилизация уменьшает боль, помогает с переносимостью и чувствительностью резидуальной конечности и может помочь пациенту с ампутацией адаптироваться к новому образу тела, который теперь включает потерю конечности. Массаж и постукивание можно начинать рано и проводить как при повязке, так и без нее.[6] Все эти техники могут выполнять как терапевты, так и обученные пациенты/члены семьи. Также можно научить пациента проводить техники десенсибилизации и отвлечения для уменьшения фантомной боли.
- Массаж[6]
- Массируйте всю резидуальную конечность одной или двумя руками, производя мягкое поглаживание. Следите за обработкой зоны наложения швов.
- После снятия швов или скоб можно увеличивать давление на более глубокие мышцы и мягкие ткани.
- 5 минут 3-4 раза в день или по мере необходимости для уменьшения фантомной боли в конечности.
- Аккуратно массируйте проксимальный участок резидуальной конечности, включая точки давления в паховой области.
- Постукивание [6]
- Резидуальная конечность должна постукиваться кончиками пальцев (не ногтями).
- Когда швы или скобы еще на месте, возможно мягкое постукивание на линии шва.
- Это также можно делать на жесткой или мягкой повязке.
- После снятия швов можно использовать ударный метод на резидуальной конечности.
- Десенсибилизация[6]
- Это помогает уменьшить чувствительность резидуальной конечности и улучшить переносимость касаний.
- 2-3 раза в день, когда мягкая повязка снята (это можно делать во время или после купания).
- Начните с использования мягкого материала, например, ваты, для нежного растирания кожи круговыми движениями.
- Сначала используйте мягкий материал, затем постепенно переходите к более грубому, например, к бумажному полотенцу, а затем к полотенцу или тряпочке, пока не сможете переносить эти материалы.
- Мобилизация рубца[6]
- Это позволит избежать прилипания рубца к подлежащим тканям, так как это может быть причиной боли и волдырей, когда пациент начинает носить протез.
- Выполняется, когда мягкая повязка или компрессия сняты.
- Пациент может делать это ежедневно во время купания.
- Поместите два пальца на костную часть и, оставив пальцы на том же месте, сделайте круговое движение в течение 1 минуты.
- Повторите это над и вокруг кости на резидуальной конечности.
- После заживления раны это можно сделать на линии разреза для мобилизации ткани рубца.
Послеоперационная повязка
Послеоперационные повязки используются для защиты конечности, снижения отека, способствования созреванию конечности и предотвращения контрактур. Существуют две основные классификации послеоперационных повязок, которые обычно используются:
- Мягкие повязки
- Описательные исследования указывают на несколько недостатков мягких повязок, таких как высокое локальное или проксимальное давление, склонность к ослаблению или спаданию, ограниченная мобилизация и длительное пребывание в больнице.
- Контролируемые исследования показали, что частота неосложненного заживления, послеоперационная боль, конечное использование протеза и смертность не имели значительных различий между мягкими и жесткими типами повязок[13].
- Жесткие повязки - Жесткие повязки используются как лучшая практика для управления послеоперационной культи в течение многих лет.
- Они бывают 2 типов:
- несъемные гипсовые повязки длиной по бедро, которые защищают культю и поддерживают колено в разогнутом состоянии; и
- съемные жесткие повязки, при которых гипс окружает культю чуть ниже колена, что позволяет ампутанту сгибание колена и легко снимается для осмотра культи. (для доказательства использования см.[13])
- К некоторым из заявленных преимуществ жесткой повязки относятся способствование заживлению раны, формирование культи, управление болью, защита от травм при падениях, контроль объема культи и увеличение скорости подгонки протеза[10][11].
- Обычный метод нанесения жесткой повязки - это гипсовая повязка, которая обычно наносится в операционной под анестезией. Этот метод оказался эффективным, но часто хирурги не выбирают этот метод жесткой повязки, так как это отнимает много времени и требует навыков[14]
- Они бывают 2 типов:
- Съемная жесткая повязка (полужесткая повязка)
- Альтернативная съемная жесткая повязка, формируемая под вакуумом, оказалась столь же эффективной, как и обычная жесткая повязка в рандомизированном контролируемом испытании, и является полезной альтернативой методам наложения гипса[8].
- Преимущества этой съемной жесткой повязки включают простоту наноски и легкость доступа для осмотра раны[8][15]. Эта повязка может использоваться в течение 5-7 дней после операции.
- Также существуют фабрично-изготовленные съемные повязки (см. изображение)
- Рейчманн и др. рассмотрели доступные (15) статьи по использованию съемных жестких повязок (RRD) и выявили следующее:[15]
- По сравнению с мягкими повязками, съемные жесткие повязки лучше, так как они обеспечивают улучшенное время заживления, уменьшение отека, формирование остаточной конечности, предотвращение контрактур коленного сгибания и предотвращение травм ампутированной конечности.
- Согласно этому обзору, несущие съемные жесткие повязки должны быть первым вариантом в лечении ниже коленных ампутантов после операции
Контроль отека (уменьшение)
В руководствах BACPAR по управлению отеком у ампутантов нижних конечностей[16] высказывается мнение, что на основе лучших доступных в настоящее время данных жесткие/полужесткие повязки следует использовать, когда специалисты, время и ресурсы позволяют; их преимущества хорошо документированы в литературе. Средства PPAM, компрессионные носки и доски для культи показали некоторую доказательственную базу для контроля отека и могут использоваться дополнительно или в отсутствие жестких повязок в зависимости от клинического суждения. Однако эти методы не обязательно предназначены изначально для использования именно для контроля отека. Их преимущества включают подготовку к протезированию, снижение деформаций сгибания и поддержание/улучшение мышечного тонуса и важные компоненты реабилитации ампутантов. Компрессионные носки и средство PPAM - единственные инструменты, доступные для ампутантов бедра. Хотя компрессионные носки широко используются как форма контроля отека, имеется очень ограниченное количество данных о таких аспектах, как время применения, кто должен оценивать их целесообразность и как часто их следует носить. Предполагается, что необходимо провести дополнительные исследования для предоставления большей ясности для специалистов в этих областях.[16]
Прочитать полные рекомендации здесь
Другим вариантом является использование силиконовой манжеты после операции:[17]
- она применяется после снятия съемной жесткой повязки
- одинаковое сжатие применяется к культе, даже если ее накладывают разные люди
- уменьшает отек и формирует культю для установки протеза
- помогает с облегчением боли
- ускоряет процесс реабилитации
- может быть стерилизована
- размер манжеты назначается в зависимости от окружности культи и может быть изменен, когда отек уменьшается
- Недостатки: стоимость, так как при уменьшении отека требуется замена силиконовой манжеты, и она не всегда доступна
Заживление ран
Заживление ран всегда вызывает беспокойство, особенно у людей с сосудистыми нарушениями. Адекватный контроль отека культи может помочь заживлению, но некоторые данные также поддерживают использование низкоинтенсивного лазера для ускорения заживления ран у диабетиков[8]. Однако точные дозировки для оптимального эффекта еще не установлены.
Боль
Боль является очень распространенным физиологическим стрессором, который возникает в остром послеоперационном периоде и влияет на способность пациента осваивать новые навыки[10]. Адекватный контроль уровня боли у нового ампутанта значительно облегчает их раннюю реабилитацию[10]. Физиотерапевты должны учитывать это и лечить пациентов вскоре после приема ими болеутоляющих средств. Контроль отека в оставшейся конечности посредством позиционирования также помогает в облегчении острой послеоперационной боли[10]. Различные методы физиотерапии используются для управления фантомной болью конечности, но очень немногие из них были изучены, чтобы доказать свою эффективность в научной литературе[18]. Одной из немногих физиотерапевтических модальностей, доказавших свою эффективность в управлении фантомной болью конечности, является 60-минутное применение чрескожной электростимуляции нерва (TENS)[9].
Для получения дополнительной информации см. страницу управления болью ампутанта.
Информация для пациентов
Серия полезных руководств для пациентов от Коалиции ампутантов.
- Управление болью в периоперационный период
- Избегание вторичной боли
- Жизнь с болью в остаточной конечности
- Жизнь с фантомной болью в конечности
- Уход за вашими ранами
Перемещение в постели
- Подъем туловища
- Перекатывание
- Проснуться в постели
- Сдвигание к краю в положении лежа и сидя
- Движение вверх и вниз по постели.
- Отжимания с использованием рук (после удаления дренажа)
- Баланс в положении сидя на краю или с ногами на кровати[19]
-
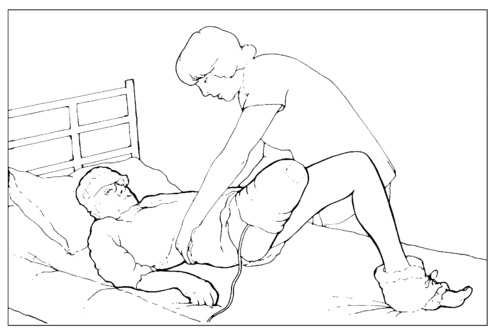 Подъем туловища
Подъем туловища -
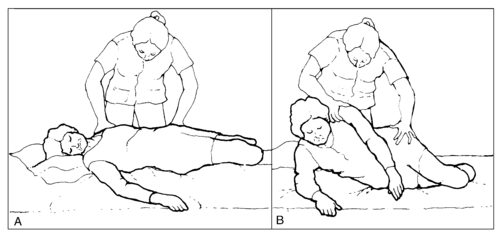 Перекатывание с одной стороны на другую
Перекатывание с одной стороны на другую -
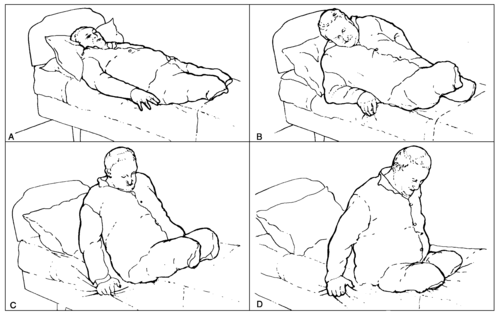 Подъем в сидячее положение: пациент с двусторонней ампутацией
Подъем в сидячее положение: пациент с двусторонней ампутацией
Перемещения
- Перемещение с поворотом стоя (для пациента, который может участвовать только частично)
- Перемещение назад вперед (для пациента с двусторонней ампутацией)
- Латеральное перемещение с помощью скользящей доски
-
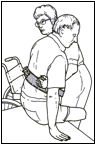 Перемещение с поворотом стоя
Перемещение с поворотом стоя -
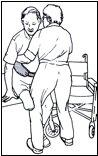 Перемещение с поворотом стоя
Перемещение с поворотом стоя -
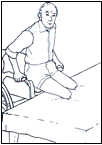 Перемещение назад вперед
Перемещение назад вперед -
 Латеральное перемещение с помощью скользящей доски
Латеральное перемещение с помощью скользящей доски -
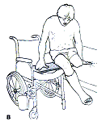 Латеральное перемещение с помощью скользящей доски
Латеральное перемещение с помощью скользящей доски
Позиционирование
Основная цель правильного позиционирования в любой момент - предотвращение контрактур соседних суставов.
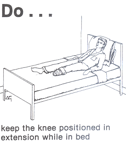
- Для пациента с транс-тибиальной ампутацией необходимо полное разгибание и сгибание колена, и
- Для пациента с транс-феморальной ампутацией и ампутацией по типу дизартикуляции колена - полный диапазон движения (ROM) бедра, особенно разгибание и аддукция.
Полный ROM облегчит подгонку протеза и передвижение. [1]
Пациенту следует объяснить, как себя позиционировать сидя и лежа в больничной кровати или стоя, чтобы предотвратить контрактуры.
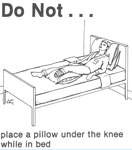
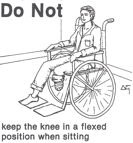
- Для транс-тибиальной ампутации: избегайте, насколько это возможно, долгого нахождения в положении с согнутым коленом (например, подкладка под колено)
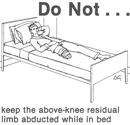
- Для транс-феморальной: избегайте положения с согнутым бедром и отведением (например, подкладка под культю).
Позиционирование в постели для транс-феморальной ампутации [22]
Позиционирование в постели для транс-тибиальной ампутации [22]
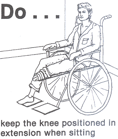
Посадка в инвалидной коляске для транс-тибиальной ампутации [22]
Управление инвалидной коляской
- Обучите пациента безопасному управлению инвалидной коляской
- Предоставьте струп-доску/удлинитель для колена для пациентов с ампутацией ниже или через колено
- Ремень безопасности может понадобиться для пациентов с плохим балансом, или для ампутаций очень высоко или двусторонних выше колена
- За пациентом, пребывающим в состоянии замешательства, необходимо следить[19]
Передвижение с костылями или ходунками
- Некоторые пациенты могут не хотеть использовать инвалидное кресло, особенно молодые, подвижные и физически подготовленные пациенты [19]
- Убедитесь, что вы объяснили пациенту опасности зависимого положения в ранней послеоперационной фазе, так как это может увеличить отек, боль и время заживления. [19]
- Используйте пояс для ходьбы при передвижении и перекладывании
- При передвижении пациент должен носить жесткую съемную повязку для защиты конечности
- Обратите внимание на предотвращение падений
Ресурсы
- Послеоперационная физиотерапия от AustPAR
- Van Velzen AD, Nederhand MJ, Emmelot CH, IJzerman MJ. Раннее лечение пациентов с транстибиальной ампутацией: ретроспективный анализ раннего подбора и эластичного бинтования. Протезирование и ортопедия international. 2005 Apr;29(1):3-12. Доступно по адресу: https://www.roessingh.nl/downloads/Early_treatment_of_trans-tibial_amputees_retrospective_analysis_of_early_fitting_and_elastic_bandaging.pdf
- Жесткие повязки от AustPAR
- Уход за ампутантами - Использование послеоперационных жестких повязок для пациентов с транстибиальной ампутацией. Министерство здравоохранения Нового Южного Уэльса
- Жесткая съемная повязка. Информация для ампутантов. Отдел физиотерапии, Больница Королевы Елизаветы, Вудвилл-Уэст, Южная Австралия
Ссылки
- ↑ 1.0 1.1 1.2 Международный комитет Красного Креста (МККК), руководство по физиотерапии МККК: анализ походки с протезом, 2014
- ↑ Ottobock. Первые упражнения после ампутации. Январь 2019
- ↑ Ottobock. Как предотвратить контрактуры мышц движением остатка конечности?
- ↑ Ottobock. Укрепление мышц после ампутации. Январь 2019
- ↑ Анализ походки с протезом, курс для физиотерапевтов, МККК, 2014
- ↑ 6.0 6.1 6.2 6.3 6.4 Россбах П. Уход за ранами после операции по ампутации. Коалиция Ампутантов. Доступно по ссылке: https://www.amputee-coalition.org/resources/after-amputation-surgery/ [Дата обращения: 23 ноября 2017]
- ↑ Видео на YouTube. AmputeeOT: Массаж, мобилизация рубцов, десенсибилизация и упражнения на оконечную нагрузку для новых ампутантов. Доступно по ссылке: https://youtu.be/AqmKhuT-mWw [Дата обращения: 23 ноября 2017]
- ↑ 8.0 8.1 8.2 8.3 Йоханнессон А, Ларссон Г, Оберг, Т Атроши, И. Сравнение вакуум-формированной съемной жесткой повязки с обычной жесткой повязкой после трансподошвенной ампутации. Acta Orthopeadica 2008;79(3); 361-369
- ↑ 9.0 9.1 Bryant G. Уход за культом. The American Journal of Nursing 2001; 101(2); 67-71
- ↑ 10.0 10.1 10.2 10.3 10.4 10.5 Lusardi MM, Послеоперационный и препротезный уход. В издании Lusardi, MM, Jorge, M и Nielsen, CC редакторы. Ортезы и протезы в реабилитации, Третье издание. Миссури: Elsevier, 2013. стр. 532-594.
- ↑ 11.0 11.1 11.2 Nawijn SE, Van der Linde H, Emmelot CH, Hofstad CJ. Управление культями после транзитивной ампутации: систематический обзор. Prosthetics and Orthotics International 2005; 29(1); 13-26.
- ↑ Smith DG, McFarland LV, Sangeorzan BJ, Reiber GE, Czerniecki JM. Повязки и стратегии управления после транзитивных ампутаций: критический обзор. Journal of Rehabilitation Research Development 2003; 40; 213-224. Доступно по: https://pdfs.semanticscholar.org/4013/c8651aa3be7c9e26dff68253082fd9f3215d.pdf [Дата обращения 10 октября 2017]
- ↑ 13.0 13.1 Руководство клинической практики по реабилитации после ампутации нижней конечности (полная версия). Департамент по делам ветеранов, Департамент обороны, 2007, стр. 72-73
- ↑ Johannesson A, Larsson G, Ramstrand N, Lauge-Pedersen H, Wagner P, Atroshi I. Результаты стандартизированной хирургической и реабилитационной программы при транстибиальной ампутации для периферической сосудистой болезни: 10-летнее проспективное когортное исследование. The American Journal of Physical Medicine and Rehabilitation / Association of Academic Physiatrists 2010; 89(4); 293-303.
- ↑ 15.0 15.1 Reichmann JP, Stevens PM, Rheinstein J, Kreulen CD. Съемные жесткие повязки для послеоперационного ухода за транстибиальными ампутациями: Обзор опубликованных доказательств. PM&R. 2018 1 мая; 10(5):516-23.
- ↑ 16.0 16.1 Elizabeth Bouch, Katie Burns, Elizabeth Geer, Matthew Fuller and Anna Rose. Руководство для мультидисциплинарной команды по управлению послеоперационным отеком культи у пациентов с ампутацией нижней конечности. BACPAR
- ↑ Johannesson A, Larsson GU, Öberg T. От крупной ампутации до протезного исхода: проспективное исследование 190 пациентов в определенной популяции. Prosthetics and orthotics international. 2004 1 января; 28(1):9-21. Доступно по: https://www.researchgate.net/publication/8534355_From_major_amputation_to_prosthetic_outcome_A_prospective_study_of_190_patients_in_a_defined_population[Дата обращения 11 октября 2017]
- ↑ Mulvey MR, Radford HE, Fawkner HJ, Hirst L, Neumann V, Johnson MI. Транскутанная электрическая стимуляция нервов для лечения фантомной боли и боли в культе у взрослых ампутантов. Pain Practice. 2013; 13(4):289-96. fckLRdoi: 10.1111/j.1533-2500.2012.00593.x
- ↑ 19.0 19.1 19.2 19.3 Barbara Engstrom и Catherine Van de Ven. Терапия для ампутантов, 3-е издание. 1999.
- ↑ Видео на YouTube. Northshore Sota. 2-кратный ампутант с мінімальной помощью. Доступно по ссылке: https://youtu.be/k3nQfbx1ASk [последнее обращение 2/12/17]
- ↑ Видео на YouTube. Пересадка из инвалидного кресла - Лайфхак для ампутантов. Доступно по ссылке: https://youtu.be/ngM3bgdsR2g [последнее обращение 4/13/19]
- ↑ 22.0 22.1 22.2 Bella J. May, АМПУТАЦИИ И ПРОТЕЗЫ, Компания F.A Davis, 2-е издание, 1996
- ↑ Использование костылей после ампутации нижней конечности. Доступно по ссылке: https://youtu.be/YBi5t2ulhLA