Описание
Травмы лодыжки и стопы являются распространенными повреждениями опорно-двигательного аппарата с высокой распространенностью среди профессиональных спортсменов, но они также встречаются в развлекательных видах спорта и в ходе рутинной повседневной деятельности.[1] Типичными травмами являются растяжения, переломы, разрывы и воспаление. Хорошее понимание анатомии стопы и лодыжки необходимо для правильной диагностики и лечения травм.
Структура
Лодыжка образована тремя костями: таранной, большеберцовой и малоберцовой. Анатомическая структура стопы состоит из заднего, среднего и переднего отделов стопы. Каждый из этих отделов состоит из нескольких костей.
Кости лодыжки
Нижняя часть ноги и стопа образуют лодыжку. Следующие костные элементы суставного сочленения лодыжки являются частью этой структуры:
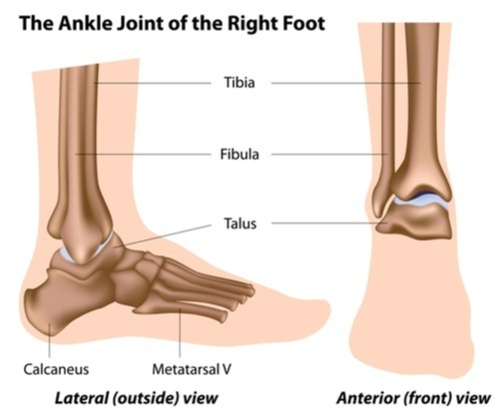
- Дистальная большеберцовая кость
- Дистальная малоберцовая кость
- Таранная кость
Кости стопы
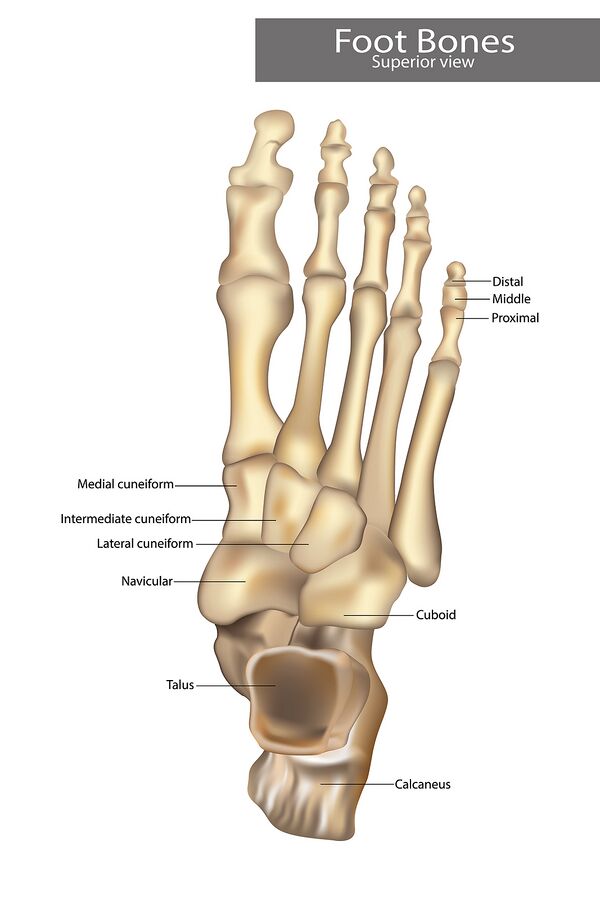
Таранная и пяточная кость формируют задний аспект стопы, который называется задняя часть стопы. Средняя часть стопы (расположена между задней и передней частями стопы) состоит из пяти предплюсневых костей: ладьевидная, кубовидная, и медиальная, промежуточная и латеральная клиновидные кости. Самым передним аспектом стопы, включая плюсневые кости, фаланги и сезамовидные кости, является передняя часть стопы. Каждый палец, кроме большого, состоит из одной плюсневой и трех фаланг. Большой палец имеет только две фаланги.
Суставы голеностопа и стопы
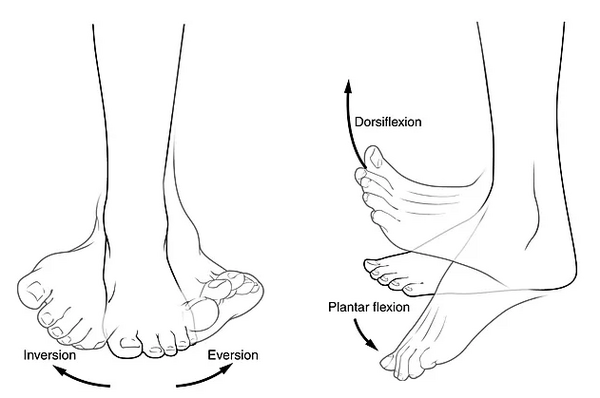
Голеностопный сустав (TC или иногда называемый тибиоталарным суставом) называется голеностопным суставом. Сустав образован латеральной и медиальной лодыжками по бокам и сверху - большеберцовой и таранной костями.[5] Основные движения в этом суставе - это сгибание и разгибание в сагиттальной плоскости.
У задней части стопы имеется сочленение таранной и пяточной костей, называемое подтаранным суставом (ST, также известным как тало-пяточный сустав). В состав этого сустава входят три пластинки таранной и пяточной костей. Основные движения - инверсия и эверсия голеностопа и задней части стопы.
Таранно-ладьевидный и пяточно-кубовидный суставы известны как сустав Шопара (MT, среднетарзальный или поперечный тарзальный сустав), который расположен между задней и средней частями стопы. Этот сустав позволяет вращение передней части стопы. Ладьевидная кость сочленяется с тремя клиновидными костями дистально.[5] В дополнение к ладьевидной и клиновидным костям, кубовидная кость имеет дистальное сочленение с основаниями четвертой и пятой плюсневых костей.
Тарзометатарзальный сустав (TMT или сустав Лисфранка) связывает среднюю часть стопы с передней частью стопы и образован соединением латеральной, промежуточной и медиальной клиновидных костей с основаниями трех плюсневых костей (1-й, 2-й и 3-й). Небольшие движения в суставе описываются как разгибание и сгибание в тыльной и подошвенной плоскостях.[6] Основания оставшихся плюсневых костей (4-й и 5-й) соединяются с кубовидной костью.[5]
Пять лучей, плюсневые и соответствующие фаланги образуют переднюю часть стопы с медиальными и латеральными колоннами, где лучи 1, 2 и 3 принадлежат к средней колонне, а лучи 4 и 5 - к латеральной колонне. Плюснефаланговые суставы (MTP-сутсавы) - это основные компоненты передней части стопы.[5] Каждый палец, за исключением большого пальца, имеет проксимальный и дистальный межфаланговые суставы (IP суставы). Последний имеет только один IP сустав.
Ниже приведено резюме сочленений голеностопа и стопы
| Сустав | Тип сустава | Плоскость движения | Движение |
|---|---|---|---|
| TC сустав | Шарнирный | Сагиттальная | Разгибание и Сгибание |
| ST сустав | Мыщелковый |
Главным образом поперечная Некоторые сагиттальная |
Инверсия и Эверсия Разгибание и Сгибание |
| MT сустав |
TN сустав - Шаровидный сустав CC сустав - Модифицированный седловидный |
Главным образом в поперечной Некоторые сагиттальная |
Инверсия и Эверсия Сгибание и Разгибание Вращение передней части стопы |
| TMT сустав | Плоский | ||
| MTP сустав | Мыщелковый |
Сагиттальная Некоторые Поперечная |
Сгибание и Разгибание Отведение и Приведение |
| IP сустав | Шарнирный | Сагиттальная | Сгибание и Разгибание |
Медиальная коллатеральная связка (дельтовидная связка)
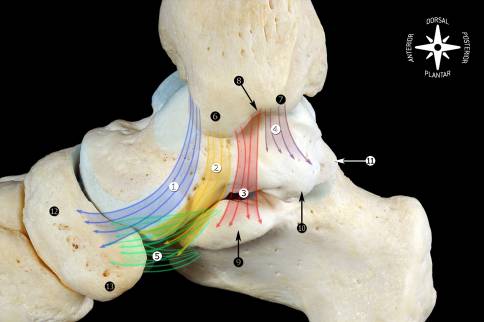
Существуют различные описания медиальной коллатеральной связки (MCL), но определение, предоставленное Милнером и Соамесом[9], является наиболее общепринятым. Авторы разделяют MCL на два слоя: поверхностный и глубокий. Связки состоят из полос, которые либо всегда присутствуют, либо иногда присутствуют (полосы, которые всегда присутствуют, выделены курсивом):[9]
- Поверхностный: тибио-пружинная связка, тибио-лодышковая связка, поверхностная задняя тибио-таранная связка, тибио-пяточная связка.
- Глубокий: глубокая задняя тибио-таранная связка, глубокая передняя тибио-таранная связка.
Важно упомянуть, что препарирование выявило непрерывную природу этих связок, и отдельные полосы было невозможно различить.[7]
MCL имеет следующие характеристики:
- мультифасцикулярность
- берет начало от медиальной лодыжки и прикрепляется к таранной кости
- сухожильная оболочка заднего большеберцового мускула покрывает заднюю и среднюю часть дельтовидной связки
- сухожилия покрывают большую часть MCL при её закреплении на стопе.[7]
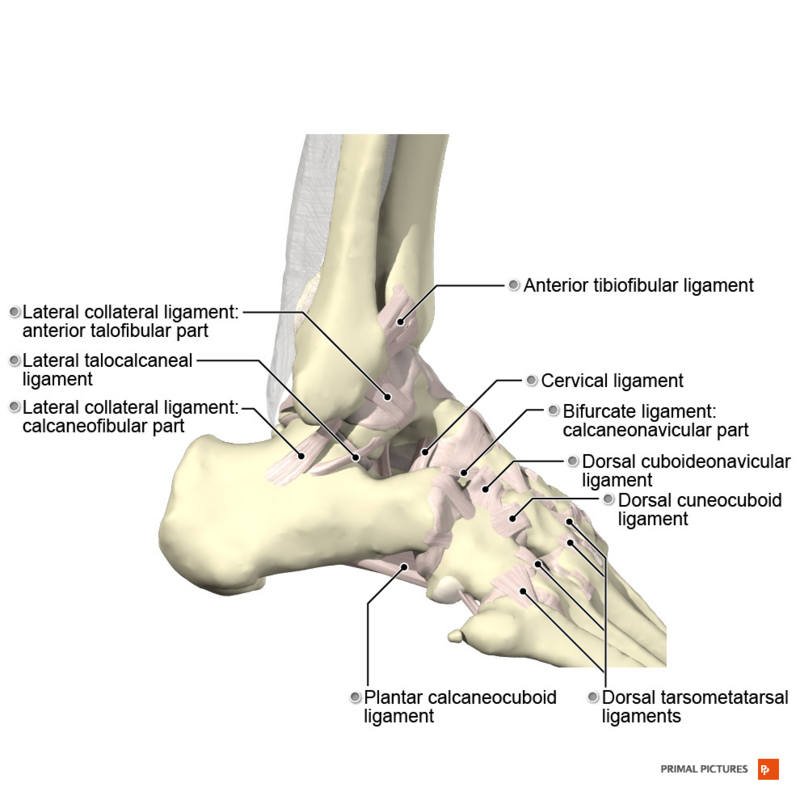
Латеральная коллатеральная связка
Комплекс латеральной коллатеральной связки (LCL) состоит из трех связок: передней таранно-малоберцовой, пяточно-малоберцовой и задней таранно-малоберцовой связки.
- Передняя таранно-малоберцовая связка (ATFL):
- состоит из двух полос
 Латеральная связка лодыжки
Латеральная связка лодыжки - берет начало у переднего края латеральной лодыжки и прикрепляется к таранной кости
- расположена горизонтально по отношению к лодыжке
- ограничивает переднее смещение таранной кости и плантарную флексию лодыжки
- самая слабая часть LCL.[10]
- состоит из двух полос
- Пяточно-малоберцовая связка (CFL):
- берет начало в передней части латеральной лодыжки и прикрепляется к задней области латеральной пяточной поверхности
- расположена ниже нижней полосы передней таранно-малоберцовой связки
- идет косо вниз и назад
- мостик между голеностопным суставом и подтаранным суставом
- обеспечивает голеностопный сустав флексией и экстензией и движением подтаранного сустава.
- Задняя таранно-малоберцовая связка (PTFL):
- берет начало из маллеолярной ямки и прикреплена к задне-латеральной таранной кости
- некоторые волокна участвуют в формировании тоннеля для сухожилия длинного сгибателя большого пальца стопы
- идет почти горизонтально
- связка расслаблена в нейтральной позиции лодыжки и во время плантарной флексии, натянута при дорсальной флексии.
Взаимосвязи между ATFL, CFL и PTFL через медиальные соединительные волокна приводят к образованию анатомического и функционального латерального фибулоталокальканеального связочного комплекса.[10] [11]
Тибиофибулярный синдесмоз
Тибиофибулярный синдесмоз позволяет медиальное вращение малоберцовой кости во время максимальной дорсальной флексии лодыжки и инверсии малоберцовой кости во время плантарной флексии лодыжки. Кроме того, он обеспечивает стабильность между большеберцовой и малоберцовой костями на их дистальных концах.[12] Включает:
- Передненижняя тибиофибулярная связка
- берет начало в переднем бугорке большеберцовой кости и прикрепляется к переднему краю латеральной лодыжки
- состоит из нескольких фаций
- повреждение может вызвать нестабильность лодыжки.
- Задненижняя тибиофибулярная связка
- имеет две независимые части: поверхностную и глубокую
- поверхностный компонент (истинная задненижняя тибиофибулярная связка) берет начало у заднего края латеральной лодыжки и прикреплен к заднему тибециалному бугорку
- глубокий компонент (поперечная связка) берет начало в проксимальной маллеолярной ямке и прикреплен к заднему краю большеберцовой кости
- обеспечивает стабильность голеностопного сустава и предотвращает заднее смещение таранной кости.
- Межкостная тибиофибулярная связка
Жировой синовиальный край, расположенный дистально от места прикрепления связки, также является частью этой структуры. Его движение вверх и вниз происходит во время движения лодыжки и изменяет его расположение между большеберцовой и малоберцовой костями. Эта жировая ткань считается причиной синдромического импинджмента после растяжения лодыжки.
Связки стопы
Основная функция коротких и длинных подошвенных связок, а также пяточно-ладьевидной связки (пружинной связки) заключается в содействии пассивному поддержанию свода.
-
Подошвенная фасция
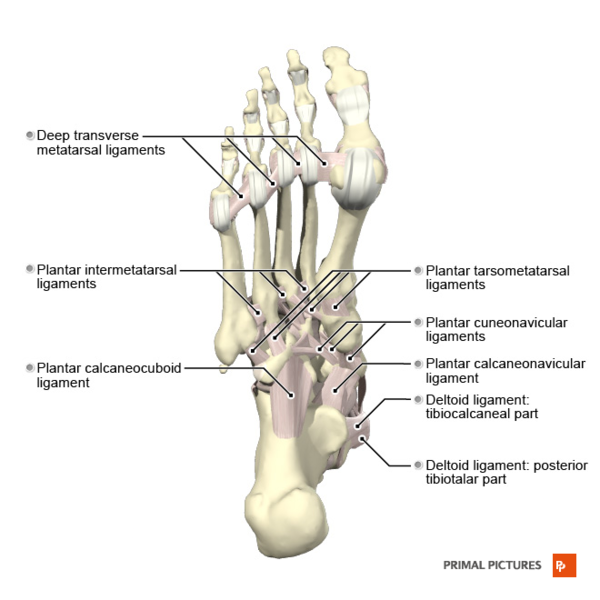 Связки стопы - подошвенная поверхность
Связки стопы - подошвенная поверхность- начинается на медиальном бугорке пяточной кости и заканчивается на пяти плюсневых костях
- считается основной пассивной подошвенной тканью, поддерживающей медиальный продольный свод
- очень прочная связка
- поглощает удар силы реакции опоры при беге или прыжках
- сохраняет и накапливает энергию в стопе
- распределяет напряжение по всей плюсне
- дисфункция подошвенной фасции влияет на высоту и форму медиального продольного свода[14]
- любые морфологические или механические изменения в подошвенной фасции приведут к повреждениям.[15]
- Подошвенная пяточно-ладьевидная связка (SL, пружинная связка)
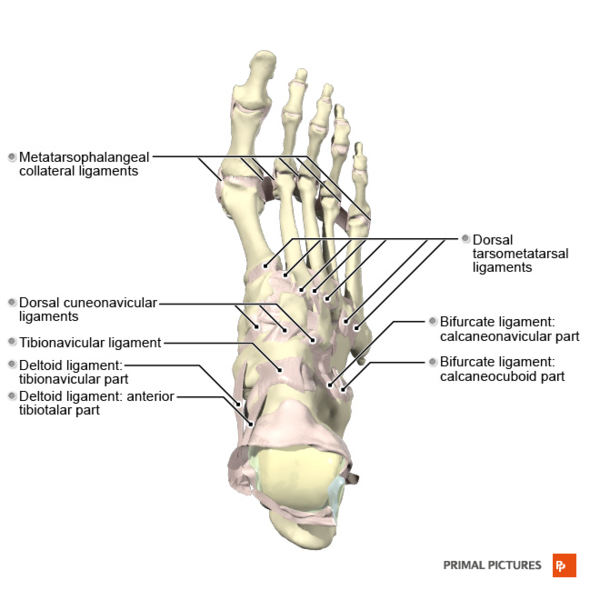 Связки стопы - тыльная поверхность
Связки стопы - тыльная поверхность- пассивный стабилизатор подошвенного свода в таранно-пяточном суставе
- поддерживает силы сжатия
- самая прочная медиальная связка
- содействует предотвращению медиальной ротации и подошвенного сгибания таранной кости
- ограничивает тыльное сгибание, эверсию и абдукцию ладьевидной кости
- плоскостопие может быть вызвано изолированными повреждениями SL.[16]
- Пяточно-кубовидная связка
- состоит из медиальной пяточно-кубовидной связки (составной части раздвоенной связки), дорсолатеральной пяточно-кубовидной связки, подошвенной пяточно-кубовидной связки (SPL или короткой подошвенной связки) и длинной подошвенной связки (LPL)
- LPL начинается на нижней поверхности пяточной кости и прикрепляется к основаниям второй-четвертой плюсневых костей и не к дистальному кубовидному
- SPL начинается на переднем бугорке пяточной кости и прикрепляется к подошвенной поверхности кубовидной кости
- поддерживает медиальные и латеральные продольные своды
- может быть повреждена при инверсии стопы.[17]
- Связка Лисфранка
- начинается с латеральной стороны медиальной клиновидной кости и прикрепляется к медиальной стороне основания второй плюсневой кости
- поддерживает стабильность медиальной и осевой колонн свода стопы.[18]
Теперь вы можете посмотреть это короткое видео о том, как пальпировать важные анатомические структуры стопы и голеностопного сустава.
Клиническая значимость
- Переломы лодыжки в основном поражают две группы: молодых активных мужчин и пожилых женщин. В первой группе переломы происходят в результате спортивных занятий, тогда как во второй группе это остеопорозные повреждения.[20]
- Травмы лодыжки болезненны и вызывают значительные ограничения подвижности.
- Показатели результата, сообщаемые пациентом (PROM), используются в клинических испытаниях для измерения эффекта лечения после перелома нижней конечности.
- Одна треть всех переломов лодыжки может привести к вывихам голеностопного сустава.[21]
- Диагностика хронического повреждения связок лодыжки затруднительна, но использование ультразвука показало высокую точность диагностики.[22]
- Хроническая нестабильность лодыжки может быть результатом плохо управляемого острого повреждения связок лодыжки.
- Через 1-5 лет после острого растяжения связок у человека могут сохраняться боль, функциональная нестабильность, механическая нестабильность или повторное растяжение.[23]
Ресурсы
Анатомия связок лодыжки: Иллюстрированное эссе[8] - В этом иллюстрированном эссе связки вокруг лодыжки сгруппированы в зависимости от их анатомической ориентации, и каждая из связок лодыжки обсуждается подробно.
Ссылки
- ↑ Vuurberg G, Hoorntje A, Wink LM, Van Der Doelen BF, Van Den Bekerom MP, Dekker R, Van Dijk CN, Krips R, Loogman MC, Ridderikhof ML, Smithuis FF. Диагностика, лечение и профилактика растяжений голеностопного сустава: обновление клинических руководств, основанных на доказательствах. Британский журнал спортивной медицины. 2018 Авг;52(15):956-.
- ↑ Houglum PA, Bertotti DB. Клиническая кинезиология Бруннстрома. FA Davis; 2012
- ↑ Menz HB, Dufour AB, Riskowski JL, Hillstrom HJ, Hannan MT. Поза стопы, функция стопы и боль в пояснице: Исследование стопы Фрамингема. Ревматология (Оксфорд). 2013 Дек;52(12):2275-82.
- ↑ Menz HB, Dufour AB, Katz P, Hannan MT. Боль в стопе и пронаторный тип стопы ассоциируются с самооценкой ограничений в подвижности у пожилых людей: Исследование стопы Фрамингема. Геронтология. 2016;62(3):289-95.
- ↑ 5.0 5.1 5.2 5.3 Ficke J, Byerly DW. Анатомия, костный таз и нижняя конечность, стопа. [Обновлено 2021 Авг 11]. В: StatPearls [Интернет]. Treasure Island (FL): StatPearls Publishing; Янв 2021-. Доступно с: https://www.ncbi.nlm.nih.gov/books/NBK546698/
- ↑ Bähler A. Биомеханика стопы. CPO 1986;10(1):8-14.
- ↑ 7.0 7.1 7.2 7.37.4 Golanó P, Vega J, de Leeuw PA, Malagelada F, Manzanares MC, Götzens V, van Dijk CN. Анатомия связок голеностопного сустава: иллюстрированное эссе. Knee Surg Sports Traumatol Arthrosc. Май 2010; 18(5):557-69.
- ↑ 8.0 8.1 Golanó P, Vega J, De Leeuw PA, Malagelada F, Manzanares MC, Götzens V, Van Dijk CN. Анатомия связок голеностопного сустава: иллюстрированное эссе. Knee Surgery, Sports Traumatology, Arthroscopy. Май 2010; 18(5):557-69.
- ↑ 9.0 9.1 Milner CE, Soames RW. Анатомия коллатеральных связок голеностопного сустава человека. Foot Ankle Int. Ноябрь 1998; 19(11):757-60.
- ↑ 10.0 10.1 Szaro P, Ghali Gataa K, Polaczek M. и др. Двойные фасцикальные вариации передней таранно-малоберцовой связки и пяточно-малоберцовой связки коррелируют с взаимосвязями между боковыми структурами лодыжки, выявленными на магнитно-резонансной томографии. Sci Rep 2020; 10: 20801.
- ↑ Dalmau-Pastor M, Malagelada F, Calder J, Manzanares MC, Vega J. Боковые связки голеностопного сустава взаимосвязаны: медиальные соединительные волокна между передней таранно-малоберцовой, пяточно-малоберцовой и задней таранно-малоберцовой связками. Knee Surg Sports Traumatol Arthrosc. Январь 2020; 28(1):34-39.
- ↑ Yammine K, Jalloul M, Assi C. Дистальная тибиофибулярная синдесмоза: Мета-анализ исследований на трупах. Morphologie, 2021.
- ↑ Hoefnagels EM, Waites MD, Wing ID, Belkoff SM, Swierstra BA. Биомеханическое сравнение межкостной тибиофибулярной связки и передней тибиофибулярной связки. Foot Ankle Int. Май 2007; 28(5):602-4.
- ↑ Peng Y, Wai-Chi Wong D, Wang Y, Lin-Wei Chen T, Zhang G, Yan F, Zhang M.Компьютерные модели плоскостопия с трехмерным взаимодействием фасции и объемной мягкой ткани для проектирования ортезов. Medicine in Novel Technology and Devices, 2021; 9.
- ↑ Wang K, Liu J, Wu J, Qian Z, Ren L and Ren L. Неинвазивное исследование in vivo морфологии и механических свойств плантарной фасции на основе ультразвука. IEEE Access 2019; 7: 53641-53649.
- ↑ Casado-Hernández I, Becerro-de-Bengoa-Vallejo R, Losa-Iglesias ME, Santiago-Nuño F, Mazoteras-Pardo V, López-López D, Rodríguez-Sanz D, Calvo-Lobo C. Ассоциация между травмой передней таранно-малоберцовой связки и состояниями сухожилий, связок и суставов, выявленными на магнитно-резонансной томографии. Quant Imaging Med Surg. Январь 2021; 11(1):84-94.
- ↑ Edama M, Takabayashi T, Yokota H. и др.. Морфологические характеристики подошвенных пяточно-кубоидных связок. J Foot Ankle Res 2021; 14 (3).
- ↑ Ablimit A, Ding HY, Liu LG. Магнитно-резонансная томография связки Лисфранка. J Orthop Surg Res 2018; 13 (282).
- ↑ Пальпация лодыжки и стопы. 2012 Доступно на: https://www.youtube.com/watch?v=aJRemQbNPhk [по состоянию на 18/12/2021]
- ↑ McKeown R, Ellard DR, Rabiu AR. и др. Систематический обзор измерительных свойств методов, основанных на самооценке больного, используемых для взрослых с переломом лодыжки. J Patient Rep Outcomes 2019; 3 (70)
- ↑ Lawson KA, Ayala AE, Morin ML, Latt LD, Wild JR. Переломы-вывихи лодыжки: Обзор. Foot & Ankle Orthopaedics. Июль 2018.
- ↑ Cao S, Wang C, Ma X. и др. Диагностика хронической травмы боковой связки лодыжки при помощи визуализации: систематический обзор с мета-анализом. J Orthop Surg Res 2018; 13 (122).
- ↑ Thompson JY, Byrne C, Williams MA. и др. Прогностические факторы восстановления после острого растяжения боковой связки лодыжки: систематический обзор. BMC Musculoskelet Disord 2017; 18 (421).
