Введение
Длительные конфликты, вынужденное перемещение и массовая миграция являются основными проблемами XXI века. В 2021 году по крайней мере 89,3 миллиона человек во всем мире были вынуждены покинуть свои дома из-за конфликтов, насилия, страха перед преследованиями и нарушениями прав человека. В этой группе почти 27,1 миллиона были беженцами — около половины из них были в возрасте до 18 лет.[1] Независимо от того, находитесь ли вы в лагере для перемещенных лиц рядом с зоной активных боевых действий или в безопасной третьей стране, многочисленные и сложные проблемы со здоровьем перемещенных лиц становятся серьезным вызовом для медицинских работников.
Независимо от типа и тяжести, травма может потенциально повлиять на биологическое, психологическое и социальное благополучие человека. Травмированные перемещенные лица часто сообщают о значительных уровнях хронической боли [2][3], а также симптомах Посттравматического стрессового расстройства (ПТСР).[4] Исследования показывают высокую распространенность стойкой боли у выживших после пыток, при общей частоте до 83%.[5]
Клиническая картина синдрома хронической боли может включать головные боли, боли в шее, спине и конечностях, а также региональные или распространённые боли.[6] Психологические расстройства и другие сопутствующие заболевания могут взаимодействовать с постоянной болью. Поэтому в некоторых случаях хроническая боль может быть очень сложным состоянием для врачей из-за ее многофакторной природы. Чтобы обеспечить правильную оценку и лечение хронической боли у перемещенных лиц, нам необходимо понять травматические переживания этих людей и их последствия на различные детерминанты здоровья.[6]
Факторы, способствующие хронической боли
Перемещенные лица часто подвергаются воздействию различных типов травматических событий как в своей стране происхождения, так и на миграционных маршрутах. Эти переживания часто повторяются и продолжаются, поскольку они происходят во вторых или третьих странах, и могут привести к развитию боли и других проблем со здоровьем.[6][7]
Множественные травматические переживания могут оказывать сложное и взаимосвязанное биологическое, психологическое и социальное воздействие на благополучие перемещенного лица. Из-за своей сложности и многофакторной природы может быть трудно для клиницистов помочь в решении проблемы хронической боли у перемещенных лиц.[4] Это всегда требует вовлеченности различных клинических дисциплин. Адекватные знания о распространённых переживаниях перемещенных лиц необходимы для завершения оценки боли и исключения серьезных медицинских состояний, которые могут представлять риск как для безопасности пациента, так и для врача. Общие травматические переживания перемещенных лиц включают, но не ограничиваются: войной и конфликтом; пытками и плохим обращением; заключением; небезопасными условиями жизни.[8]
Война и конфликты
Войны и конфликты ежегодно вызывают перемещение миллионов людей. Вооруженные нападения, воздушные атаки, импровизированные взрывные устройства, мины или химическое оружие обычно направлены на гражданских лиц. Многие люди получают ранения, такие как огнестрельные ранения, ожоги, ампутации и сложные травмы. Различные психические расстройства, такие как ПТСР, депрессия и проблемы со сном могут возникать из-за воздействия или свидетелей этих травматических событий.[9][10] Более того, разрушение системы здравоохранения и другой инфраструктуры может привести к лишению медицинской помощи и основных потребностей. Все эти факторы создают среду для развития хронической боли и других проблем со здоровьем.
Пытки и плохое обращение
Несмотря на международные усилия, пытки все еще применяются во всем мире, особенно в зонах военных действий и странах с политическим угнетением. [11] Люди могут быть случайно или намеренно задержаны, похищены и подвергнуты пыткам для проведения допросов, распространения террора или вымогательства выкупа. Перемещенные лица также могут быть подвергнуты пыткам и насилию на своем миграционном маршруте контрабандистами или вооруженными акторами.[12][13] Общие методы пыток включают физические пытки и психологическое или сексуальное насилие.[14] Примеры пыток включают в себя тупое насилие, подвешивание, электрошок и принуждение к физическим позициям. Угрозы, унижения и имитация казни — это общие методы психологического насилия. Сексуальное насилие часто применяется независимо от возраста или пола человека. Пытки имеют серьезные физические и психологические последствия, но несмотря на их тяжесть, их воздействие может быть невидимым для других из-за чувства стыда, неуверенности или стигматизации у индивида.[15]
Тюремное заключение
Незаконные задержания и заключения по этническим, политическим или религиозным основаниям часто встречаются в странах, переживающих конфликты и политическую нестабильность.[16] Людям могут назначаться долгосрочные тюремные сроки, потенциально превышающие десятилетия, без справедливого суда. В тюрьме лица могут подвергаться пыткам, плохому обращению и нездоровым условиям. Чрезмерно переполненные камеры, отсутствие гигиены, лишение дневного света, чистой еды и воды, недоступность медицинской помощи, психологические последствия плена и наблюдение за плохим обращением в тюрьме оказывают влияние на физическое и психологическое благополучие задержанных. Плохие условия в тюрьме также могут приводить к распространению инфекционных заболеваний, ухудшению существующих хронических неинфекционных заболеваний, общему падению физического здоровья и психологическим расстройствам.[17]
Небезопасные условия жизни
Разрушение инфраструктуры, вынужденное перемещение и нечеловеческие условия в лагерях и принимающих странах создают небезопасные условия жизни для перемещенных лиц. Отсутствие медицинской помощи, психологических услуг и основных потребностей может приводить к постепенному ухудшению состояния здоровья человека. В некоторых принимающих странах, где ресурсы для социальной поддержки недостаточны, перемещенные лица часто подвергаются трудовой эксплуатации, пытаясь обеспечить себе средства к существованию. Помимо травматических переживаний у них могут развиваться вторичные травмы, полученные при длительных рабочих часах в тяжелых трудовых условиях и частых авариях на работе. Невозможность установить основную стабильность в повседневной жизни может увеличить тяжесть существующих проблем со здоровьем и препятствовать физическому и психическому выздоровлению.
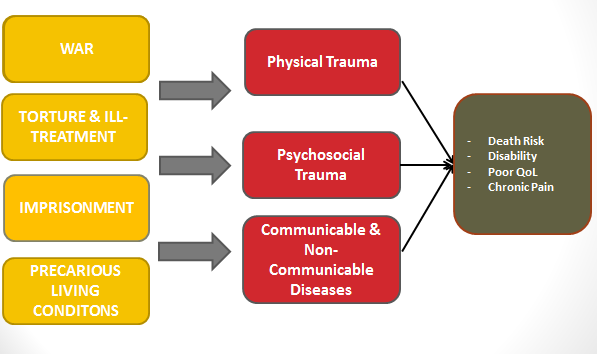
Последствия травмы для здоровья
Травматический опыт имеет сложные и взаимосвязанные последствия для здоровья перемещенных лиц. Физическое и психосоциальное травмы, а также инфекционные и неинфекционные заболевания могут увеличивать риск преждевременной смерти, вызывать инвалидность, снижать качество жизни и хроническую боль. Осознание этих сценариев помогает клиницистам выявлять тревожные сигналы, проводить тщательную оценку и определять основные проблемы, которые необходимо решить.
Физические последствия
Различные травматические ортопедические и неврологические повреждения могут наблюдаться у людей, переживших перемещение. Некоторые травмы, такие как травмы таза, ампутации, повреждение спинного мозга и травмы головного мозга, требуют специальной подготовки клиницистов.
| Физические последствия |
|---|
| Переломы |
| Повреждения мягких тканей |
| Артрит и артроз |
| Деформация |
| Ожоги |
| Ранения огнестрельным оружием |
| Травмы спинного мозга |
| Повреждения периферических нервов |
| Травматическая мозговая травма |
| Сотрясение мозга |
| Травмы тазовой и половой области |
Психосоциальные последствия
Недостаточные/нечувствительные отношения или подходы к людям с травматическими психологическими состояниями могут вызвать ретравматизацию. Некоторые психические расстройства, такие как ПТСР и нарушения сна, взаимодействуют с хронической болью и препятствуют лечению. Социальные проблемы, часто встречающиеся у перемещенных лиц, могут негативно влиять на их участие и приверженность процессу реабилитации.
| Психосоциальные последствия |
|---|
| ПТСР |
| Депрессия |
| Тревога |
| Нарушения сна |
| Соматические расстройства |
| Психотические расстройства |
| Проблемы с работой |
| Проблемы с питанием |
| Доступ к здравоохранению |
| Стигматизация |
| Дискриминация |
Инфекционные и неинфекционные заболевания
Специалисты по реабилитации, работающие с перемещенными лицами, должны иметь некоторые знания о инфекционных и неинфекционных заболеваниях в своей пациентской группе. Обнаружение любых клинических тревожных сигналов и обеспечение правильного направления важны для безопасности пациентов и клиницистов.[18]
| Инфекционные и неинфекционные заболевания |
|---|
| ВИЧ |
| Туберкулез |
| Сердечно-сосудистые заболевания |
| Респираторные заболевания |
| Гастроэнтерологические заболевания |
| Мочеполовые и гинекологические заболевания |
| Неврологические заболевания |
| Ревматологические болезни |
| Метаболические болезни |
| Эндокринологические болезни |
В заключение, травматические переживания перемещенных лиц часто имеют биологические, психологические и социальные последствия. Множественные, сложные проблемы со здоровьем могут возникать одновременно, и в большинстве случаев они выявляются на хронической стадии. Внешние ресурсы, такие как привлечение различных дисциплин, визуализация и медицинские вмешательства, а также внутренние ресурсы, такие как доверие, устойчивость и приверженность человека, часто необходимы в ходе лечения.
Современные теории боли и здоровье перемещенных лиц
В последние годы профессии в области реабилитации стали свидетелями значительных улучшений в науке о боли. Клинические специалисты начали применять био-психо-социальный подход и новые техники в лечении хронической боли. Реабилитация перемещенных лиц часто предоставляется в течение короткого и ограниченного времени с минимальными ресурсами. Интеграция некоторых современных концепций многомерной природы боли в процесс клинического мышления может повысить общий успех в реабилитации. Это включает:
- Периферическая сенситизация
- Абнормальные импульсные генераторные зоны
- Центральная сенситизация
- Вклад вегетативной и иммунной систем
- Психосоциальные факторы
Периферическая сенситизация
Международная ассоциация по изучению боли (IASP) определяет периферическую сенситизацию как "увеличенную восприимчивость и снижение порога возбуждения ноцицепторов к стимуляции их рецептивных полей".[19] Это также называется первичной гипералгезией. После травмы периферическая чувствительность защищает поврежденный участок от дальнейших повреждений. Воспалительные химические вещества, выделяемые из мест травмы, сами нервы и клетки иммунной системы играют активную роль в периферической чувствительности. При продолжающейся ноцицепции или воспалении происходит регуляция существующих и новых ионных каналов в нерве.
Будучи изначально полезной и защитной физиологической реакцией, периферическая сенситизация может в конечном итоге привести к центральной сенситизации. Поэтому важно обнаружить и управлять периферической сенситизацией, чтобы предотвратить негативные исходы.
Абнормальные импульсные генераторные зоны
Абнормальные импульсные генераторные зоны (AIGS) - это поврежденные участки вдоль нерва, в которых изменяется количество, вид и возбудимость ионных каналов. При повреждении сегмент периферического нерва может развить способность генерировать собственные импульсы неоднократно. Спонтанная активность и механочувствительность являются основными характеристиками AIGS.[20] AIGS действует антидромически и ортодромически, вызывая постоянный ноцицептивный стимул в центральной нервной системе и нейрогенное воспаление в тканях.
AIGS могут развиваться в любом месте вдоль нерва, где нарушена нервная ткань, включая спинальный ганглий. Травматические опыты перемещенных лиц, например, взрывы, огнестрельные ранения, ожоги или разные методы пыток, могут вызвать чрезмерное сжатие, растяжение или прямое повреждение нерва и окружающей соединительной ткани, что может привести к развитию AIGS.
Центральная сенситизация
Центральная сенситизация соответствует усилению функционального статуса нейронов и цепей в ноцицептивных путях на всём протяжении нервной оси. Это вызвано увеличенной возбудимостью мембран, синаптической эффективностью или сниженной ингибицией.[21] [22]
Центральная сенситизация характеризуется аллодинией, гипералгезией, расширением рецептивного поля и необычно долгой болью после устранения стимула. Существует несколько объяснений развития центральной сенситизации, включающих:
- дисрегуляцию в восходящих и нисходящих путях центральной нервной системы вследствие физической травмы и постоянных болевых импульсов
- хронический выброс провоспалительных цитокинов иммунной системой вследствие физической травмы или вирусной инфекции[23]
- психические расстройства, включая тревожность, панику и депрессию.[24][25]
Из-за взаимодействия между психосоциальными факторами и биологическими механизмами рекомендовано рассматривать центральную сенситизацию в рамках био-психо-социальной модели.[26]
Учитывая хронический и сложный характер болевого опыта у многих перемещенных лиц, центральная сенситизация является одним из важных факторов, вероятно, задействованных в клинической картине. Игнорирование присутствия центральной сенситизации может привести к ложным предположениям о пациенте, как, например, психосоматическая боль или вторичные выгоды, а также к неудаче в лечении.
Вклад вегетативной и иммунной систем
Нейробиология стресса только недавно была связана с нейробиологией боли.[27] Эндокринная, иммунная, моторная и вегетативная системы являются центральными защитными системами. Несмотря на возможность защиты и заживления, они могут и навредить, особенно в состоянии устойчивого стресса и боли.[28]
Кортизол
Кортизол, один из ключевых гормонов для поддержания гомеостаза, выделяется из коры надпочечников под влиянием активности оси Гипоталамус-Гипофиз-Надпочечники (HPA). В экстренной ситуации кортизол выключает ненужные для выживания процессы и активирует те, которые нужны. Таким образом подавляются воспалительные и иммунные системы, а также пищеварительная и репродуктивная системы. Хронический избыток кортизола, как в случае хронической боли или стресса, вызывает проблемы. Это включает иммуносупрессию, остеопороз, кардиоваскулярные заболевания, депрессию и инсулинорезистентность.[29] Клинические специалисты, управляющие пациентами с хронической болью, могут отмечать более тонкие случаи дегенерации тканей, перепадов настроения, медленного заживления тканей и восприимчивости к инфекциям.[30]
Адреналин и норадреналин
Психическое и физическое воздействие и психосоциальные условия вызывают секрецию адреналина и норадреналина. Они стимулируют симпатический ответ, чтобы подготовить организм к действию. Адреналин и норадреналин полезны в экстренных ситуациях, но, подобно кортизолу, устойчиво высокие уровни ведут к риску кардиоваскулярных заболеваний и повреждению тканей. Симпатическая нервная система может способствовать увеличению чувствительности воспаленных тканей, а также поврежденных нервов. Пути норадреналина в мозгу также тесно связаны с негативными эмоциональными состояниями.[30]
Цитокины
Цитокины - это белки, секретируемые иммунной системой в ответ на физические и эмоциональные стрессы, которые могут модулировать воспаление и боль. Некоторые цитокины, такие как Интерлейкин-1, Интерлейкин-2 и Фактор некроза опухоли Альфа, являются провоспалительными. Другие цитокины, такие как Интерлейкин-4, Интерлейкин-10 и Интерлейкин-13, являются противовоспалительными. Иммунная система тесно связана с периферической и центральной нервной системами. Таким образом, любой стрессор, влияющий на нервную систему, может также изменять иммунитет.
Перемещенные лица часто подвергаются повторяющимся физическим и психическим стрессорам. Учитывая их долгосрочное воздействие стресса и боли, дисфункциональные физиологические изменения в системах стресса, скорее всего, присутствуют. Это может быть основным механизмом, стоящим за множеством физических проблем и хронической боли. Поэтому физиологические эффекты стресса должны быть оценены.
Психосоциальные факторы
При использовании био-психо-социального подхода влияние травмы на психическое здоровье и социальные сферы нельзя игнорировать. Переменные, такие как установки, убеждения, настроение, социальные факторы и работа, взаимодействуют с болевым поведением и называются в совокупности психосоциальными факторами.[31]
Комплексная оценка боли у выживших после травмы всегда должна включать оценку психосоциальных факторов. Это может быть основным движущим фактором стойкости боли. Исследования показали, что увеличение симптомов ПТСР связано с увеличением уровня боли, инвалидностью из-за боли и распространенной болью.[32] У 40-50% пациентов с хронической болью наблюдаются депрессия и боль,[33] что может привести к уменьшению физической активности и недостаточному участию в лечении. Хроническая боль может мешать сну. Расстройство сна может ухудшить функцию боли-ингибитора,[34] а также заживление тканей. Неудачные когнитивные процессы и поведение, такие как катастрофизация, боязнь боли или движения, фильтрация, поляризованное мышление и пассивные стратегии реакции, могут часто способствовать усилению боли. Наконец, социальные факторы, такие как доступ к основным нуждам, стигматизация, недостаток социальной поддержки, правовой статус, финансовые проблемы и вопросы работы, могут повлиять на восприятие боли.
Факторы Ноцитцептивной Боли
Ноцитцептивная боль — это «боль, возникающая из-за фактического или угрожающего повреждения невропатической ткани и обусловленная активацией ноцицепторов».[36] Ноцитцептивный вклад является наиболее частым инициирующим фактором многих хронических болевых состояний. Таким образом, он должен быть целенаправленно устранен в первую очередь, если его присутствие обнаружено.
Домашние события, взрывы, тупая травма, пытки и другие травмирующие переживания могут привести к различным ортопедическим травмам и связаны с значительным ноцитцептивным вкладом. Хотя хроническая боль является обычным явлением у травматизированных перемещенных лиц, важно помнить, что ноцитцептивный вклад может продолжаться из-за повторной травматизации, отсутствия лечения, неправильного заживления, общей неподвижности или неэффективного поведения.
Ключевые Элементы и Результаты Оценки
- Модуляция симптомов (боль, вызванная конкретным движением)
- Контроль движений (боль, вызванная функциональными нарушениями стабильности)
- Мобильность и боль (боль, вызванная увеличением или уменьшением подвижности)
- Неспецифическая детренированность (боль, вызванная общей детренированностью)
- Дефицит структурной стабильности (боль, вызванная фактическим повреждением структуры, например, вывихи суставов, разрывы связок)[35]
Тщательное физическое обследование должно включать следующее:
- осмотр
- пальпация
- функциональные тесты.
Тщательная оценка выявляет ключевые находки и смещает акцент лечения на местные методы лечения тканей.
Факторы Нарушений Нервной Системы
Перемещенные лица часто испытывают множественные физические травмы, и их последствия часто игнорируются в долгосрочной перспективе. Таким образом, важно провести обследование на наличие любых нарушений нервной системы. Боль ноцитцептивного происхождения и нарушения нервной системы имеют важные различия в их подлежащих механизмах и вариантах лечения.
Ключевые Элементы и Результаты Оценки
- Радикулярная болевая модель
- Признаки радикулопатии
- Признаки миелопатии
- Гипералгезия
- Аллодиния
- Центральная сенситизация [35]
Если история симптомов (парестезия, дисестезия, гипералгезия) пациента указывает на наличие невропатической боли, то можно использовать следующие инструменты измерения для ее подтверждения или исключения:
- Опросник для оценки неврогенной боли 4 Вопроса (DN4)
- Оценка Невропатических Симптомов и Признаков (LANNS)
- Опросник Невропатической Боли
- painDETECT
Кроме невропатической боли, центральная сенситизация может быть важным фактором в сохранении боли. Клинические признаки, такие как общая усталость, механочувствительность, аллодиния, распространенная боль или несовместимое с фактическим физическим состоянием проявление, должны вызывать обеспокоенность относительно центральной сенситизации. Следующие инструменты могут использоваться для оценки центральной сенситивности.
- Центральная Сенситивизация Опросник (CSI)
- Шкала Тяжести Усталости
Факторы Коморбидности
Коморбидность — это наличие одного или нескольких дополнительных состояний, часто совпадающих с основным заболеванием. Травмирующие переживания и нестабильные условия жизни в зонах военных действий, тюрьмах и поселениях для перемещенных лиц могут привести к увеличению инфекционных и неинфекционных заболеваний, а также психических расстройств.
Поскольку долговременное отсутствие доступа к медицинскому обслуживанию является обычным явлением для перемещенных лиц, оценка боли должна включать проверку на наличие коморбидностей. Тщательное медицинское обследование могло не проводиться до того, как перемещенное лицо получило доступ к услугам реабилитации, так что важно помнить, что жизнеугрожающие состояния, красные флажки и скрытые факторы, способствующие постоянной боли, могут присутствовать.
Ключевые Элементы и Результаты Оценки
- Наличие инфекционных и неинфекционных заболеваний.
- Висцеральное повреждение из-за физической травмы и подозрение на иррадиативную висцеральную боль
- Любое медицинское состояние, которое может затруднить заживление тканей (например, диабет)
- Расстройства сна
- Психические расстройства (например, ПТСР, депрессия)
Индекс коморбидности Чарлсона (CCI)[37] и Индекс коморбидности Эликсаузера (ECI)[38] являются двумя наиболее известными индексациями для оценки рисков для пациента и прогнозирования результатов.
Постоянная боль имеет доказанное влияние на сон. Взаимоотношения между болью и нарушением сна являются двусторонними; нарушение сна влияет на восприятие боли, снижая болевой порог.[39] Отсутствие гигиены сна также негативно влияет на заживление тканей и психическое здоровье. Следующий инструмент оценки может быть использован для оценки качества сна у пациентов с хронической болью:
Когнитивно-эмоциональные факторы
Было показано, что мыслительные процессы достаточно мощны для поддержания состояния боли.[40] Негативные когниции о боли способствуют ее сохранению и увеличивают уровень инвалидности, связанной с болью.
Популяции перемещенных лиц, которые умышленно подвергались травматизации и оставались беспомощными на длительное время, подвержены риску развития негативных когниций и эмоций о боли. Отсутствие медицинской грамотности, вредные культурные убеждения и мысли о боли могут способствовать формированию негативных стратегий преодоления.
Ключевые элементы оценки и результаты
- Поведение избегания боли
- Катастрофизация, фильтрация или поляризованное мышление[41]
- Страх боли и движения
- Низкая самоэффективность
- Низкие ожидания от лечения и выздоровления
- Поведение, связанное с болью (фактические или вербальные выражения, защитное поведение, изменения в повседневной жизни)
Негативные когниции и эмоции могут быть важным барьером на пути к установлению кооперативных отношений с пациентами, ведя к несоблюдению рекомендаций и плохим результатам. Для оценки когнитивных факторов могут использоваться следующие инструменты:
- Шкала катастрофизации боли (PCS)
- Шкала кинезиофобии Тампа (TSK)
- Опросник самоэффективности при боли (PSEQ)
- Индекс инвалидности при боли (PDI)
Контекстуальные факторы
Перемещенные лица часто сталкиваются с нестабильными условиями жизни и социально-экономическими ограничениями ежедневно. Поэтому всегда важно учитывать социальные детерминанты здоровья и физические и психологические элементы. Для успешной оценки боли врач должен получить общее представление о социальной и экономической ситуации человека.
Ключевые элементы оценки и результаты
- Юридический статус
- Доступ к базовым потребностям
- Доступ к медицинской помощи
- Экономическая стабильность
- Уровень безопасности в жилых пространствах и сообществе
Пробелы в ключевых факторах выше могут быть скрытым фактором плохих результатов или несоблюдения лечения. Поэтому, при необходимости, следует обеспечить направления в службы социальной поддержки.
Оценка на практике
После того как врач получит хорошее представление о травматических переживаниях перемещенного лица и учтет их влияние на различные факторы здоровья, он сможет более успешно провести оценку боли.
Первая и самая важная цель сеанса оценки — выстроить доверительные отношения с пациентом. Без построения доверия и сотрудничества невозможно ожидать пользы от процесса физиотерапии. Основные принципы модели осведомленного о травме ухода необходимо внедрять на каждом этапе диагностики и лечения, чтобы предотвратить повторные травматизации.
Пункты, описанные ниже, могут быть использованы в качестве практической структуры при планировании и проведении оценки. Порядок этих пунктов может изменяться в зависимости от потребностей и информации, предоставленной другими специалистами.
Подготовка
- Интерьер комнаты должен быть подготовлен до начала сеанса. Это может включать план расположения мест, стол для лечения, шторы, формы, оборудование для оценки, гигиенические материалы и т.д.
- Специалист, направляющий пациента, должен получить соответствующую основную информацию с согласия пациента.
- Если в сеансе участвует переводчик или культурный посредник, их необходимо заранее проинформировать.
Начало сеанса
- Пациента следует приветствовать с уважением и добротой — учитывайте, что является культурно приемлемым для каждого пациента (например, рукопожатие, прямой зрительный контакт и т.д., являются ли они культурно чувствительными?).
- Пациенту следует предоставить общую информацию, включая причину и цель сеанса, сферу деятельности терапевта, роль терапевта и детали интервью и осмотра.
- Необходимо четко объяснить, что пациент управляет сеансом и может приостанавливать или прекращать его в любое время по мере необходимости.
- После введения следует получить обратную связь относительно ожиданий пациента и соблюдений (если таковые имеются).
Медицинская история
Эта часть должна происходить в форме дружеской беседы, а не детального допроса. Количество вопросов следует уменьшать, если у пациента наблюдается негативная реакция. Следующая информация должна быть получена, при этом постоянно наблюдая за реакциями пациента:
- Основные жалобы, побудившие пациента обратиться за помощью
- Локализация и распространение боли, а также тип боли для каждого местоположения
- Хронологические детали начала и развития боли
- Механизм травмы и боли, будьте осторожны с возможными чувствительными точками
- Интенсивность боли, предпочтительно как субъективная, так и по числовой или визуальной шкале
- Ежедневный курс боли
- Факторы, усиливающие и облегчающие боль
- Нарушение сна
- Предыдущие медицинские вмешательства
В идеале пациент должен пройти первоначальное медицинское и психическое обследование перед осмотром профессионалом по реабилитации. Следующая информация о сопутствующих заболеваниях должна быть получена от направляющего специалиста или пациента.
- Наличие или подозрение на какое-либо текущее или предыдущее инфекционное заболевание (туберкулез, гепатит и т.д.)
- Наличие или подозрение на какое-либо текущее или предыдущее неинфекционное заболевание (сердечные заболевания, гипертония, диабет и т.д.)
- Наличие какого-либо психического расстройства (ПТСР, депрессия, тревожность и т.д.) или какого-либо психологического симптома, вызывающего стресс
В дополнение к рутинно собираемой информации, врач должен узнать о субъективном опыте боли пациента. Следующие моменты являются важными для рассмотрения.
- Значение боли для них самих и их жизни. В то время как некоторые пациенты видят боль как временное, излечимое состояние, другие могут воспринимать ее как постоянное последствие травматических переживаний из-за личных или культурных факторов.
- Убеждения пациента о причине их боли. Пациент может связывать это с конкретным событием (например, пытками) или давать структурное объяснение (например, грыжа диска).
- Убеждения, ожидания и планы пациента относительно лечения боли. В то время как у некоторых пациентов положительная мотивация к физиотерапии и упражнениям, другие могут рассматривать медицинские или хирургические вмешательства как единственные решения.
- Наличие страха перед болью и движением и связанное с этим избегание физической активности.
- Наличие безнадежности или катастрофизации.
- Восприятие пациентом собственной эффективности, а также физической недееспособности.
- Социально-экономические детали, которые могут быть связаны с болью (например, безработица или долгие рабочие часы, дом без надлежащего отопления, питания, отсутствие личного пространства или безопасного района для физической активности, поддержка семьи, стигматизация)
Для дополнения качественной информации, собранной во время интервью, можно использовать соответствующие меры исхода, объясненные в поддоменах PDDM.
Физическая оценка
На каждом этапе физической оценки должны быть внедрены общие принципы модели осведомленного о травме ухода. Нарушение границ пациента может привести к повторной травматизации и потере доверия.
- Осмотр, включая осанку, деформации, походку, переводы и защитные движения
- Локализация боли с помощью направляющих указаний пациента и пальпации
- Тестирование движений, включая активные, пассивные и дополнительныедвижения
- Функциональные и специфические физические тесты
- Оценка мышечной силы и выносливости
- Неврологическая оценка, включая тестирование ощущения, рефлексов и нервного напряжения
- Оценка равновесия
Анализ результатов и предоставление информации
Люди должны испытывать боль и получать полное разъяснение причины их боли. Удовлетворение этого ожидания является одним из основных шагов на пути к построению терапевтических взаимоотношений.
- На основе информации, собранной во время интервью, врач должен проанализировать значимость каждого из основных доменов PDDM и выявить различные влияющие факторы.
- Выявленные влияют факторы должны быть объяснены пациенту - важно учитывать текущие убеждения пациента и его способность понять информацию.
- При объяснении выводов следует минимизировать использование терминов и концепций, которые могут вызвать катастрофизацию (например, износ, разрыв, грыжа).
- Коммуникация должна быть двусторонней - запросите обратную связь о вашем объяснении у пациента и проверьте уровень понимания.
- В дополнение к объяснению причин боли, будет полезно обсудить такие аспекты, как: как реабилитация может помочь, предполагаемая продолжительность лечения и ожидаемые результаты. Также следует обсудить правила и обязанности с пациентами для создания общей структуры процесса лечения.
Примеры случаев
Оценка боли у перемещенных лиц, основанная на доказательствах – пример из практики 1
Оценка боли у перемещенных лиц, основанная на доказательствах – пример из практики 2
Ресурсы
- Amris K, Jones LE, Williams AC. Боль от пыток: оценка и управление. Pain reports. 2019 Nov;4(6).
- Williams AD, Hughes J. Улучшение оценки и лечения боли у выживших после пыток. BJA education. 2020 Apr;20(4):133.
References
- ↑ УВКБ ООН. “Цифры вкратце.” Агентство ООН по делам беженцев, 2020, https://www.unhcr.org/figures-at-a-glance.html. Дата обращения 18 октября 2020 года.
- ↑ Rometsch-Ogioun El Sount C, Windthorst P, Denkinger J, Ziser K, Nikendei C, Kindermann D, Ringwald J, Renner V, Zipfel S, Junne F. Хроническая боль у беженцев с посттравматическим стрессовым расстройством (ПТСР): Систематический обзор характеристик пациентов и специфических вмешательств. Журнал психосоматических исследований. 2019 март; 118:83-97.
- ↑ Kaur G. 4100 Хроническая боль у выживших после пыток среди беженцев. Журнал клинической и трансляционной науки. 2020 июнь; 4(s1):25-.
- ↑ 4.0 4.1 Teodorescu DS, Heir T, Siqveland J, Hauff E, Wentzel-Larsen T, Lien L. Хроническая боль у многотравмированных амбулаторных пациентов с беженским фоном, переселенных в Норвегию: перекрестное исследование. BMC психология. 2015 дек;3(1):1-2.
- ↑ Olsen DR, Montgomery E, Bøjholm S, Foldspang A. Распространенная мышечная боль как коррелят предыдущего воздействия пыток. Скандинавский журнал общественного здоровья. 2006 окт;34(5):496-503.
- ↑ 6.0 6.1 6.2 Polatin PB. Хроническая боль среди беженцев: оценка и лечение. В Управление болью для клиницистов 2020 (стр. 883-894). Springer, Cham.
- ↑ Strømme EM, Haj-Younes J, Hasha W, Fadnes LT, Kumar B, Diaz E. Хроническая боль и миграционно-связанные факторы среди сирийских беженцев: перекрестное исследование. Европейский журнал общественного здоровья. 2019 ноябрь 1;29(Supplement_4):ckz185-422.
- ↑
- Мадоро Д, Керебих Х, Хабтаму Й, Мокона Х, Молла А, Вонди Т, Йоханнес К. Посттравматическое стрессовое расстройство и связанные с ним факторы среди внутренне перемещенных лиц в Южной Эфиопии: поперечное исследование. Нейропсихиатрическое заболевание и лечение. 2020;16:2317.
- ↑ Таха ПХ, Сийбрандий М. Гендерные различия в травматических переживаниях, ПТСР и соответствующих симптомах среди внутренне перемещенных лиц из Ирака. Международный журнал исследований окружающей среды и общественного здоровья. 2021 Сен 16;18(18):9779.
- ↑ О'Коннор К, Сигер Дж. Перемещение, насилие и психическое здоровье: доказательства от подростков рохинджа в Кокс-Базаре, Бангладеш. Международный журнал исследований окружающей среды и общественного здоровья. 2021 Май 17;18(10):5318.
- ↑ Вензель Т, Экблад С, Каструп М, Мусиси С. Пытки и последствия преследования: глобальный вызов. В книге "Достижения в психиатрии" 2019 (стр. 405-423). Шпрингер, Шам.
- ↑ Гуарч-Рубио М, Бирн С, Мансанеро АЛ. Насилие и пытки над мигрантами и беженцами, пытающимися попасть в Европейский Союз через Западные Балканы. Журнал пыток. 2020;30(3):67-83.
- ↑ Идемудиа Е, Бонке К. Социальный опыт мигрантов. В книге "Психосоциальный опыт африканских мигрантов в шести европейских странах" 2020 (стр. 119-135). Шпрингер, Шам.
- ↑ Грей Х, Стерн М, Долан С. Пытки и сексуальное насилие во время войны и конфликта: разрушение и восстановление субъектов насилия. Обзор международных исследований. 2020 Апр;46(2):197-216.
- ↑ Грей Х, Стерн М. Опасные не/связи: Пытки и сексуальное насилие в конфликте. Европейский журнал международных отношений. 2019 Дек;25(4):1035-58.
- ↑ Аракал АА. Нарушения прав человека в отношении международных мигрантов. Международное право управления и права человека. 2019;2:110.
- ↑Shah RL. Оценка зверств: ранние признаки возможных международных преступлений, возникшие на фоне гуманитарного кризиса рохинджа в 2017 году. Loy. LA Int'l & Comp. L. Rev. 2018;41:181.
- ↑ Del Puente F, Riccardi N, Taramasso L, Sarteschi G, Pincino R, Di Biagio A. Мигранты и завозные заболевания: тенденции приёма в итальянском отделении инфекционных заболеваний во время миграционного кризиса 2015–2017 гг. BMC Public Health. 2020 Dec;20(1):1-5.
- ↑ Совместные усилия для облегчения боли по всему миру. Доступно по ссылке https://www.iasp-pain.org [последнее обращение 05.07.2022]
- ↑ Butler, D. (2000). The Sensitive Nervous System. (p.61) Noigroup Publications.
- ↑ Latremoliere A, Woolf CJ. Центральная сенситизация: генератор гиперчувствительности к боли за счет центральной нейральной пластичности. The journal of pain. 2009 Sep 1;10(9):895-926.
- ↑ Amris K, Jones LE, Williams A. Лечение боли после пыток. В Research Handbook on Torture 2020 Dec 11 (стр. 538-560). Edward Elgar Publishing.
- ↑ Yunus MB. Центральные сенситивные синдромы: новая парадигма и групповая нозология для фибромиалгии, перекрывающихся состояний и связанных вопросов болезни против недуга. В Seminars in arthritis and rheumatism 2008 Jun 1 (Том 37, № 6, стр. 339-352). WB Saunders.
- ↑ Ang DC, Chakr R, France CR, Mazzuca SA, Stump TE, Hilligoss J, Lengerich A. Ассоциация ноцицептивной реактивности с клинической болью и модифицирующий эффект депрессии. The Journal of Pain. 2011 Mar 1;12(3):384-9.
- ↑ Petersel DL, Dror V, Cheung R. Центральное усиление и фибромиалгия: расстройство обработки боли. Journal of neuroscience research. 2011 Jan;89(1):29-34.
- ↑ Yunus MB. Роль центральной сенситизации в симптомах, выходящих за пределы мышечной боли, и оценка пациента с широко распространенной болью. Best Practice & Research Clinical Rheumatology. 2007 Jun 1;21(3):481-97.
- ↑ Gifford L. Боль, ткани и нервная система: концептуальная модель. Physiotherapy. 1998 Jan 1;84(1):27-36.
- ↑ Butler, D. (2000). The Sensitive Nervous System. (p.84) Noigroup Publications.
- ↑ Whitehouse BJ (2000) Надпочечниковая кора. В: Fink G (ред.) Encyclopedia of Stress, Academic Press, San Diego
- ↑ 30.0 30.1 Butler, D. (2000). The Sensitive Nervous System. (p.86) Noigroup Publications.
- ↑ Innes SI. Психосоциальные факторы и их роль в хронической боли: краткий обзор развития и текущего состояния. Chiropractic & Osteopathy. 2005 Dec;13(1):1-5.
- ↑ Beckham JC, Crawford AL, Feldman ME, Kirby AC, Hertzberg MA, Davidson JR, Moore SD. Хроническое посттравматическое стрессовое расстройство и хроническая боль у ветеранов боевых действий во Вьетнаме. Journal of psychosomatic research. 1997 Oct 1;43(4):379-89.
- ↑ Pain: Clinical Updates. Anxiety and Pain. Декабрь 2004 (Том 12, Выпуск 7) Ingela Symreng и Scott M. Fishman
- ↑ Smith MT, Haythornthwaite JA. Как нарушения сна и хроническая боль взаимосвязаны? Идеи из литературы по продольным и когнитивно-поведенческим клиническим испытаниям. Sleep Med Rev. 2004 Apr;8(2):119-32.
- ↑ 35.0 35.1 35.2 Tousignant-Laflamme Y, Martel MO, Joshi AB, Cook CE. Реабилитационное управление болью в пояснице — пора объединить усилия! Journal of pain research. 2017;10:2373.
- ↑ IASP Taxonomy - IASP [Доступно 6 февраля 2017 года].
- ↑ Charlson ME, Pompei P, Ales KL, MacKenzie CR. Новый метод классификации прогнозируемой сопутствующей патологии в продольных исследованиях: разработка и валидация. J Chronic Dis. 1987;40(5):373-83.
- ↑ Elixhauser A, Steiner C, Harris DR, Coffey RM. Показатели сопутствующих заболеваний для использования с административными данными. Медицинское обслуживание. 1998 Jan 1:8-27.
- ↑ Frohnhofen H. Боль и сон: двунаправленное отношение. Z Gerontol Geriatr. 2018 Dec;51(8):871-874. English.
- ↑ Butler, D. S., & Moseley, G. L. (2003). Объяснение боли. (стр.73-74) Аделаида: Noigroup Publications.
- ↑ Nielsen, H. F. (2014). Интервенции для физиотерапевтов, работающих с выжившими после пыток. DIGNITY – Danish Institute Against Torture. https://www.dignity.dk/wp-content/uploads/pubseries_no6.pdf
