Оценка
Оценка пациента с ампутацией должна начинаться как можно раньше, желательно до операции, всей многопрофильной командой для подготовки пациента, максимизации потенциального результата операции как в хирургическом, так и в функциональном плане. Фактически, решение об ампутации должно приниматься этой командой, где это возможно[1][2]. Это может происходить даже до поступления в больницу для операции, особенно если имеются проблемы, связанные с доступностью для инвалидных колясок до/в пределах дома, и вероятная необходимая поддержка. Как до, так и после операции крайне важно обсудить с пациентом его/ее краткосрочные и долгосрочные цели, а также конкретные ожидания и чувства, которые у них могут возникать относительно операции, реабилитации и т. д.[3]
Зачем оценивать?
- Чтобы определить наиболее подходящий уровень ампутации для конкретного человека, не только в зависимости от жизнеспособности тканей, но и от вероятной будущей мобильности пациента. Например: Является ли сохранение коленного сустава важнейшим? Обычно это было бы идеальным для максимизации функции и потенциала будущей мобильности, но, если он зафиксирован в сгибании и дистально может стать зоной давления, если пациент не мобильный, возможно, это не так. С другой стороны, возможно, его все же стоит сохранить, если контралатеральная конечность, вероятно, также потребует ампутации в ближайшем будущем на более высоком уровне, и использование транстибиального протеза на первой конечности может облегчить независимые пересадки и безопасность в сидячем положении.
- Чтобы подготовить и информировать пациента и его семью/опекунов о операции, пребывании в больнице и реабилитации. Доступны информационные листовки, такие как те, что выпущены Фондом Кровообращения по многим темам, таким как периферическая сосудистая болезнь, периодическая хромота, ангиопластика и стентирование, шунтирование и ампутация, чтобы поддержать местную информацию.
- Чтобы обсудить с пациентом, семьей и опекунами реалистичный уровень мобильности, будет ли это использование инвалидной коляски или протеза в зависимости от результатов оценки. Важно с самого начала быть открытыми и реалистичными, чтобы облегчить адаптацию к их новой ситуации и минимизировать проблемы, возникающие из-за дезинформации. Обычно после ампутации у пациентов будет более низкий уровень функции, чем раньше, особенно при ампутации на более высоком уровне, такой как транспеноральная.
- Чтобы заказать подходящую инвалидную коляску и доску для культи, если это необходимо, чтобы они были доступны как можно скорее.
- Чтобы оптимизировать обезболивание до и после операции. Обсудите обезболивание и возможные ощущения фантомной конечности и боль после операции.
- Чтобы направить к другим членам команды по мере необходимости, таким как эрготерапевт, психолог или консультант, подологи, протезные службы, диетолог, специализированные медсестры, такие как медсестры по вопросам жизнеспособности тканей или районные медсестры, службы инвалидных колясок, социальные службы и другие медицинские специальности, такие как диабетология, психиатрия, уход за пожилыми людьми, неврология или восстановительная медицина.
- Чтобы предложить поддержку от других ампутантов, если это уместно, как на местном уровне, так и через национальные организации, такие как Ассоциация без конечностей в Великобритании и Коалиция ампутантов в Америке или онлайн сети поддержки.
- Чтобы начать планирование выписки - будет ли пациент в состоянии вернуться домой или ему потребуется переселение или приспособления, пакет ухода или перевод в дом престарелых или сестринский дом.
- Чтобы запланировать до- и послеоперационное вмешательство физиотерапии путем постановки реалистичных целей с пациентом.
Информацию можно получить из многих источников, а также из медицинских и сестринских записей, у пациентов, лиц, ухаживающих за ними, и у тех, кто был вовлечен в уход за пациентом до поступления. Оценка - это никогда не одноразовое действие, а постоянный процесс. См. Клинические руководства по до- и послеоперационному ведению физиотерапии взрослых с ампутацией нижней конечности[4].
Следующее может быть примером элементов оценки:
Субъективная оценка
Анамнез
- Диабет и его осложнения: особенно те, которые могут влиять на функциональные способности пациента и потенциал использования протезов, такие как нейропатия (верхние и нижние конечности), ретинопатия, плохой контроль гликемии и состояние контралатеральной конечности
- Кардиологический анамнез/толерантность к физическим нагрузкам
- Функция почек/диализ, который может вызывать колебания объема культи
- Функция дыхательной системы/толерантность к физическим нагрузкам/одышка при физической нагрузке
- Перенесенный инсульт и его остаточные эффекты
- Предыдущие травмы и связанные с ними операции
- Артрит и связанное с ним ограничение движения, боль или слабость
- Предыдущие операции на суставах
- Предыдущие сосудистые исследования, такие как допплерография, ангиография, КТ или МРТ, например, видео МРТ, показывающее окклюзию и коллатеральное кровообращение
- Предыдущие сосудистые вмешательства, такие как ангиопластика, тромболизис, восстановление аневризмы и шунтирование
- Аллергии: могут повлиять на лечение (особенно повязки), терапию и используемые материалы для протезирования

Медикаменты
В частности:
- Контроль диабета
- Статины
- Антигипертензивные препараты
- Антиагреганты
- Обезболивающие, тип и продолжительность
- Лечение вазоактивными препаратами, такими как нафтидрофурил оксалат – рекомендовано NICE для лечения боли в ногах, вызванной физической нагрузкой (перемежающаяся хромота) у пациентов с заболеваниями артерий конечностей.
Текущий анамнез
- Дата ампутации или планируемая дата ампутации[3]
- Предоперационная подготовка: уровень и сторона планируемой ампутации
- Причина ампутации: Периферическая артериальная болезнь, травма, опухоль, врожденная деформация
- Связанные медицинские проблемы: язвы, переломы, повреждения мягких тканей
- История ухудшения состояния конечности: острое или хроническое
- Состояние кожи, перфузия, чувствительность, боль в покое
- Состояние интактных конечностей или контралатеральная ампутация и функция протезов, уровень мобильности, способность ходить и надевать/снимать протез[3]
- Текущие функциональные способности: самообслуживание, мобильность (использование средств, расстояние, причины ограничений), повседневная активность
- История курения
- Боль
- Когнитивные способности
- История хромоты
- Способности зрения и слуха
- Вес пациента
- Ожидания пациента от планируемой операции: для некоторых это может быть плановая ампутация после длительной инвалидности или периода лечения, для других это может быть острая ситуация, требующая неотложной ампутации. Ожидания пациентов могут быть хорошо информированы и реалистичны, но не всегда. Иногда они могут быть чрезмерно оптимистичны относительно легкости и быстроты реабилитации с использованием протеза, отсутствия дискомфорта, уровня будущей мобильности, но в то же время они могут быть чрезмерно пессимистичными, и реальность требует четкого планирования и постановки целей.
- Психологическое и эмоциональное состояние: Во время реабилитации, советы и поддержка, предоставляемые командой, семьей и другими ампутированными, могут быть очень полезны и означать, что им может не потребоваться специализированное консультирование, но некоторым пациентам может потребоваться дополнительная поддержка. Реакция каждого пациента на их ампутацию будет уникальной. Их стратегии преодоления или реакции могут изменяться на протяжении всего периода их реабилитации и даже после нее, и как терапевты, мы должны быть в курсе возможных причин для беспокойства, таких как отрицание, замыкание в себе, подавление, регрессия, проекция и смещение[5]. Если необходимо, требуется своевременное направление к соответствующим специалистам.
Предшествующая функциональная мобильность
- Мобильность в постели, пересаживания, вставание сидя[3]
- Использование вспомогательных устройств, таких как костыли или инвалидная коляска[3]
- Дистанция/выносливость при ходьбе или на инвалидной коляске[3]
- Факторы, ограничивающие мобильность[3]
- Преодоление факторов окружающей среды, таких как лестницы, пандусы, неровная местность, бордюры, толпы, препятствия и т. д.[3]
Социальный анамнез
- Члены семьи/зависимые: возраст, здоровье, возможность помощи/ухода/поддержки пациента или является ли пациент ухаживающим?
- Жилищные условия: Тип недвижимости, владение, доступ внутри и снаружи, предыдущие адаптации, планировка, расположение ванной и спальни
- Занятость: Тип работы, требуемая мобильность, доступность для инвалидной коляски, поездки туда и обратно, давление на возвращение, необходимые адаптации, необходимая переподготовка
- Увлечения и интересы: Сидячий образ жизни, социальные и более активные, включая спорт
- Вождение: механика или автоматика, тип транспортного средства
- Текущая поддержка социальных служб/поддержка от семьи и друзей
- Существующее использование инвалидной коляски, продолжительность, с какой целью
Объективная оценка
Физическая оценка
Физическая оценка может быть проведена до или после ампутации и должна быть адаптирована к конкретному пациенту.
- Оценка состояния груди и дыхательной системы (по мере необходимости)[3]
- Осмотр остаточных конечностей и других конечностей, зоны давления и наличие боли [3]
- Оценка раны[6]
- Закрытие раны
- Периферическая эритема - обычно через 72 часа эритема после операции не должна уменьшаться, увеличение может быть признаком инфекции
- Дренаж раны - отметить изменения качества или количества. Серозно-кровянистый дренаж является нормальным во время фазы заживления и будет уменьшаться со временем
- Влажность области вокруг раны: влажная среда (например, бинты) может предрасполагать рану к инфекциям, тогда как слишком сухая рана может ограничивать заживление.
- Наличие рубцовой ткани/кожных трансплантатов
- Состояние противоположной конечности/стопы
- Сосудистое обследование (если ампутация из-за сосудистой патологии, этот экзамен должен проводиться на каждом визите) [6]
- Наличие и качество дистальных пульсов
- Цвет
- Температура кожи
- Целостность суставов и диапазон движения, наличие контрактур, особенно сгибателей тазобедренного и коленного суставов
- Мышечная сила и диапазон движений верхних и нижних конечностей, а также туловища – особенно стабильность ядра
- Функция руки – будут ли они в состоянии надеть и снять протез, использовать ручную инвалидную коляску
- Неврологический [6]
- Периферический
- Защитное ощущение с использованием 10-гм монофиламента Семмеса-Вайнштейна (это представляет порог давления для защиты кожи от язв)
- Тест с 128 Гц камертоном для периферической нейропатии
- Тест ощущений колющих предметов
- Рефлексы голеностопного сустава
- Тест Тинеля на остаточной конечности, если подозревается неврома
- Когнитивные
- Периферический
- Деятельность повседневной жизни [6]
- Функциональная мобильность
- Баланс в сидении и стоянии
- Мобильность в кровати
- Способность к переходу и передвижению
- Толерантность стояния
- Походка - оценка способности пациента использовать вспомогательные устройства и их способность подниматься по лестнице
Послеоперационная оценка также должна включать:[7]
- Информация о качестве остаточной конечности (культи), так как это будет влиять на потенциал протезной реабилитации пациента.
- Состояние раны, отек, длина культи, край кости (выдающийся или нет), перфузия кожи, ощущение, нежность, форма культи, избыточная ткань, подвижность рубца и боль должны быть учтены.
Международная классификация функционирования
Функциональные нарушения влияют на многие стороны жизни, включая, но не ограничиваясь: деятельность повседневной жизни, мобильность, функции и структуру тела. Введение Международной классификации функционирования, инвалидности и здоровья (МКФ) Всемирной Ассамблеей здравоохранения в мае 2001 года предоставляет глобально признанную структуру и систему классификации для описания, оценки и сравнения функционирования и инвалидности. Статья Изображение ампутации нижних конечностей: подход с использованием МКФ показывает, как МКФ может руководить многопрофильным подходом при реабилитации лица с ампутацией конечности.[8]
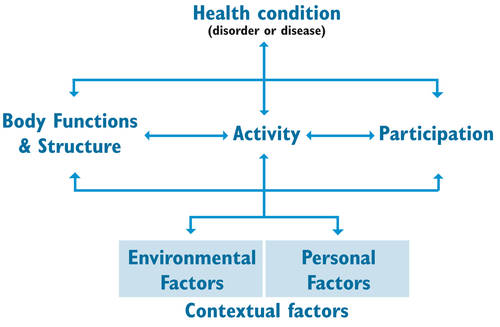
В рамках Всемирной организации здравоохранения ICF включили специальный "элемент ампутанта"
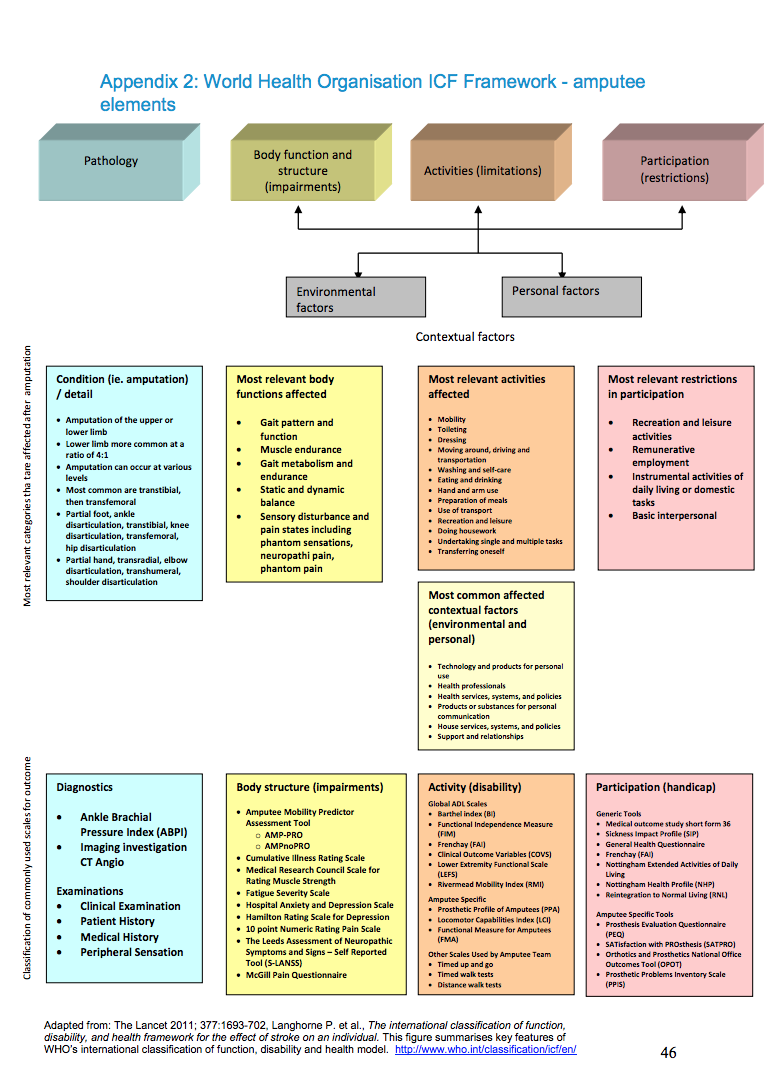
Оценочные меры
Для оценки результата реабилитации после ампутации нижней конечности использование измерительных инструментов позволит количественно оценить эти результаты, классифицированные в рамках Международной классификации функционирования, инвалидности и здоровья (МКФ) по категории функции или структуры тела.
Важно применять индивидуальный подход (учитывая пациента и уровень ампутации) при выборе соответствующей валидированной оценочной меры, так как некоторые из них могут не предоставлять конкретной оценки или быть ценной для вашего пациента. Выбранная оценочная мера может быть дополнена другим оценочным инструментом. Используя оценочные меры в процессе реабилитации, терапевт может продемонстрировать ценность терапии пациенту, семье, опекунам и медицинской страховке.[9]
"Внедрение оценочных мер в повседневную практику позволяет клиницистам оценивать различные аспекты клинической помощи, такие как уровень уверенности в протезе, комфорт гнезда, функциональный уровень и качество жизни с протезом. Оценочные меры не только помогают клиницистам определить эффективность вмешательства, но и обнаруживают причину проблемы и в некоторых случаях подсказывают возможные решения и терапевтические вмешательства."[9]
Примеры оценочных мер:
- Шкала уверенности в балансе для конкретных видов деятельности- UK (ABC-UK); ABC -UK представляет собой самоотчетную меру качества жизни, связывающую уверенность в балансе с функциональными видами деятельности.
- Прогнозирование мобильности ампутантов (AmpPro/AmpNoPro): это инструмент, предназначенный для оценки факторов способности ампутанта нижней конечности к передвижению и измерения функций после реабилитации. Он был разработан для обеспечения более объективного подхода к оценке ампутантов по различным "K- классификациям". Тест можно проводить как с протезом, так и без него. Форму и инструкции AmpPro можно просмотреть здесь AmpNoPro (в Приложении 2 для инструкций).
- Опросник оценки протезов, используемый для описания восприятия трудностей при выполнении функций и мобильности с протезом. PEQ - это самоотчетный опросник из 82 пунктов, разработанный для оценки протезных функций, мобильности, психосоциальных аспектов и благополучия
- Опросник индекса двигательных способностей: LCI - это самоотчетная мера исхода, являющаяся частью анкетного профиля ампутанта. LCI оценивает восприятие способности ампутанта нижней конечности выполнять 14 различных двигательных действий с помощью протеза.
- Шкала опыта ампутации и использования протеза Trinity (TAPES): создана для изучения психосоциальных вопросов, связанных с адаптацией к протезу, специфическими требованиями к ношению протеза и потенциальными источниками неадаптации.
- Шкала Бартела или индекс повседневной активности Бартела представляет собой ординальную шкалу, используемую для измерения выполнения повседневной деятельности (ADL). Каждый элемент выполнения оценивается по этой шкале с определенным количеством баллов, присваиваемым каждому уровню или ранжиру.
- Профиль протезирования ампутанта (PPA) измеряет функцию взрослых ампутантов нижних конечностей (пользователей протезов и непользователей) с точки зрения актуальных, доступных и облегчающих факторов, связанных с использованием протеза после выписки из больницы.
- Другие меры исхода; Тест "Встать и идти", тест L, тест ходьбы на 2 минуты, тест ходьбы на 6 минут.
Связанные ресурсы
- Читать подробный материал о Оценочных мерах для пациентов с ампутацией нижних конечностей
- Канди и др. (2006) провели литературный обзор Оценочных мер исхода протезирования нижних конечностей [10]
- Можно найти краткий обзор большинства оценочных мер в инструментальном наборе BACPAR для версий оценочных мер
- Оценочные меры, связанные с походкой ампутанта из AustPAR
- Клинические оценочные меры для реабилитации ампутантов – Обзор. Агравал В. Phys Med Rehabil Int. 2016; 3(2): 1080.
Оценка пригодности для протеза
Многие ампутанты подвергшиеся ампутации на уровне голени смогут использовать протез, даже если он будет только для переноса или помощи с балансом сидя, или даже по косметическим причинам, но конечность с ампутацией на уровне бедра очень отличается, поэтому требуется тщательная оценка, будет ли пациент иметь возможность получить пользу от протеза, особенно на этом уровне.
Различия между использованием протеза на уровне голени и на уровне бедра
| Протез на уровне голени | Протез на уровне бедра |
|---|---|
| Можно надеть сидя | Идеально надевать стоя, поэтому требуется баланс и часто использование обеих рук |
| Может помочь при вставании из положения сидя | Не помогает пациенту встать |
| Помогает поддерживать баланс сидя и при переносах | Может затруднить переносы |
| Меньшая затрата энергии на ходьбу по сравнению с уровнем бедра[11] | Большая затрата энергии на ходьбу по сравнению с уровнем голени |
| Меньший риск падения | Больший риск падения |
| Обычно комфортно сидеть | Склонен быть некомфортным, если сидеть в течение длительного периода из-за высокого уровня гнезда спереди |
| Можно использовать только в косметических целях |
Граничные критерии для использования протеза на уровне бедра, инициированные Южно-Темзским региональным BACPAR, и разработанные далее Роухэмптоном, могут быть полезны:
Наиболее важные параметры, которые следует учитывать при протезировании:
1. Хочет ли человек с ампутацией ходить?
2. Будет ли это возможно для человека с ампутацией ходить? например: Контрактура сгибания бедра на 15 градусов или более затрудняет установку протеза.
3. Где будет ходить человек с ампутацией?
4. Улучшит ли протезная реабилитация качество жизни человека с ампутацией?
После оценки команда примет решение о предоставлении или непредоставлении протеза на основе возможности успешного результата при учете различных параметров, таких как патология, уровень ампутации, длина и состояние культи, среды и индивидуальных пожеланий. [12]
Если пациенты не могут добиться следующего, они не подходят для протезной реабилитации:
- Самостоятельное перемещение с сиденья на кровать/кресло/унитаз и обратно с использованием стоящего поворотного переноса.
- Вставание из сидячего положения в инвалидной коляске в стоящее положение самостоятельно в параллельных брусьях.
- Самостоятельное поддержание равновесия в параллельных брусьях (пациенты могут нуждаться в умении стоять до 5 минут для снятия отпечатков).
- Не нарушение когнитивных способностей, т.е. способность следовать инструкциям, обрабатывать новую информацию и запоминать ее на длительный период. (При необходимости может быть организована оценка CAPE).
- С помощью раннего вспомогательного ходунка (например, PPAM или Femurette) передвижение в пределах параллельных брусьев. Пациент должен быть способен выполнить 6-10 длин, многократно, в течение сеанса лечения на регулярной основе в начале реабилитации.
Следующие области могут вызвать озабоченность и повлиять на протезную реабилитацию:
- Оценка силы мышц 4 (Оксфорд) во всех 4 конечностях
- Плохая ловкость рук, с невозможностью управления липучками, ремнями или механизмами фиксации колена
- Пациент не может самостоятельно мыться и одеваться
- Другие патологии, например, инсульт, Р.А., О.А., респираторные проблемы, плохое состояние сердечно-сосудистой системы
- Низкая мотивация
- Проблемы, связанные с социальным окружением и домашней обстановкой
Ресурсы
- Пример формуляра, используемого в одном из установлений МККК ПКР; 2014 06 21 KAB PT Assessment Form- GENERAL
- Пример формы NHS в приложении 2 Amputee_Rehabilitation_Guideline_for_Physios
- Методы оценки результатов для пациентов с ампутацией нижних конечностей
- Острый уход. Предоперационная физиотерапия. AustPAR. Австралийские физиотерапевты в реабилитации ампутантов.
- Проецирование ампутации нижних конечностей: подход с использованием МКФ. Gonçalves Junior E, Knabben RJ, Luz SC. Fisioterapia em Movimento. 2017 Mar;30(1):97-106.
Ссылки
- ↑ Ампутация нижней конечности: Работаем вместе. Отчет NCEPOD 2014
- ↑ Сосудистое общество Великобритании и Ирландии. Рамка повышения качества для основной хирургии ампутации 2010. Сосудистое общество Великобритании и Ирландии.
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 3.9 Острый уход. Предоперационная физиотерапия. AustPAR. Австралийские физиотерапевты в реабилитации ампутантов. Доступно здесь http://www.austpar.com/portals/acute_care/pre-op.php (Обращение 11 ноября 2017)
- ↑ Broomhead P, Dawes D, Hancock A, Unia P, Blundell A, Davies V. 2006. Клинические руководства по пред- и постоперационному управлению физиотерапией для взрослых с ампутацией нижних конечностей. Chartered Society of Physiotherapy, Лондон
- ↑ Barsby P, Ham R, Lumley C, Roberts C. 1995. Управление ампутантами – справочник. Kings college School of Medicine and Dentistry, Лондон
- ↑ 6.0 6.1 6.2 6.3 Murphy D, редактор. Основы ухода за ампутацией и протезированием. Demos Medical Publishing; 28 августа 2013.
- ↑ Roehampton stump score- Метод оценки качества культи для протезной реабилитации.' Представлено доктором Sooriakumaran на всемирном конгрессе ISPO в Хайдарабаде 2013 г.
- ↑ Gonçalves Junior E, Knabben RJ, Luz SC. Проецирование ампутации нижних конечностей: подход с использованием МКФ. Fisioterapia em Movimento. 2017 Mar;30(1):97-106. Доступно здесь: http://www.scielo.br/pdf/fm/v30n1/1980-5918-fm-30-01-00097.pdf (Обращение 18 ноября 2017)
- ↑ 9.0 9.1 Agrawal V. Клинические меры для оценки реабилитации ампутантов – Обзор. Phys Med Rehabil Int. 2016; 3(2): 1080. Доступно здесь: https://www.google.com/url?sa=t&rct=j&q=&esrc=s&source=web&cd=1&cad=rja&uact=8&ved=0ahUKEwiX_uan2MjXAhWrqVQKHYrCCJsQFggtMAA&url=http%3A%2F%2Faustinpublishinggroup.com%2Fphysical-medicine%2Fdownload.php%3Ffile%3Dfulltext%2Fpmr-v3-id1080.pdf&usg=AOvVaw1sxfIY8If0wQXMNWiSbDNU (Обращение 18 ноября 2017)
- ↑ http://www.oandp.org/jpo/library/2006_01S_013.asp
- ↑ Bowker HK, Michael JW (eds): Атлас протезирования конечностей: хирургические, протезные и восстановительные принципы. Rosemont, IL, Американская академия ортопедических хирургов, издание 2, 1992, переиздано 2002.
- ↑ Терапия для ампутантов, B. Engstrom
