Введение
У некоторых пациентов после умеренной и тяжелой черепно-мозговой травмы наблюдается глубокое и длительное нарушение сознания. Их потребности в реабилитации могут отличаться от других групп пациентов и обычно требуют лечения для улучшения состояния сознания наряду с другими формами лечения и терапии, используемыми в нейрореабилитации при черепно-мозговой травме. Профилактика медицинских и неврологических осложнений считается основным направлением для этой группы, и в настоящее время не существует фармакологического лечения, доказанного для ускорения или улучшения восстановления нарушений сознания.
Официального регистра пациентов с нарушениями сознания не существует в основном из-за сложности диагностических кодов и преходящей природы некоторых состояний сознания. Хотя у пациентов с нарушениями сознания демонстрируется повреждение в различных областях мозга, например, дефициты активации кортико-таламических сетей являются общими для этих пациентов.
Пациенты с нарушениями сознания могут лечиться в различных условиях: от острых стационарных учреждений до учреждений по уходу в сообществе или сестринского ухода. Учреждения и лечащая команда должны иметь опыт ухода за пациентами с нарушениями сознания и использовать мультидисциплинарный подход с участием семьи и родственников. Рекомендуется предоставление мультимодальной стимуляции, включая слуховую (нормальная речь), визуальную (фотографии), тактильно-кинестетическую (движение и прикосновения) и обонятельную (знакомые запахи, такие как духи, еда) наряду с сестринским уходом и терапией. Изменение состояния сознания возникает в результате умеренных и тяжелых черепно-мозговых травм, связано с изменениями в состоянии сознания, осознании или способности реагировать. Сознание требует одновременной бдительности и осознания, и соотношение между ними различно для различных типов нарушений сознания:
| Бдительность | Осознание | |
|---|---|---|
| Кома | - | - |
| Вегетативное состояние | + до ++ | - |
| Минимально сознательное состояние | + до ++ | + |
| Выход из минимально сознательного состояния | ++ | ++ |
Состояния бессознательности
К состояниям бессознательности относятся:
1. Кома
Человек в коме не пробуждается, не осознает себя и окружающую среду и не способен реагировать на любые стимулы. Это обусловлено обширным повреждением всех частей мозга. Человек с ЧМТ может выйти из комы или перейти в вегетативное состояние в различные моменты после травмы.
2. Вегетативное состояние
Человек в вегетативном состоянии демонстрирует основную бдительность с восстановлением некоторой степени цикла сон-бодрствование, но нет осознания. Личность не осознает окружающую среду, но может открывать глаза, издавать звуки, реагировать на рефлексы и/или двигаться. Без видимой причины могут наблюдаться некоторые выражения лица. Проявляемое поведение может включать: положения в ответ на боль, вокализацию, рефлекторные двигательные паттерны, испуг от визуальных стимулов. Человек может оставаться в вегетативном состоянии навсегда, но некоторые пациенты могут перейти в минимально сознательное состояние. Скорость перехода и степень выхода из комы или вегетативного состояния зависят от степени повреждения мозга. Около 50% людей с ЧМТ в вегетативном состоянии через месяц после травмы восстанавливают сознание, однако часто присутствуют различные степени остаточных физических и когнитивных дефицитов.
Люди в коме требуют комплексного ухода, и некоторые их потребности могут включать:
- Программа управления позой для предотвращения деформаций, контрактур и пролежней, включая управление мышечным тонусом посредством позиционирования, шинирования, мобилизации, сидения в альтернативных системах сидения
- Управление функцией мочевого пузыря и кишечника
- Уход за дыхательной системой, включая управление секрецией, например, отсасывание, управление трахеостомой
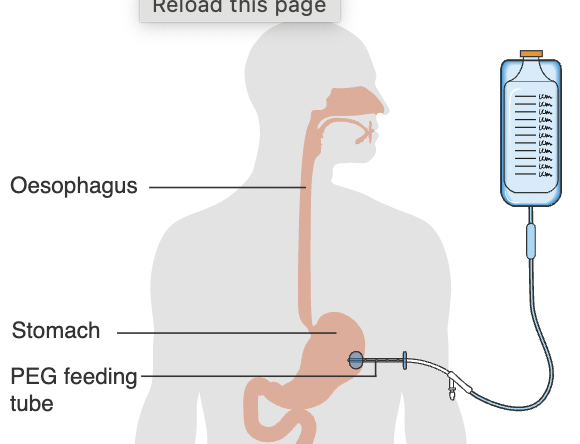
- Кормление через перкутанную эндоскопическую гастростомию (ПЭГ)
- Управление инфекциями, такими как инфекция мочевых путей, инфекция грудной клетки
- Управление или предотвращение медицинских и неврологических осложнений, таких как судороги.
Состояния сознания
Минимально сознательное состояние
Состояние, при котором сознание сильно изменено, но с некоторыми признаками самосознания или сознания окружающей среды. Сознание может колебаться по степени и стабильности, но является воспроизводимым. Были определены различные формы минимально сознательного состояния:
- Минимально сознательное состояние минус характеризуется отсутствием поведения, обусловленного лингвистическими способностями, например, зрительное преследование.
- Минимально сознательное состояние плюс характеризуется поведением, обусловленным лингвистическими способностями, таким как выполнение команд, вербализация.
- Выход из минимально сознательного состояния к функциональному использованию объектов и функциональной коммуникации. [1]
Специфические для минимально сознательного состояния поведения включают: локализацию болевых стимулов, нерефлексивные движения, фиксацию и преследование зрительных стимулов, внятную вербализацию, непоследовательное выполнение команд, ненадежные ответы "да/нет" и некоторую непоследовательную манипуляцию объектами. Минимально сознательное состояние иногда является временным состоянием между комой или вегетативным состоянием и полной осознанностью.
При выходе из минимально сознательного состояния люди испытывают замешательство, которое проявляется в виде дезориентации, нарушений внимания и памяти, беспокойства, колеблющейся восприимчивости, сонливости, возможных галлюцинаций. Как правило, чем короче состояние замешательства, тем лучше восстановление. [2]
Различные состояния сознания также включают:
1. Синдром запертого человека

Синдром запертого человека обычно является результатом патологии ствола мозга, которая нарушает добровольный контроль движений, не отменяя ни бодрствования, ни осознания (Руководство RCP 2013). Пациенты, находящиеся в "запертом" состоянии, глубоко парализованы, но осознают. Они могут использовать различные формы коммуникации, такие как простые выражения лица, движения глаз или век, компьютеризированные системы отслеживания взгляда после того, как их клинический статус установлен. Однако диагноз может быть затянут, что становится очень раздражающим для пациента. С медицинским прогрессом человек, живущий с синдромом запертого человека, имеет значительную продолжительность жизни и способен контролировать свою окружающую среду, а также использовать технологии для обработки текста, синтеза речи и использования интернета.
Личный опыт синдрома запертого человека был описан журналистом Жан-Домиником Боби в его книге "Скафандр и бабочка", которая также была успешно экранизирована.
2. Смерть ствола мозга
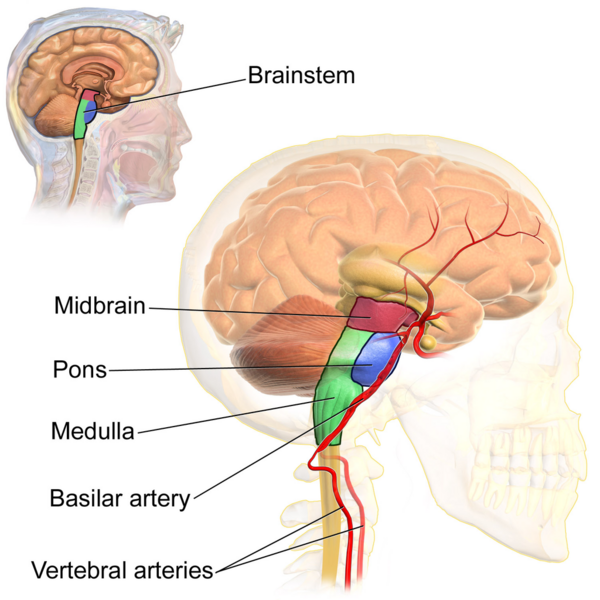
Смерть ствола мозга определяется, когда в мозге и стволе мозга нет измеримой активности. Во время строгой процедуры тестирования следующие находки подтвердят смерть мозга: кома, отсутствие стволовых рефлексов мозга, апноэ. У человека, объявленного мертвым по мозгу, удаление аппаратов для дыхания приведет к прекращению дыхания и в конечном итоге к остановке сердца. Смерть мозга считается необратимой и может быть объявлена 2 старшими врачами, проводящими тест дважды. Только если все тесты оба раза дают отрицательный результат, смерть мозга может быть засвидетельствована. Процесс сопровождается определенными шагами, которые позволяют взаимодействие с родственниками и дальнейшие шаги по удалению механической вентиляции или вовлечению команд по пересадке органов, чётко описанные в национальных клинических руководствах.
Оценка сознания
Оценка сознания играет важную роль в реабилитации людей с нарушениями сознания после черепно-мозговой травмы. Согласно Schnakers et al [3], примерно у 40% людей, с диагностированным постоянным вегетативным состоянием, было обнаружено некоторое сознание, и 10% пациентов с минимально сознательным состоянием на самом деле вышли из него. Ошибочный диагноз связан с:
- Недостатком знаний и понимания отличительных черт вегетативного состояния и минимально сознательного состояния
- Опираться на неврологическую постельную оценку и недооценку важности нейроповеденческих показателей
- Отсутствием последовательной оценки с течением времени
- Сопутствующие сложные нарушения, которые маскируют определенное поведение, такие как нарушения зрения или слуха
- Фармакологические препараты, подавляющие сознание, такие как успокаивающие лекарства.
Ошибочный диагноз имеет широкие последствия для долгосрочного восстановления, поскольку может ограничить доступ к нейрореабилитации и ограничить доступ к разработке стратегий коммуникации, доступу к лечению и влияет на отказ от ухода.
Золотым стандартом для оценки сознания являются поведенческие тесты. Пациенты с вегетативным состоянием могут получить выгоду от функциональной нейровизуализационной диагностики, основанной на ответах "да" / "нет" с использованием различных паттернов активации центров мозга. [4] Следует отметить, что в обоих случаях отмечены отрицательные результаты, что означает, что некоторые пациенты были диагностированы с минимально сознательным состоянием, но на самом деле не проявляли сознания.
Шкала восстановления комы - Пересмотренная
Шкала восстановления комы - Пересмотренная является инструментом для различения вегетативного состояния и минимально сознательного состояния. Разработана Giacino et al [5] для оценки пациентов, выходящих из минимально сознательного состояния. Доступна на многих языках, включая английский, китайский и французский. Содержит субшкалы, похожие на Шкалу комы Глазго, но с более детальной и подробной категоризацией. Баллы варьируются от 0 до 23, что позволяет уделять больше внимания деталям, однако это делает шкалу более сложной с необходимостью увеличения времени на оценку, что может быть недостатком в отделении интенсивной терапии.
Оценка сенсорных модальностей и техника реабилитации
Техника оценки сенсорных модальностей и реабилитации (SMART) была разработана в Королевской больнице для нейродизабилитации в Лондоне. Это инструмент, рекомендованный Национальными рекомендациями Королевского колледжа врачей и используемый для оценки и реабилитации людей с длительными нарушениями сознания вследствие тяжелой черепно-мозговой травмы.
Оценка и лечение SMART могут применяться аккредитованными терапевтами, врачами или медсестрами, прошедшими структурированное обучение, а также родственниками. Формат оценки систематизирован и включает десять сеансов наблюдения в течение 3-х недель, за которыми следует 8-недельное лечение.
Наблюдение за активностью, продемонстрированной без стимулов в течение 10 минут перед сеансом оценки, и восемь модальностей стимулов в паре тщательно организованных окружающих условий, включая сеансы терапии и досуговые мероприятия, такие как просмотр телевизора, стремятся установить наличие оставшегося осознания у людей с вегетативным состоянием или установить резидуальную связь, сенсомоторные реакции и потенциальную функцию пациента с минимально сознательным состоянием. Внимательное наблюдение за значимыми реакциями устанавливает степень осведомленности индивидуума. Существует несколько потенциальных уровней реакций на стимулы:
- Отсутствие реакции
- Реакции на уровне рефлекса (нецелесообразная, спонтанная реакция, которую пациент не может контролировать)
- Отстранение (поворачивание или оттягивание от стимула)
- Локализация (нахождение стимула и фокусировка на нем)
- Способность различать два разных стимула.
Постоянная реакция на 5 последовательных оценках на уровне 5 после любых типов стимулов указывает на минимально сознательное состояние или высший уровень функции. Если минимально сознательное состояние подтверждено, человек, оцениваемый с помощью SMART, может пройти реабилитацию SMART, улучшая эффективность коммуникации и воспроизводимость реакций.
Уэссекская матрица травм головы
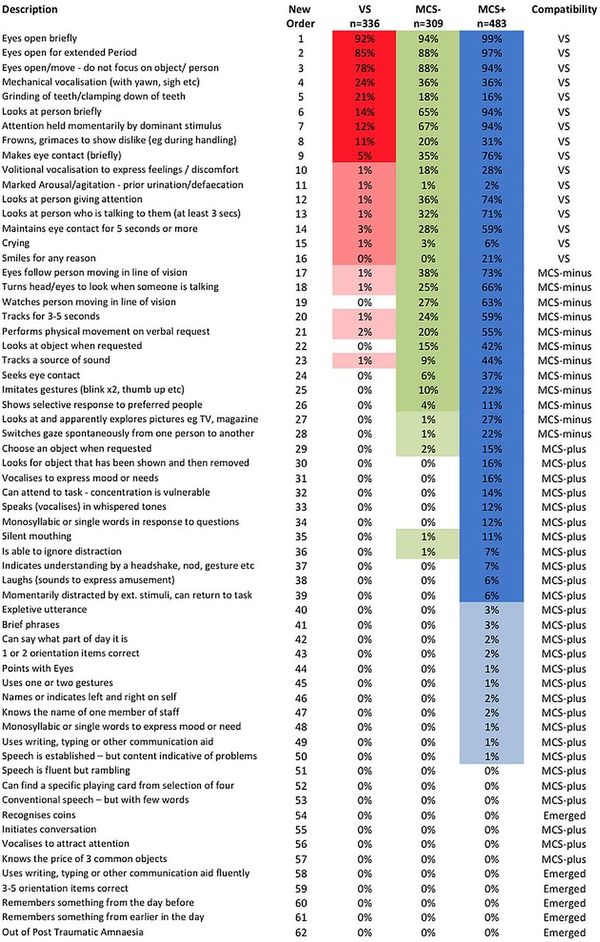
Уэссекская матрица травм головы (WHIM) представляет собой наблюдательную оценку, разработанную Шиелем и коллегами для наблюдения за пациентами, выходящими из комы через посттравматическую амнезию, мониторинга слабых минимально сознательных реакций и отражения их функционирования в повседневной жизни. Поначалу были зарегистрированы 145 видов поведения, записанных в результате базовых ответов в ходе длительных исследований больших групп, которые были систематизированы в 6 субшкал и состоят из 62 элементов. Субшкалы следующие:
- Коммуникация
- Внимание
- Социальное поведение
- Концентрация
- Визуальная осведомленность
- Когниция
Элементы систематизированы в иерархическом порядке статистически наблюдаемых видов поведения. Оценка по Уэссекской матрице травм головы представляет собой ранг самого продвинутого наблюдаемого элемента. Уэссекская матрица травм головы продемонстрировала хорошую и отличную надежность и превосходство по сравнению с Шкалой комы Глазго и GLS в фиксации слабых изменений между вегетативным состоянием и минимально сознательным состоянием с особенной чуствительностью к изменениям у пациентов в минимально сознательном состоянии. Паттерн восстановления, предложенный Уэссекской матрицей травм головы, недостаточно точен, и требуются дополнительные исследования для уточнения последовательности восстановления.
Шкала комы Глазго
Шкала комы Глазго (GCS) — это бальная шкала, используемая для оценки уровня сознания и неврологического функционирования пациента после черепно-мозговой травмы. Оценка основана на лучшем ответе глаз (1 - 4 балла), лучшем двигательном ответе (1 - 6 баллов) и лучшем вербальном ответе (1 - 5 баллов) с отрезной точкой для комы на уровне 8 баллов. Более подробную информацию см. в Руководстве Студента GCS.
Шкала нарушений сознания
Шкала нарушений сознания (DoCS-25) — это структурированный инструмент оценки, оценивающий мягкие изменения в нейроповеденческом функционировании во время восстановления сознания после черепно-мозговой травмы. 25 пунктов описывают поведение в ответ на слуховые, соматосенсорные, визуальные и обонятельные стимулы. Сырые баллы от 0 до 50 преобразуются в логиты и пересчитываются на шкалу от 0 до 100 баллов.
Реабилитация пациентов с нарушениями сознания
Уникальные компоненты реабилитации пациентов с нарушениями сознания включают:
1. Оценка уровня сознания и остаточной произвольной мобильности
2. Проведение лечения, повышающего уровень сознания
Интервенции должны устранять обратимые причины нарушения сознания. Эйпен и коллеги (2018) предлагают исследовать следующие области перед началом специализированного лечения нарушений сознания:
- Недостаточная мобилизация / недостаточная стимуляция
- Нарушенный сон-бодрствование цикл
- Фармакологическая седация
- Сопутствующие медицинские состояния, такие как инфекция, метаболические аномалии
- Нейроэндокринные аномалии
- Внутричерепные аномалии
- Судороги
Другая группа интервенций включает лечение, прямо модулирующее и повышающее осознание. Это лечение включает общую нейрореабилитацию с мультидисциплинарными интервенциями, такими как сенсорная стимуляция, мобилизация, как обращение, киклинг FES, управление позой с изменением позиций, сидение вне кровати, вертикализация с помощью наклонного стола или поддержки веса тела, межличностное взаимодействие, особенно с родственниками).
Есть убедительные доказательства того, что вертикализация увеличивает активацию мозга [7], а также обогащает окружающую среду. [8]
- Использование фармакологических агентов. Некоторые обнадеживающие эффекты показаны при использовании нейростимуляторов, соединяющих катехоламиновые пути, таких как амантадин, леводопа, амфетамин и агонисты ГАМК, такие как золпидем;
- Энергетические модальности, включая глубокую стимуляцию мозга, транскраниальную магнитную стимуляцию, стимуляцию блуждающего нерва, низкоинтенсивный фокусированный ультразвук;
- Биологическая терапия, такая как терапия стволовыми клетками.
Все эти интервенции направлены на активацию неповрежденных, но подавленных сетей, ответственных за сознание, и позволяют клиницистам верить, что в случае интактной сети и оптимальной стимуляции в некоторых случаях пациенты могут выйти из вегетативного состояния в состояние минимального сознания или выйти из состояния минимального сознания.
3. Обеспечение обеспечения медицинского лечения, поддержка и образование родственников, планирование долгосрочного размещения.
Необходимо учитывать программы нейрореабилитации в сравнении с паллиативным уходом в конце жизни. Вопрос качества жизни касается своевременной и точной диагностики вегетативного состояния или состояния минимального сознания и доступности специализированных реабилитационных и медицинских учреждений. Пациенты, размещенные в общих учреждениях, демонстрируют более высокую частоту осложнений и хуже выздоравливают. Необходимо признать, что медицинская стабильность является необходимым условием для полного доступа к нейротерапевтическому лечению, поэтому размещение должно быть выполнено своевременно, чтобы обеспечить полное использование предлагаемой нейрореабилитации.
Семьи пациентов с нарушениями сознания требуют особого внимания из-за их потребностей, связанных со сложностью решений, которые они должны принимать непосредственно после черепно-мозговой травмы их родственника. Им, возможно, придется принимать решения о прекращении лечения или донорстве органов. Родственники также часто сталкиваются с трудностями из-за опыта своего члена семьи в течение продолжительных нарушений сознания. Сложная природа сознания и сложные процедуры, сопровождающие уход и реабилитацию людей с нарушениями сознания, являются другими стрессовыми факторами. Например, человеку без медицинского образования может быть трудно понять, что человек, который может открывать глаза, издавать звуки или делать рефлексивные движения, все еще может быть без сознания. Поэтому поддержка и образование имеют решающее значение для позитивного участия родственников и друзей в мультидисциплинарной команде.
Семьи предоставляют бесценную информацию и продлевают "время наблюдения", часто находясь рядом с человеком с нарушениями сознания, когда медицинский персонал отсутствует, т.е. вечером. [1] Они также могут распознавать тонкие изменения и обеспечивать более мощные стимулы, чем медицинский персонал, повышая поведенческую реакцию человека с нарушениями сознания.
Необходимо уделить особое внимание обучению семей, которые хотят, чтобы их родственники были выписаны домой. Реабилитация пациентов с нарушениями сознания также имеет общие черты с реабилитацией пациентов с тяжелыми черепно-мозговыми травмами:
4. Управление функциями организма: целостность кожи, дыхание, питание, уход за мочевым пузырем и кишечником
5. Управление медицинскими и неврологическими осложнениями
которые обычно согласуются с общими осложнениями при черепно-мозговых травмах, но часто более тяжелыми
6. Управление нейромышечно-скелетными проблемами
Пациенты с нарушениями сознания часто проявляют: слабость, спастичность, контрактуры, гетеротопическую оссификацию, повреждение периферических нервов, поли невропатию критической болезни. Эта область интервенции оказывает огромное влияние на общую нейрореабилитацию, так как часто моторная реакция оценивается во время обследования сознания, что затем влияет на путь ухода. Здоровье опорно-двигательного аппарата позволяет более эффективно управлять болью, позиционированием и мобилизацией и определяет степень добровольного движения в будущем.
7. Установление связи, когда это уместно
8. Обеспечение оптимального уровня ухода
Чтобы предотвратить осложнения иммобилизации, такие как пролежни, или обеспечить лечение существующих медицинских проблем, таких как нейроинфекциия.
9. Управление болью
Пациенты в минимально сознательном состоянии способны ощущать боль и при наличии множества источников боли (например, изменения мышечного тонуса, инфекции, канюляция и т.д.) подходящими является обезболивающее лечение, однако необходимо учитывать седативный характер этих фармакологических агентов во время оценки сознания.
Клинические результаты при нарушениях сознания
Результаты можно измерять смертностью, восстановлением сознания или функциональным восстановлением, напрямую связанным с диагнозом и лучшим прогнозом у пациентов в минимально сознательном состоянии, чем в вегетативном состоянии. Пациенты с травматической черепно-мозговой травмой имеют лучшие прогнозы, чем те, у кого травма нетравматического характера. Время нарушений сознания также является прогностическим фактором: чем дольше пациенты остаются в вегетативном состоянии, тем хуже их шансы на восстановление сознания. Согласно данным Эйпена и др. [1] 52% пациентов, диагностированных с вегетативным состоянием на 1 месяц, могут восстановить сознание, 35% пациентов через 3 месяца, 16% через 6 месяцев и практически нет шансов, когда вегетативное состояние все еще диагностируется через 12 месяцев.
Функциональное восстановление также определяется временем нарушений сознания, и эта группа пациентов часто демонстрирует умеренные до тяжелые формы нарушения в разных пропорциях. Однако благодаря медицинской помощи и терапевтическим достижениям шансы на функциональное восстановление сегодня значительно выше, чем даже 20 лет назад, поэтому эта группа пациентов должна получать структурированную программу нейрореабилитации, чтобы увеличить их шансы на выздоровление, включая стационарную и амбулаторную реабилитацию. Нет прогностического инструмента с ясной надежностью при количественной оценке потенциального восстановления от нарушений сознания, однако некоторые техники становятся более полезными, такие как функциональная визуализация или когнитивное тестирование.
Этические вопросы
При уходе за пациентами с нарушениями сознания необходимо учитывать множество факторов:
- Диагностическая и прогностическая неопределенность, связанная с принятием решений о прекращении лечения
- Использование новых методов оценки и лечения
- Участие в исследованиях
- Ограничение/прекращение медицинского лечения пациентам в персистирующем вегетативном состоянии.
На данный момент существует этический и правовой консенсус, что для пациентов в хроническом вегетативном состоянии лечение может быть прекращено, однако нет согласия относительно действий по отношению к пациентам в минимально сознательном состоянии.
Ресурсы
Ссылки
- ↑ 1.0 1.1 1.2 Eapen BC, Cifu DX. Редактор. Реабилитация после травматического повреждения мозга. Elsevier, 2018
- ↑ Sherer M, Vaccaro M, Whyte J, Giacino J.T и Консорциум сознания. Факты о вегетативных и минимально сознательных состояниях после тяжелых повреждений мозга 2007. Консорциум сознания 2018 от Университета Вашингтона/MSKTC. Доступно по ссылке: https://www.brainline.org/article/facts-about-vegetative-and-minimally-conscious-states-after-severe-brain-injury (доступ 15 сентября 2019)
- ↑ Schnakers C, Vanhaudenhuyse A, Giacino J, Ventura M, Boly M, Steve Majerus S, et al. Точность диагностики вегетативного и минимально сознательного состояния: клинический консенсус против стандартизированной нейроповеденческой оценки. BMC Neurology. 2009; 9:35. https://doi.org/10.1186/1471-2377-9-35
- ↑ Monti MM, Vanhaudenhuyse A, Coleman MR, Boly M, Pickard JD, Tshibanda L, et al. Добровольная модуляция активности мозга при нарушениях сознания. New England Journal of Medicine. 2010; 362:579-589. DOI: 10.1056/NEJMoa0905370
- ↑ Giacino JT, Kalmar K, Whyte J. Пересмотренная шкала комы JFK: характеристики измерения и диагностическая полезность. Архивы физической медицины и реабилитации. 2004;85(12):2020-9.
- ↑ Turner-Stokes L, Bassett P, Rose H, Ashford S, Thu A. Последовательное измерение Вессекской матрицы травматического поражения головы в диагностике пациентов в вегетативном и минимально сознательном состояниях: анализ когорт. BMJ open. 2015 Apr 1;5(4):e006051.
- ↑ Krewer C, Luther M, Koenig E, Müller F. Терапия наклонного стола для пациентов с тяжелыми нарушениями сознания: рандомизированное контролируемое испытание. PLos One. 2015;10(12):e0143180. doi: 10.1371/journal.pone.0143180
- ↑ Abbasi M, Mohhamadi E, Sheaykh Rezayi A. Влияние регулярной программы посещений семьей как аффективной, слуховой и тактильной стимуляции на уровень сознания коматозных пациентов с травмой головы. Japan Journal of Nursing Science. 2009;6(1):21-26.
- ↑ Craig Hospital. Расстройство сознания и когнитивное восстановление после черепно-мозговой травмы уровней 1-5. Доступно по ссылке: https://youtu.be/ShrBojM0gTA[последний доступ 30/08/19]
- ↑ Craig Hospital. Расстройство сознания и когнитивное восстановление после черепно-мозговой травмы уровней 4-6. Доступно по ссылке: https://youtu.be/cFujZtHtzjw[последний доступ 30/08/19]
- ↑ Craig Hospital. Расстройство сознания и когнитивное восстановление после черепно-мозговой травмы уровней 7-10. Доступно по ссылке: https://youtu.be/tGbZVbcp81k[последний доступ 30/08/19]
