Травмы глаз
Травмы глаз в спорте являются распространенными и в большинстве случаев предотвратимы. Виды спорта с высоким риском травмы глаз включают бейсбол, хоккей, футбол, баскетбол, лакросс, ракеточные виды спорта, теннис, фехтование, гольф и водное поло. Перед началом занятий этими видами спорта следует проводить обследования для выявления уже существующих состояний глаз или семейной истории, которые могут предрасполагать спортсмена к травме глаз[1].
Наиболее распространенным механизмом травмы глаза является тупая травма; однако, существуют и другие типы, такие как излучение и проникающая травма. Воздействие объекта, меньшего по размеру, чем глаз, обычно вызывает больше внутренних травм глаза, в то время как объекты, более крупные чем глаз, как правило, приводят к орбитальным переломам. Проникающие травмы могут быть вызваны рыболовными крючками или сломанными очками, в то время как излучение обычно происходит во время катания на лыжах[1].
При осмотре пациента необходимо провести тщательное интервью, чтобы определить механизм травмы. Физический осмотр должен включать тестирование поля зрения, глазных мышц, размера и реакции зрачков, а также фундоскопическую оценку красного рефлекса[1]. Экзаменатор может оказать помощь при простых ссадинах и удалении инородных тел на месте, однако, должен направляться на дальнейшее обследование, если при обследовании обнаружены следующие признаки и симптомы.
- Внезапное снижение или потеря зрения
- Потеря поля зрения
- Боль при движении глаза
- Светобоязнь
- Двоение в глазах
- Выпячивание глаза
- Световые вспышки или плавающие точки
- Неправильная форма зрачка
- Ощущение инородного тела/введение инородного тела
- Красный и воспаленный глаз
- Гифема (кровь в передней камере)
- Ореолы вокруг источников света (отек роговицы)
- Лакерация края века или около медиального угла глаза
- Субконъюнктивальное кровоизлияние
- Сломанная контактная линза или разбитые очки
- Подозрение на перфорацию глазного яблока[1]
Возвращение к играм после травмы глаз требует внимательного рассмотрения. Спортсмену необходимо получить разрешение от врача-офтальмолога, полностью восстановить зрение и носить защитные очки[1].
Для предотвращения этих травм спортсмены, занимающиеся высокорисковыми видами спорта, должны рассмотреть возможность использования защитных очков во время игр. Очки должны быть адаптированы к каждому виду спорта, но всегда изготовлены из пластика высокой ударопрочности, который снижает ультрафиолетовое излучение и может быть как с диоптриями, так и без них[1].
Переломы лица
Частыми видами спорта, где происходят переломы лица, являются бейсбол, софтбол, футбол и верховая езда. Наиболее часто травмируемые кости включают носовые, орбитальные и кости черепа. Столкновение, падение или удар мячом обычно являются механизмами травмы при переломах лица[2].
Интервью с пациентом важно для оценки серьезности травмы на месте, включая исключение сотрясения мозга. После удара по голове игрок должен пройти скрининг на сотрясение, например, с помощью инструмента для оценки сотрясений в спорте 3 (SCAT), который оценивает признаки, симптомы, равновесие, и память, а также проводит неврологический и когнитивный скрининг. Он также дает рекомендации о том, когда спортсмен может вернуться к игре, в зависимости от тяжести его или её оценки[3].
Управление переломами лица зависит от их расположения и тяжести. На месте, если подозревается перелом, игрока следует транспортировать в ближайшую больницу. Особенно вызывают беспокойство переломы орбиты, которые могут повредить глаз, или носовые переломы, которые могут затруднить дыхание. Возвращение к игре будет зависеть от тяжести травмы, а также от других травм, полученных вместе с переломом. Время заживления переломов (обычно до 8 недель) должно учитываться, а также если игрок продолжает испытывать боль или другие симптомы[4].
Чтобы помочь предотвратить переломы лица, тренеры должны всегда следовать правилам игры, чтобы уменьшить ненужную жесткость. Защитные шлемы и очки должны носиться, когда это уместно. Тренерам также необходимо следить за начинающими игроками, так как их уровень навыков и знаний игры может привести к травмам как самим себе, так и другим игрокам. Наконец, тренеры должны обеспечить игрокам достаточный отдых, особенно когда в день проводятся несколько тренировок или игр[2].
Ссадины и порезы лица
Спорт является значительным фактором, способствующим порезам и ссадинам на лице, вызывая до 29% всех зарегистрированных травм лица [4]. Основной страх у любого спортсмена, получившего травму лица, заключается в повреждениях, которые могли бы повлиять на сознание, дыхание или зрение. Из-за серьезности этих типов травм, оценка всегда начинается с экстренного медицинского подхода "ABCDE": дыхательные пути, дыхание, циркуляция, нарушение функций, и контроль окружающей среды/экспонирование[4]. После того, как медицинский специалист исключит угрожающую жизни травму и/или сотрясение, он или она может наложить повязку на рану, чтобы спортсмен мог вернуться к соревнованиям.
Ссадины на лице являются неопасной, поверхностной травмой, затрагивающей эпидермальные и, возможно, поверхностные дермальные слои кожи. Большинство ссадин происходит из-за сдвигающих сил, вызванных скольжением атлета по шероховатой игровой поверхности, такой как трава или дерновой покров[5]. Спортсмены с ссадинами на лице могут легко вернуться к соревнованиям после того, как медицинский работник очистит рану мылом и водой и удалит все посторонние вещества из области. Если имеется слишком много посторонних веществ или если они находятся слишком глубоко в ране, чтобы быть удаленными безопасно, спортсмен должен быть доставлен к врачу для удаления [4]. Однако ссадины могут легко стать инфицированными, поэтому важно использовать асептическую повязку для защиты раны. Большинство ссадин заживает за несколько дней [5].
Порезы являются наиболее распространенными спортивными травмами лица [5]. Остро подточенные объекты — не единственная причина порезов. "Разрывные порезы" происходят, когда тупая травма мягкой ткани над костной областью вызывает разрыв кожи. Эти травмы обычно происходят на лбу, щеке, зубах или подбородке[5]. Порезы легко кровоточат, поэтому важно оказывать давление на рану, чтобы контролировать его. Как только кровотечение под контролем, медицинский специалист должен стерилизовать порез с помощью физиологического раствора, чтобы предотвратить инфекцию. Многие тренеры предпочитают закрывать рану швами, но если это незначительный порез, некоторые выбирают пластырь или другой тип клеевой повязки до окончания игры, после чего спортсмен может быть доставлен к врачу[4]. Многие исследования рекомендуют использовать клей для поверхностных порезов менее 4 см, в то время как швы используются для более глубоких и больших порезов. Одно рандомизированное контролируемое испытание показывает, что Dermabond (бренд тканевого клея) имеет лучший косметический результат, чем швы через 1 год после пластической операции лица, и не имеет повышенного риска расхождения раны или инфекции[6]. Как физические терапевты, лучше использовать клейкие средства в игровых ситуациях до тех пор, пока врач не оценит, нужны ли спортсмену швы.
Порезы век также вызывают большую обеспокоенность из-за возможности наличия инородных тел или проникающих травм в само глазное яблоко. Порезы век могут вызвать потерю зрения, так как роговица высыхает, когда веко не может закрываться должным образом[4]. Порезы к медиальной части века могут повредить слезные каналы, а порезы к верхнему веку могут повредить поднимающую мышцу века, что может привести к постоянному опущению века[4]. Порезы век во время соревнований обрабатываются немного иначе, чем другие порезы лица, из-за возможности высыхания глаза и причинения постоянных повреждений. Основная цель сразу после травмы века — нанести антибиотическую мазь или искусственные слезы на рану и прикрыть весь глаз влажной марлей, чтобы предотвратить слишком сильное высыхание роговицы; спортсмены с порезом века должны быть немедленно доставлены к врачу для хирургического восстановления [4].
Если порезы не обрабатываются правильно, может образоваться избыточная рубцовая ткань, что может изменить косметический вид лица [5]. Это может наносить серьезные психологические и психосоциальные повреждения спортсмену, особенно если он женщина. Некоторые порезы могут иметь значительные осложнения, если они затрагивают повреждение нерва, сосуда или железы [4]. Порез лицевого нерва может вызвать возможно постоянное опущение и асимметрию лица. Чем раньше диагностируется порез лицевого нерва, тем больше шансов у спортсмена на регенерацию нерва. Глубокие порезы на щеке обычно вовлекают проток околоушной железы, поэтому слюноотделение из пореза — распространенный симптом [4]. В заключение, многие подлежащие структуры могут быть повреждены при порезе лица. Задача спортивных тренеров и физиотерапевтов состоит в том, чтобы очистить и перевязать рану, а все сложные повреждения порезов немедленно должны быть переданы хирургу [4].
Согласно Ромео, Хоули, Ромео, Ромео и Хонсик (2007) [7], спортивные тренеры и/или физиотерапевты должны придерживаться следующих шагов в управлении травмами лица на месте:
- Оценка дыхательных путей спортсмена, дыхания и циркуляции в соответствии с обычными правилами экстренного реагирования
- Оценка наличия внутричерепной или цервикальной позвоночной травмы
- Осмотр всех частей лица на наличие кровотечения, отека, синяков и асимметрии
- Пальпация костных структур лица (лоб, скулы, челюсть и т. д.) на наличие боли, нестабильности и/или подвывиха
- Оценка функций черепных нервов
Ромео и др. [7] также предоставляют список критериев, при соблюдении которых спортсмен может вернуться к соревнованиям после пореза лица:
- Тренер/терапевт исключил наличие любых подлежащих травм, включая повреждения глаз, переломы, порезы нервов и повреждения шейного отдела позвоночника
- Кровотечение остановлено и достигнута гемостаз
- Зрение в норме
- Спортсмен решил вернуться к соревнованиям после получения информации о рисках
- Правила позволяют спортсмену вернуться в игру с открытой раной ИЛИ, если правила запрещают открытую рану, она временно закрыта и перевязана
Медицинским специалистам следует придерживаться этих правил, чтобы гарантировать, что спортсмены не ухудшат травму, если они решат вернуться в игру. Важно знать правила возвращения к соревнованиям с открытой раной для каждого конкретного спорта, который покрывает тренер или терапевт.
Дерматологические заболевания, поражающие лицо, голову и/или рот
Бактериальные инфекции
Импетиго
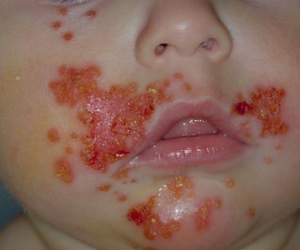
Импетиго — это поверхностная инфекция кожи, вызванная бактериями Staphylococcus aureus или Streptococcus pyogenes [9]. Это обычное явление у маленьких детей и является высоко заразным. Существует два типа импетиго: буллезное и небуллезное [9]. Буллезное импетиго характеризуется образованием булл, которые лопаются и оставляют на коже засохшую и коричневатую прозрачную желтую жидкость. Небуллезное импетиго более распространено и обычно проявляется красной кожей и пустулами, которые лопаются и оставляют на коже золотистую корку [9]. Люди с любым типом импетиго также могут иметь зудящую сыпь, кожные поражения и увеличенные лимфоузлы [10]. Если инфекция легкая, некоторые врачи могут рекомендовать простые гигиенические советы для очистки инфекции и предотвращения ее распространения [10]. Если инфекция более серьезная, необходимо применение медикаментов. Местное применение антибиотиков обычно достаточно для большинства людей с импетиго, но некоторые пациенты нуждаются в системных лекарственных средствах, если инфекция обширная [9]. Обычно врачи назначают бацитрацин или мупироцин на 7-10 дней, но люди с аллергией на пенициллин могут также принимать азитромицин или эритромицин в качестве второй линии лечения [9].
Фолликулит и карбункулез
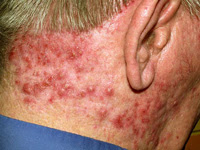
Фолликулит – это инфекция волосяных фолликулов, характеризующаяся эритемой, папулами и пустулами. Карбункулез – это более глубокая инфекция волосяных фолликулов с узлами, содержащими воспалительный дренаж [9]. Фолликулит обычно не проявляется симптомами, но у человека может быть немного боли, покраснения и зуда в области. Самыми распространенными зонами его появления являются области с большим количеством волосяных фолликулов, включая затылок, заднюю часть шеи, подмышки и область бороды у мужчин [9]. Карбункулы обычно более болезненны, так как узлы глубже и больше в фолликуле, и карбункулез обычно сопровождается лихорадкой и усталостью [9]. Фолликулит можно лечить местным антибиотиком (клиндамицином или эритромицином) и промыванием области теплой водой три раза в день. Карбункулы обычно требуют системного антибиотика, особенно если у человека есть системные симптомы [9]. Иногда более крупные карбункулы требуют вскрытия и дренажа, чтобы помочь быстрее устранить инфекцию. Если у пациента развивается MRSA, врач также назначает ванкомицин или доксициклин в дополнение к местному лечению [9].
Эктима
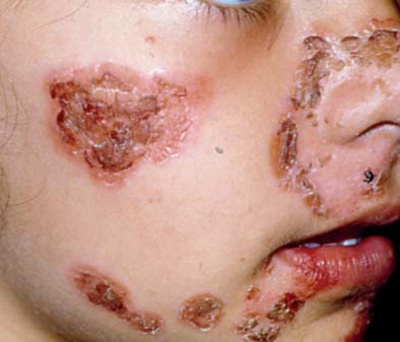
Эктима – это инфекция кожи, которая часто возникает из-за не пролеченной импетиго. Она характеризуется толстыми корковатыми язвами и, как правило, случается у бездомных людей или у солдат, служащих в жарких, влажных районах [9]. Обычно эктима начинается с небольших пузырьков и булл, которые превращаются в пробитые язвы с окружающей коркой, оставляющей шрамы после заживления [9].. Экхима лечится так же, как импетиго, как описано выше.
Целлюлит
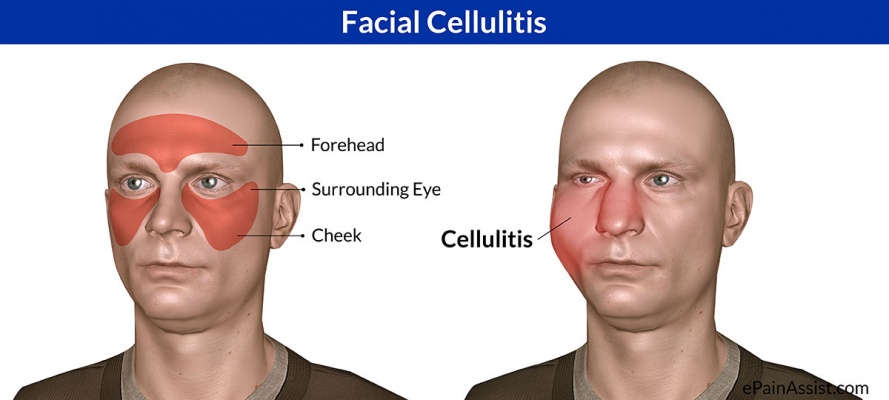
Целлюлит — это инфекция/воспаление эпидермальных и дермальных слоев кожи, которые могут распространяться глубже в подкожный слой. Люди с лимфедемой, диабетом, ожирением, венозным застоем, алкоголизмом или травмами более склонны к развитию целлюлита [9]. Целлюлит обычно характеризуется теплом, покраснением, болезненностью и отеком с плохо определенными границами. У человека также могут возникнуть системные симптомы, включая усталость, озноб, потливость и мышечные боли. Если кожа начинает образовывать волдыри или появляются красные полосы, а человек начинает чувствовать сонливость или вялость, это обычно указывает на распространение инфекции [10]. Врачи обычно выбирают пенициллин для лечения целлюлита, но если у человека аллергия, то он может принимать клиндамицин вместо этого. Пациент принимает лекарства четыре раза в день в течение 7-10 дней, а хорошая гигиена, теплые компрессы и поднятие инфицированной области могут помочь ускорить процесс заживления [9].
Некротизирующий фасциит
Некротизирующий фасциит — это инфекция фасции и подкожной ткани, которая в конечном итоге приведет к некрозу [9]. Это редкое кожное заболевание, но оно может быть довольно серьезным, если не лечить его. Обычно инфекция начинается с покраснения, тепла, болезненности и воспаления, которые быстро распространяются на окружающие области [9]. В течение 2-3 дней кожа становится темной, начинают образовываться пузыри, и область развивается некроз и гангрена. Если некротизирующий фасциит не лечить немедленно, у человека разовьется лихорадка, отказ органов, и в конечном итоге он может испытать шок и, возможно, смерть [9].
Некроз обычно требует срочной хирургической операции с возможной ампутацией, если не удается предотвратить распространение инфекции. Врач также назначит антибиотик — гентамицин или клиндамицин — который обязательно должен помочь очистить инфекцию [9]. Однако даже при лечении, уровень смертности для людей с некротизирующим фасциитом остается высоким.
Грибковые и дрожжевые инфекции
Дерматофитозы
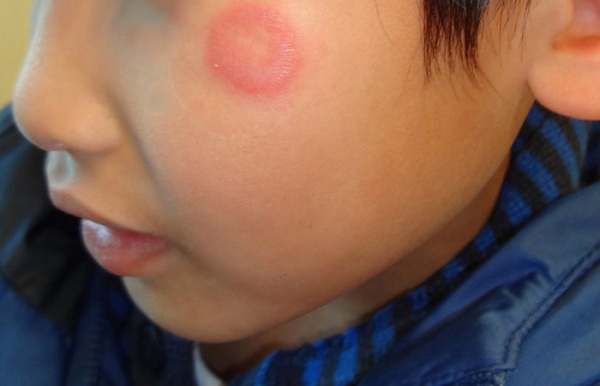
Дерматофитозы — это грибковая инфекция высококератинизированных тканей, таких как кожа, ногти и волосы [9]. Tinea capitis — это грибковая инфекция кожи головы, которая наиболее распространена у детей. У ребенка обычно наблюдается шелушащаяся кожа, выпадение волос и узелки на коже [9]. Tinea faciei — это грибковая инфекция лица, которая характеризуется шелушащейся бляшкой на коже лица. Большинство этих грибковых инфекций лечат местными средствами, такими как тербинафин, клотримазол, эконазол, которые наносят дважды в день в течение до восьми недель. Грибковые инфекции кожи головы часто лечат гризеофульвином или флуконазолом [9].
Tinea Versicolor
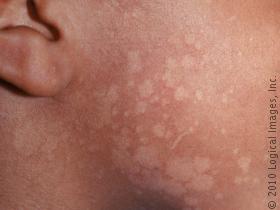
Tinea versicolor — это дрожжевая инфекция поверхностного слоя кожи. Эта инфекция обычно встречается у людей, живущих в жарком, влажном климате, и её частота увеличивается при приеме оральных контрацептивов, наследственности, использовании кортикостероидов, болезни Кушинга, недоедании и иммунодепрессии [9]
Человек с отрубевидным лишаем обычно имеет чешуйчатую кожу с четкими границами, а на коже могут быть либо гипо-, либо гиперпигментированные бляшки. Отрубевидный лишай обычно лечится шампунем сульфида, который наносится на кожу головы или другую пораженную область ежедневно в течение пяти дней, а затем один раз в месяц после этого [9]. Существуют также различные противогрибковые кремы, включая тербинафин, клотримазол или эконазол, которые могут помочь устранить инфекцию. Кремы необходимо наносить дважды в день в течение восьми недель, чтобы они подействовали [9].
Вирусные инфекции
Простой герпес
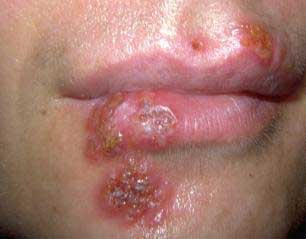
Вирус простого герпеса (HSV) — это рецидивирующий дерматит, который обычно вызывает образование болезненных пузырьков на покрасневшей коже. Вирус распространяется через прямой контакт, но он может перемещаться в отдаленные участки тела и оставаться в латентном состоянии до тех пор, пока не активируется стрессом, болезнью, травмой или солнечным светом [9]. Существует два типа HSV: Тип 1 — это орофациальное заболевание, а Тип 2 — генитальная инфекция. Первичная инфекция обычно возникает у детей и проявляется в виде покрасневших пузырьков и эрозий на слизистой оболочке, небе, языке и губах [9]. Герпес лабиализ — это реактивированная HSV-инфекция у взрослых, характеризующаяся лихорадочными пузырями и простудными язвами. Ацикловир является выбором лекарства для большинства врачей, но более новые препараты, такие как фамцикловир и валацикловир, также могут быть эффективны. В некоторых случаях при рецидивирующих инфекциях HSV требуется подавляющее лечение [9].
Герпес Зостер – “Опоясывающий лишай”
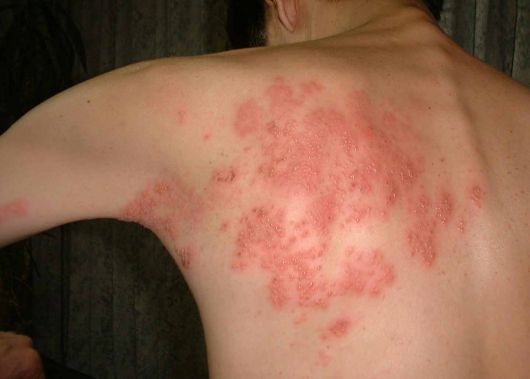
Опоясывающий лишай (shingles) — это дерматит, который сопровождается острыми болями и часто возникает у людей с иммунодепрессией [9]. Опоясывающий лишай обычно проявляется во взрослом возрасте из-за реактивации вируса ветряной оспы, который остается в латентной форме в сенсорных ганглиях с детства. Herpes zoster начинается с боли, парестезии и образования везикул в дерматомном распределении. У человека могут также наблюдаться системные симптомы вместе с инфекцией [9]. Если вирус поражает тройничный нерв (пятый черепной нерв), возможно вовлечение назоцилиарного нерва вместе с болью и сыпью на кончике и стороне носа. Большинство пациентов получают только лечение своих симптомов и хорошо на него реагируют, но отдых, болеутоляющие средства и компрессы могут помочь ускорить заживление, если предоставлены в течение 24–72 часов после начала симптомов [9].
Корь (Measles)
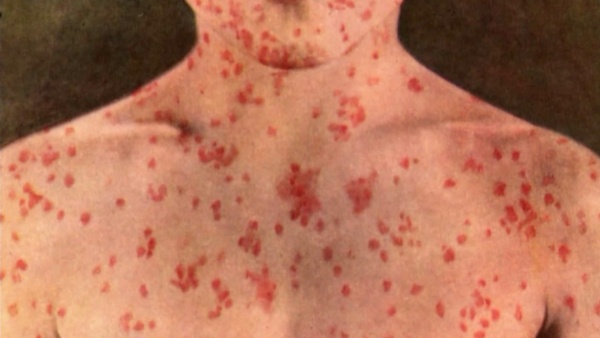
Корь — это вирусная инфекция, поражающая клетки горла и легких, которая чрезвычайно заразна при кашле и чихании [10]. Корь начинается как обычная простуда с лихорадкой, забавным носом и кашлем, но отличительным знаком является красновато-коричневая сыпь, которая появляется на лице и распространяется по всему телу. Через несколько дней появятся крошечные красные бугорки с светло-голубым центром на внутренней стороне щек [10]. Сыпь обычно длится неделю, но если корь не лечить должным образом, могут возникнуть инфекции уха, пневмония и энцефалит. Вакцина против кори/свинки/краснухи (MMR) устранила многие случаи кори в США. Не существует хорошего лечения кори, кроме как отдыхать, пить много жидкости и позволять организму восстанавливаться [10].
Другие дерматологические состояния
Рак кожи
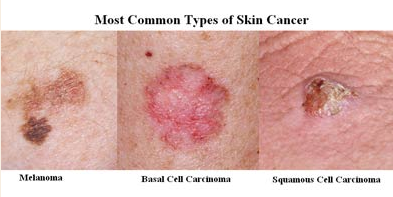
Рак кожи — это очень распространённое состояние, поражающее лицо из-за высокой подверженности солнечному свету. Существует четыре основных типа рака кожи: актинический кератоз, базальноклеточная карцинома, плоскоклеточная карцинома и меланома. Актинический кератоз является формой предрака, который обычно производит красные, шершавые пятна на коже лица или других участках, подверженных солнцу [10]. Он обычно развивается в базальноклеточную карциному у людей с историей рака кожи, если не был диагностирован на ранних стадиях. Актинический кератоз и плоскоклеточная карцинома выглядят очень похоже и часто диагностируются ошибочно [10]. Базальноклеточная карцинома является наиболее распространённым типом рака кожи и поражает самую глубокую слой клеток эпидермиса. Она растёт очень медленно и редко распространяется на другие части тела [10]. Большинство базальноклеточных карцином проявляются как восковидные розовые бугорки на поверхности кожи, но инфильтративная базальноклеточная карцинома может делать кожу прозрачной с кровеносными сосудами, очень близкими к поверхности кожи [10]. Плоскоклеточная карцинома более агрессивна и распространяется быстрее, чем базальноклеточная карцинома. Она производит шершавые, красные, чешуйчатые поражения, похожие на актинический кератоз [10]. Меланома является наименее распространённой, но самой опасной формой рака кожи. Она поражает меланоциты и вызывает нерегулярные родинки или поражения, которые следуют шаблону «ABCD»: Асимметричная форма, Нерегулярные границы, Цвет (неоднородный), Диаметр более 6 мм [10]. Лечение обычно включает химиотерапию и/или радиотерапию.
Волчанка
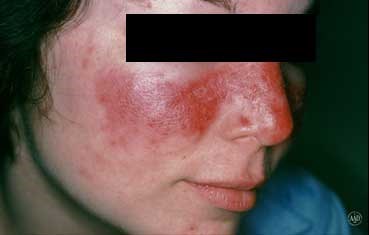
Волчанка - это аутоиммунное заболевание, которое вызывает появление безболезненной сыпи на голове и лице [10]. Существует два типа волчанки: системная красная волчанка (СКВ) и кожная красная волчанка (КВ). СКВ поражает различные органы в организме, включая почки, мозг, артерии и легкие; КВ поражает кожу [10]. Волчанка обычно проявляется как грипп, поэтому пациенты испытывают усталость, жар, головные боли, а также боль и слабость в суставах в сочетании с сыпью [10]. Существует множество различных способов, как волчанка может воздействовать на кожу. Дискоидная волчанка вызывает небольшую красную, чешуйчатую сыпь на ушах, носу и щеках, и она может оставить постоянное обесцвечивание кожи даже после того, как сыпь пройдет. Она также может вызвать потерю волос, если находится на коже головы [10]. Подострая кожная волчанка (ПКЛ) вызывает сыпь, похожую на чешуйчатые красные кольца на участках кожи, подверженных воздействию солнечного света. Острая кожная волчанка (ОКЛ) распознается по сыпи в виде «бабочки», которая выглядит как солнечный ожог и распространяется по носу и щекам [10]. Волчанка - это заболевание, которое часто наблюдается в физиотерапии из-за значительной боли и слабости в суставах.
Угри
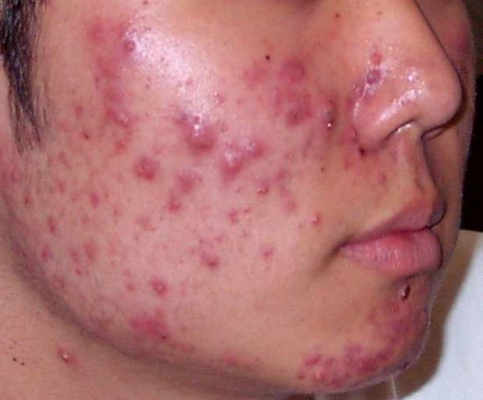
Самое распространенное заболевание кожи в Соединенных Штатах - это угри, которые затрагивают более 90% населения в какой-то момент жизни [10]. Угри возникают из-за того, что масло, бактерии и омертвевшая кожа забивают поры в коже и вызывают появление прыщей. У большинства людей угри развиваются в период полового созревания или беременности, когда организм претерпевает множество гормональных изменений, но определенные лекарства и плохой рацион также могут способствовать появлению угрей [10]
Акне чаще всего бывает на лице, но может появиться в любом месте на теле, где много сальных желез, например, на спине, груди, плечах и шее. С акне могут возникать четыре основных кожных поражения: папулы, пустулы, узлы и кистозные образования [10]. Папулы — это небольшие красные бугорки, возникающие из-за зараженного волосяного фолликула. Пустулы — это папулы, у которых на кончиках образуется гной. Узлы — это твердые узелки под кожей, которые вызывают боль, а кистозные образования — это инфекционные узелки под кожей, которые также болезненны и содержат гной [10]. Лучший способ лечить акне — это ежедневно мыть кожу мылом и водой, чтобы удалить грязь и масло. Если акне не отвечает на обычное мытье, существуют безрецептурные кремы и гели для акне, содержащие бензоилпероксид, серу или салициловую кислоту, которые помогут убить бактерии и высушить кожу. В случае тяжелого акне могут понадобиться пероральные антибиотики, которые убивают бактерии, вызывающие закупорку пор [10].
Гемангиома
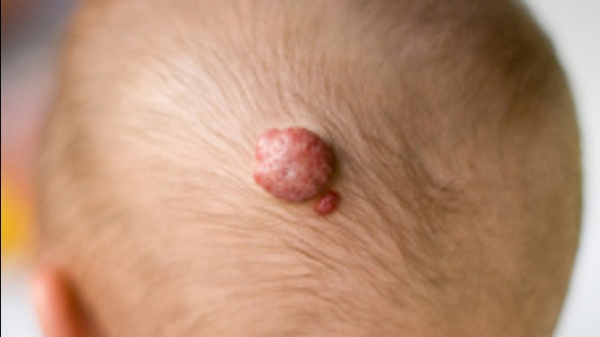
Гемангиомы — это доброкачественные росты, образующиеся из-за необычного скопления кровеносных сосудов. Большинство гемангиом формируется в утробе и протекает бессимптомно. Кожные гемангиомы обычно выглядят как небольшие царапины на лице, голове или шее у младенцев, которые со временем увеличиваются и выступают по мере роста ребенка [10]. Большинство гемангиом не вызывает симптомов, если только они не большие или не находятся в чувствительной области. Обычно они не требуют лечения, поскольку проходят самостоятельно, но если гемангиома вызывает поражение кожи или язву, то может потребоваться лазерное лечение, медикаментозная терапия или хирургическое удаление [10].
Псориаз
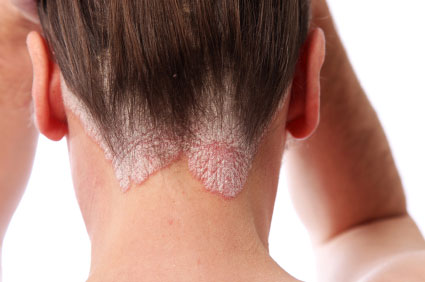
Это одно из самых распространенных кожных заболеваний у взрослых. Псориаз — это аутоиммунное расстройство, при котором мозг сообщает коже производить новые клетки кожи слишком быстро, из-за чего кожа становится красной и шелушащейся [10]. Существует пять основных видов псориаза: бляшечный псориаз, каплевидный псориаз, обратный псориаз, пустулезный псориаз и эритродермический псориаз [10]. Бляшечный псориаз — самый распространенный, характеризуется толстыми красными пятнами на коже. Псориаз волосистой части головы — это бляшечный псориаз, расположенный на коже головы или шее [10]. Каплевидный псориаз проявляется как маленькие, красные, каплевидные пятна на конечностях, туловище, лице и коже головы. Обратный псориаз — это форма заболевания, характеризующаяся красными, блестящими поражениями, которые затрагивают только кожные складки [10]. Пустулезный псориаз похож на другие виды псориаза, но вызывает образование белых пузырьков с гноем над красными шелушащимися участками. Эритродермический псориаз достаточно серьезен и вызывает тяжелую, похожую на ожог сыпь, покрывающую большинство тела [10]. Врачи, как правило, сначала назначают местное лечение, включая кортикостероиды, крем с витамином D и мазь с салициловой кислотой. Если это не работает, могут быть использованы более инвазивные методы, такие как инъекции, пероральное лечение или световая терапия [10].
Розацеа
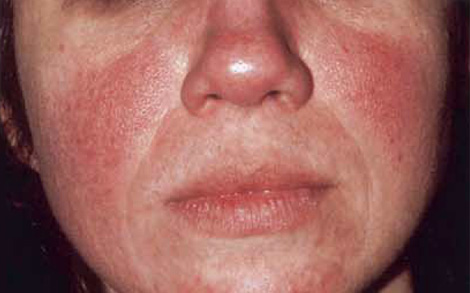
Розацеа — это распространенное кожное заболевание, причина и лечение которого неизвестны. Выделяют четыре подтипа, описанные ниже [10]:
- Подтип первый: покраснение лица, отек и видимые поврежденные кровеносные сосуды
- Подтип второй: напоминает акне; жирная кожа; обычно у людей среднего возраста
- Подтип третий: редко; кожа носа утолщается; неровная кожа подбородка, лба, носа и щек; обычно у мужчин
- Подтип четвертый: затрагивает глаза — покрасневшие, слезящиеся, зудящие, сухие
Лечения розацеа не существует, но люди могут контролировать свои симптомы, очищая кожу, избегая продуктов, которые могут вызвать раздражение, используя антибиотические кремы или гели и избегая триггеров, которые могут усугубить розацею [10].
Крапивница
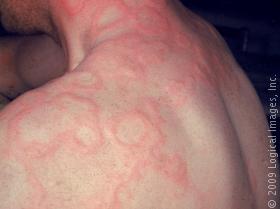
Крапивница — это приподнятые пятна на коже, вызванные аллергической реакцией на медикаменты или другой раздражитель. Обычно крапивница бывает опухшей, красной и болезненной при прикосновении [10]. Обычно она начинается в одном участке кожи, увеличивается в размерах и распространяется на другие части тела. Важнейшая часть лечения — это выяснение причины реакции и устранение ее. Лечение также включает приём антигистаминов, избегание раздражающих кожу веществ и, в тяжелых случаях, возможно, инъекции стероидов или адреналина [10].
Витилиго
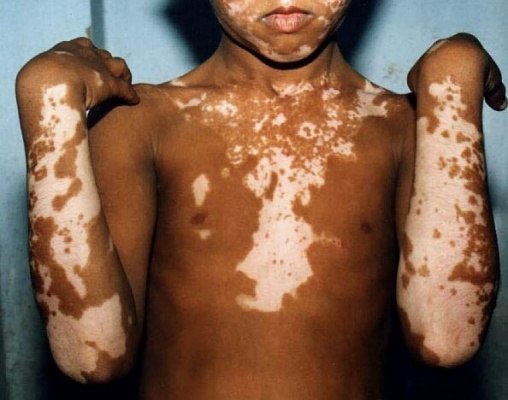
Витилиго — это состояние, при котором человек теряет пигмент в определенных областях кожи. Большинство людей теряют пигмент в небольших зонах или на одной стороне тела, но в некоторых случаях витилиго может охватывать более половины тела [10]. Обычно пораженные области — это участки кожи, подвергаемые интенсивному воздействию солнца, включая лицо, руки, ноги и кисти рук. Существует три различных паттерна депигментации [10]:
- Фокальный паттерн: в нескольких небольших, уединенных участках
- Сегментарный паттерн: только на одной стороне тела
- Генерализованный паттерн: на обеих сторонах тела в симметричном порядке
Витилиго безболезненно и не вызывает негативных последствий для здоровья, поэтому его лечение носит исключительно косметический характер. Однако результаты обычно требуют нескольких месяцев, поэтому восстановление пигмента кожи — это, как правило, длительный процесс [10]. Врачи могут репигментировать кожу, используя местные стероидные препараты, иммуномодуляторы или ультрафиолетовое излучение. В тяжелых случаях может потребоваться пересадка кожи [10].
Травмы губ, языка и зубов
Травмы губ, языка и зубов часто встречаются в спорте и не ограничиваются только контактными видами. Участие в спортивных соревнованиях является одной из ведущих причин зубной травмы, составляя от 13 до 39% всех случаев [27]. Сообщается, что травмы губ и ротовой полости, включая травмы языка, составляют почти 25% всех челюстно-лицевых травм, связанных со спортом [28]. Частота хотя бы одной орофациальной травмы за сезон среди школьников-спортсменов, включая зубную травму и порезы языка или губ, составила 25% в футболе, 50% в баскетболе и 75% в борьбе. Из участвовавших в исследовании спортсменов только 6% сообщили об использовании капы, и ни один из них не получил травм [29].
Как специалист спортивной медицины, нужно уметь правильно рекомендовать и подбирать спортивное оборудование, чтобы уменьшить риск травм, включая капы. Эффективность кап была хорошо обоснована в литературе по спортивной медицине, включая мета-анализ 2007 года. Авторы пришли к выводу, что капы приносят много пользы, включая: уменьшение деформации нижней челюсти, увеличение силы, необходимой для перелома зубов, уменьшение количества сломанных зубов при данной силе и смягчение ударных сил. В целом, риск орофациальной травмы был в 1,6 – 1,9 раза выше у тех, кто использовал капу в спорте [30].
После травмы губ, языка или зубов спортивный врач должен оценить общее состояние спортсмена, включая жизненные показатели, проходимость дыхательных путей и неврологические признаки по мере необходимости. Все орофациальные травмы должны быть немедленно оценены, так как многие из них считаются срочными и могут вызвать значительную заболеваемость и смертность, если их не лечить в течение нескольких часов. Переломы и авульсии зубов или альвеолярных гребней и значительные порезы губ или языка считаются неотложными, и спортсмен должен немедленно обратиться за лечением [31].
Порезы губ или языка следует закрыть марлей и обеспечить давление, а когда кровоток замедлится, рану следует осмотреть, очистить и определить, требуются ли швы для закрытия [32]. Язык может не требовать хирургического закрытия, если порез поверхностный и не расходится сильно при выдвижении языка [33]. Простые порезы можно закрыть стерильными повязками, тканевыми клеями или стеристрами [34]. С другой стороны, порезы языка с продолжающимся чрезмерным кровотечением должны быть направлены на хирургическое вмешательство [33]. После любой значительной внутриолтальной рваной раны использование пенициллина в качестве профилактики поддерживается текущими данными [34].
Перед оценкой травмы зуба начальный спортивный врач должен рассмотреть возможность оценки спортсмена на наличие сотрясения мозга и травмы головы или шеи [4]. Зубные травмы обычно происходят в результате прямого воздействия на зубы или от удара по нижней челюсти, приводящего к контакту зубов [32]. Если пострадавший зуб чувствителен к воздуху, это считается срочной ситуацией, требующей немедленного стоматологического лечения [4]. Цели лечения любой травмы зуба одинаковы [32], и первая цель является первостепенной для начальных спортивных врачей:
• Удержание зуба в зубной дуге
• Сохранение жизнеспособности зубной пульпы
• Предотвращение внутренней и внешней резорбции корня
• Восстановление поврежденного зуба в форму, функцию и эстетику
Тяжесть переломов коронки может быть описана на основе затронутых слоев, которые могут быть эмалью, дентином и пульпой. Переломы, затрагивающие только эмаль, не являются неотложной ситуацией и часто остаются незамеченными спортсменом. Возможно, спортсмен сообщит о сколотом зубе, который ощущается шершавым на языке [32]. Переломы, простирающиеся в дентин, будут болезненны при воздействии воздуха, холодных напитков или при контакте. Если это возможно, фрагмент зуба следует найти и поместить в молоко или сбалансированный солевой раствор, и спортсмен должен обратиться к стоматологу как можно скорее для получения наилучшего прогноза [32]. Переломы, простирающиеся в пульпу, — это наиболее тяжелый вид переломов коронки. Правильное лечение может быть трудно определить и выходит за рамки этой статьи. Однако если зуб причиняет боль и кровь просачивается из пульповой камеры, это стоматологическая чрезвычайная ситуация, и нужно немедленно обратиться за стоматологическим уходом [32].
Переломы, происходящие внутри корня, классифицируются по третям. Переломы, происходящие в апикальной трети, имеют лучший прогноз из всех корневых переломов и часто остаются незамеченными [32]. Переломы в средней трети имеют хороший прогноз для правильного заживления, но лечение следует провести как можно скорее. При осмотре поврежденный зуб будет выглядеть длиннее и частично поднятым из альвеолярной лунки, возможно кровотечение из десен. Прямая помощь должна включать осторожное ручное перемещение зуба на место, после чего спортсмену следует закусить марлю, чтобы оказать давление на зуб и удерживать его на месте. После стабилизации спортсмен должен немедленно обратиться за стоматологической помощью для определения необходимого лечения [32]. Переломы, происходящие в шейной трети, в области соединения корня и коронки, имеют худший прогноз для сохранения жизнеспособности зуба. Первоначальное управление такое же, как описано для переломов средней трети [32].
При полном авульситете зуба необходимо начинать лечение как можно быстрее после авульситета. Если зуб можно найти, его следует держать только за коронку и очистить физиологическим раствором или молоком. Затем зуб может быть помещен обратно в альвеолярную лунку, и спортсмен должен закусить, чтобы стабилизировать зуб, и немедленно обратиться за стоматологической помощью. Повторная имплантация зуба в течение 30 минут дает более 90% шанса на сохранение зуба, тогда как задержка более чем на 2 часа приводит к 5% шансу на выживание [4].
Травмы Височно-нижнечелюстного Сустава
Травмы височно-нижнечелюстного сустава (ВНЧС) не являются очень распространенными в спорте. Наиболее частыми спортивными мероприятиями, связанными с травмами ВНЧС, являются те, которые классифицируются как контактные или коллизионные виды спорта. Наиболее распространенные виды спорта включают футбол, регби, футбол (соккер), борьбу, карате, бокс и смешанные боевые искусства [35]. Травмы ВНЧС являются подкатегорией височно-нижнечелюстных дисфункций (ВНЧД). ВНЧД включает:
• Предаурикулярную боль
• Дисфункцию височно-нижнечелюстного сустава
• Боль в жевательных мышцах
• Ограничения или отклонения в объеме движений нижней челюсти
• Крепитацию во время жевания или функций нижней челюсти
• Комбинация вышеперечисленного [35]
Существует множество причин ВНЧД или травм ВНЧС. Наиболее распространенные из них — это прямые травмы нижней челюсти. Травмы нижней челюсти и лица защищаются ношением соответствующего головного убора, как в случае футбола, борьбы, хоккея и бейсбола. Однако такая защита часто оказывается недостаточной для защиты нижней челюсти [35]. Виды спорта, в которых не требуется специальный головной убор, но предполагаются столкновения или контакт, такие как футбол, регби и бокс. Прямые удары по нижней челюсти могут привести к вывихам, острой капсулиту, смещению диска ВНЧС, необычной подвижности связок или нарушениям ВНЧС [35].
Вывихи ВНЧС включают не самоограничивающееся смещение мыщелка за пределы его функционального положения в гленоидной ямке и заднем склоне суставного бугорка [36]. Наиболее распространенный вывих ВНЧС — передний к ушному бугорку, однако были сообщения о вывихах медиально, латерально, задне и внутричерепно [36]. Острая вывихи обычно изолированные события, и при правильном уходе обычно не имеют долгосрочных последствий.
Острая капсулит характеризуется острой воспалительной реакцией, вызванной прямой травмой нижней челюсти. Эта воспалительная реакция приводит к раздражению синовиальных тканей, выстилающих сустав, и увеличению объема синовиальной жидкости в суставной полости, что вызывает боль [37]. Эта травма приводит к немедленному развитию отека в и вокруг сустава, болезненной функции нижней челюсти и изменениям прикуса.
Прямая травма может вызвать смещение диска ВНЧС. Это смещение диска может привести к значительному уменьшению объема движений нижней челюсти и может быть болезненным в некоторых случаях. Сустав может быть заблокирован в закрытой или открытой позиции с ограниченной подвижностью в противоположных направлениях [37]. Когда происходит травма такого типа, спортсмены могут испытывать сильное беспокойство из-за неспособности контролировать движения своего рта, и очень важно контролировать ситуацию и эмоции спортсменов спокойно и своевременно.
Травмы ВНЧС также могут возникать из-за стресса. Травма часто является первопричиной повреждения, но симптомы повреждения усугубляются стрессом у спортсмена. Спортсмены испытывают разнообразные уровни стресса в своей карьере, такие как соревнование за игровое время, беспокойство за результаты, поддержание уровня допуска и стресс повседневной жизни [35].
Еще одна причина травм ВНЧС в спорте — это структурные аномалии. Структурные аномалии включают неправильный прикус, увеличенные мыщелки нижней челюсти, уменьшение суставной щели или отсутствие зубов (sailors). Эти структурные аномалии предрасполагают спортсменов к травмам ВНЧС, изменяя функции и механику нижней челюсти.
Оценка предполагаемых травм ВНЧС должна включать тщательную историю, осмотр позы, пальпацию, тестирование объем движений, тестирование мышц и направление на специальное тестирование. Во время сбора тщательной истории, спортсмена следует расспросить о недавней и прошлой стоматологической истории, так как стоматологические процедуры могут привести к развитию ВНЧД. Общие признаки и симптомы ВНЧД включают боль в челюсти, ушную боль, головные боли с возможным головокружением, боль в лице, уменьшение объема движений и крепитацию при движении нижней челюсти [35]. Спортивный медработник должен сознательно подходить к вопросам, касающимся его или ее профессиональной компетенции, и знать, когда необходимо направление.
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 Rodriguez JO, Lavina, AM. Профилактика и лечение распространенных глазных травм в спорте. Am Fam Physician 2003;67:1481-8.
- ↑ 2.0 2.1 MacIsaac ZM, Berhane H, Cray, Jr. J,fckLRNoel S. Zuckerbrau NS, Losee JE, Grunwaldt LJ. Несмертельные травмы черепа и лица в спорте: Характеристики, механизмы и демографические данные в детской популяции. Plast Reconstr Surg 2013;131:1339-47.
- ↑ SCAT3. Br J Sports Med 2013;47:259.
- ↑ 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 4.13 Reehal P. Травмы лица в спорте. Curr Sports Med Rep 2010;9:27-34.
- ↑ 5.0 5.1 5.2 5.3 5.4 Schenck, R. C. Атлетическая тренировка и спортивная медицина. Rosemont, IL: Американская академия ортопедических хирургов, 1999.
- ↑Toriumi DM, O'Grady K, Desai D, Bagal A. Использование октил-2-цианоакрилата для закрытия кожи в пластической хирургии лица. Plast Recon Surgery 1998;102:2209-2219.
- ↑ 7.0 7.1 Romeo SJ, Hawley CJ, Romeo MW, Romeo JP, Honsik KA. Управление травмами лица на месте. CSMR 2007;6:155-161.
- ↑ Небуллезное импетиго [Интернет]. 2015 [цит. 30 ноября 2015]. Доступно по адресу: http://www.impetigo-treatment.learnandenjoy.com/contagiosa-impetigo-pictures-photos-images.html
- ↑ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 9.11 9.12 9.13 9.14 9.15 9.16 9.17 9.18 9.19 9.20 9.21 9.22 9.23 9.24 9.25 9.26 9.27 9.28 9.29Cevasco NC, Tomecki KJ. Общие кожные инфекции. http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/dermatology/common-skin-infections/ (дата обращения: 18 ноя 2015).
- ↑ 10.00 10.01 10.02 10.03 10.04 10.05 10.06 10.07 10.08 10.09 10.10 10.11 10.12 10.13 10.14 10.15 10.16 10.17 10.18 10.19 10.20 10.21 10.22 10.23 10.24 10.25 10.26 10.27 10.28 10.29 10.30 10.31 10.32 10.33 10.34 10.35 10.36 10.37 Brind'Amour K. Узнайте больше о кожных заболеваниях. http://www.healthline.com/health/skin-disorders#1 (дата обращения: 18 ноя 2015).
- ↑
- Симптомы фолликулита [Интернет]. 2013 [30 ноября 2015]. Доступно на: http://cure-folliculitis.blogspot.com/
- ↑ Струпчатое импетиго на лице [Интернет]. 2014 [цитировано 1 декабря 2015]. Доступно на: http://www.scielo.br/scielo.php?pid=S0365-05962014000200293&script=sci_arttext&tlng=es
- ↑ Целлюлит лица [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно на: http://www.epainassist.com/face-mouth-throat/facial-cellulitis
- ↑ Дерматофитоз [Интернет]. 2013 [цитировано 1 декабря 2015]. Доступно на: http://www.cancernetwork.com/articles/dermatophytosis
- ↑ Отрубевидный лишай [Интернет]. 2010 [цитировано 1 декабря 2015]. Доступно на: http://www.skinsight.com/child/tineaVersicolor.htm
- ↑ Простой герпес [Интернет]. 2011 [цитировано 1 декабря 2015]. Доступно на: http://catstcmnotes.com/pages/Clinic/Protocols/Dermatology/Herpes%20Simplex.html
- ↑Опоясывающий лишай (Herpes Zoster) [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.pyroenergen.com/articles08/herpes-zoster-shingles.htm
- ↑ Человек с сыпью корю [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: http://ktla.com/2015/01/20/huntington-beach-high-school-students-warned-of-possible-measles-exposure/
- ↑ Рак кожи 101 [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: http://laradevganmd.com/blog/2015/9/14/skin-cancer-101-an-invited-article-by-julia-tzu-md
- ↑ «Бабочка» сыпь [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: https://www.aad.org/dermatology-a-to-z/diseases-and-treatments/i---l/lupus
- ↑ Акне [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.healthyimage.ca/medical-dermatology/common-dermatology-conditions/acne
- ↑ Что такое гемангиома [Интернет]. 2012 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.healthline.com/health/hemangioma#Overview1
- ↑ Картина псориаза кожи головы [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.medicinenet.com/psoriasis/article.htm
- ↑ Розацеа [Интернет]. 2015 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.rosacea.org/
- ↑ Крапивница (Hives) [Интернет]. 2012 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.skinsight.com/adult/urticariaHives.htm
- ↑ Витилиго [Интернет]. 2014 [цитировано 1 декабря 2015]. Доступно по ссылке: http://www.redefiningthefaceofbeauty.com/2012/12/skin-disorders-vitiligo-awareness.html
- ↑ Tuli T, Hächl O, Hohlrieder M, Grubwieser G, Gassner R. Дентолицевые травмы в спортивных авариях. Gen Dent 2002;50(suppl 3):274-9.
- ↑ Hill C, Burford K, Martin A, Thomas D. Годовой обзор лицевых спортивных травм, леченных в отделении неотложной помощи. Brit J Oral Mas Surg 1998;36(suppl 1):44-7.
- ↑ Kvittem B, Hardie N, Roettger M, Conry J. Частота одонтофасциальных травм в школьном спорте. J Public Health Dent 1998;58(suppl 4):288-293.
- ↑ Knapik J, Marshall S, Lee R, Darakjy S, Jones S, Jones B, et al. Защитные каппы в спорте: история, физические свойства и эффективность в предотвращении травм. Sports Med 2007;37(suppl 2):117-144.
- ↑ Howes D, Dowling P. Сортировка и начальная оценка лицевых неотложных ситуаций. Emerg Med Clin N Am 2000;18(suppl 3):371-8.
- ↑ 32.0 32.1 32.2 32.3 32.4 32.5 32.6 32.7 32.8 Ranalli D. Дентальные травмы в спорте. Curr Sports Med Rep 2005;4(suppl 1):12-17.
- ↑ 33.0 33.1 Armstrong B. Рваные раны ротовой полости. Emerg Med Clin N Am 2000;18(suppl 3):471.
- ↑ 34.0 34.1 Echlin P, McKeag D. Челюстно-лицевые травмы в спорте. Curr Sports Med Rep 2004;3(suppl 1):25-32.
- ↑ 35.0 35.1 35.2 35.3 35.4 35.5 Sailors, M. Оценка спортивных дисфункций височно-нижнечелюстного сустава. J of AT 1996;31(4):346-350.
- ↑ 36.0 36.1 Liddell, A, Perez, D. Дислокации височно-нижнечелюстного сустава. Oral Maxillofacial Surg Clin N AM 2015;27:125-136.
