Цель
"Комплексная гериатрическая оценка (КГО) — это многомерная междисциплинарная оценка для анализа медицинских, психологических, физических функций и социально-экономических проблем с целью выявления неустановленных и потенциально обратимых проблем и разработки координированного и интегрированного плана управления для лечения и долгосрочного ухода."[1]
Это итеративная, совместная и многомерная рамка и процесс оценки, используемый для оценки людей, живущих с фрайлити.[2] [3] Цель КГО — выявление потребностей и проблем пожилых людей.[4] КГО считается золотым стандартом для управления фрайлити.[5]
- У пожилых людей часто есть сложные, множественные и взаимозависимые проблемы (мультиморбидность), что делает их уход более сложным по сравнению с уходом за молодыми людьми или теми, у кого только одна медицинская проблема.[6]
- КГО считается лучшим способом оценки состояния здоровья и потребностей в уходе за пожилыми людьми.[7]
- Сила КГО заключается в том, что это многомерная комплексная оценка пожилого человека, учитывающая здоровье и благополучие.
КГО позволяет медицинским работникам:
- создавать список проблем и план для их решения
- этот план сосредоточен на улучшении качества жизни и способности человека справляться с ситуацией - особое внимание уделяется тому, что наиболее важно для пациента[8]
Отличительные черты КГО:
- акцент на качестве жизни, функциональном состоянии, прогнозе и результате
- имеет большую глубину и ширину, чем стандартная оценка
- включает многих членов междисциплинарной команды и использует любое количество стандартизированных инструментов для оценки аспектов функционирования пациента, нарушений и социальной поддержки[9][10]
- эти особенности помогают отличить КГО от стандартных моделей ухода
Области КГО
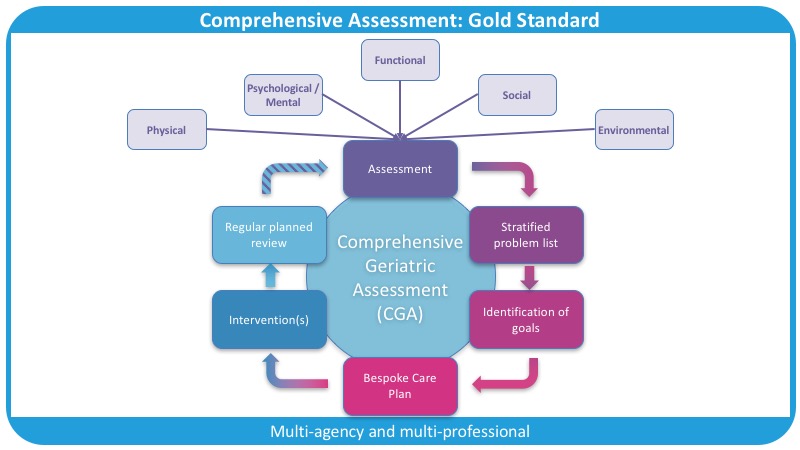
Существует пять областей, находящихся в центре КГО, и они формируют основу для оценки:
- Физическое здоровье и питание (например, ХОБЛ, остеоартрит, недержание мочи, нарушения слуха или зрения)[11]
- Психическое и эмоциональное здоровье (например, депрессия, познание, сосудистая деменция)
- Функциональные проблемы (например, неспособность самостоятельно принимать душ или убирать дом)
- Социальные проблемы (например, живет один, семья далеко)
- Экологические проблемы (например, лестница к спальне [риск падения], плохое освещение)
Путем обеспечения учета каждой области во время каждой оценки мы можем учитывать целостную личность и её специфические потребности. Преимущества, получаемые от выполнения КГО, реализуются только при покрытии всех областей.[8]
Из оценки и с использованием проверенных и надежных показателей результатов, мы можем составить и записать список проблем. Обращаясь к опыту мультидисциплинарной (MDT) или междисциплинарной (IDT) команды, выявленные проблемы могут быть решены.
Каждый член команды оценивает области, относящиеся к его практике:
- врач (обычно гериатр или терапевт) оценивает физическое и психическое здоровье
- фармацевт может провести обзор медикаментов
- медсестра оценяет различные аспекты личного ухода (например, гигиена и недержание)
- физиотерапевт может оценить баланс и подвижность
- эрготерапевт может оценить повседневные дела
- социальный работник оценивает социальные проблемы
- другие члены команды также могут быть включены, если выявлены специфические потребности (например, логопед, диетолог)[6]
Важно отметить, что член команды может быть вовлечен в оценку большего числа областей, чем указано выше. Однако ключ к командной работе в КГО заключается в том, чтобы учитывать, кто сделает наилучший вклад для достижения пациентом наилучших результатов в данный момент.[8]
Фрайлити
Фрайлити — это клиническое состояние, связанное с повышенным риском падений, событий, наносящих вред, институционализации, потребностей в уходе и инвалидизации/смерти.[12] Это отсутствие врожденного резерва.[8] Накопление дефицитов делает человека неспособным справиться с новыми воздействиями или изменениями в долгосрочных состояниях. КГО позволяет оценить этих людей комплексно, рассматривая биопсихосоциальную модель. Она нацелена на разработку стратегий, помогающих человеку справляться с выявленными проблемами.[8]
Больше информации о фрайлити и модели накопления дефицитов Роквуд можно найти здесь.
Роль физиотерапевта в КГА
Физиотерапевты могут участвовать в КГА различными способами, в зависимости от их специализации, места работы и причин, по которым пациента направили на физиотерапию. Если проблема была выявлена, и вы, как физиотерапевт, можете на нее воздействовать, то вы должны это сделать. Если вы не можете принять меры, следует направить пациента к соответствующему специалисту или предложить ему обратиться к нему.[8]
Физиотерапевты часто участвуют в оценке и управлении следующими областями:
- Функциональный статус
- функциональный статус относится к способности человека выполнять необходимые или желаемые действия в повседневной жизни
- на функциональный статус прямо влияют состояния здоровья, особенно в контексте окружающей среды пожилого человека и его социальной поддержки
- Повседневная деятельность, включая
- базовые виды повседневной деятельности (BADLs), такие как купание, одевание
- инструментальная или промежуточная повседневная деятельность (IADLs), такая как покупки, пользование телефоном, прием лекарств
- продвинутая повседневная деятельность (AADLs), такая как участие в социальных мероприятиях
- Скорость походки
- скорость походки может предсказать функциональный спад и раннюю смертность среди пожилых людей
- по данным Фритца и др.,[13] средняя скорость ходьбы у гериатрических пациентов составляет 1-1,4 м/с. Предпочтительная средняя скорость ходьбы у здоровых взрослых возрастом до 50 лет составляет 1,4 м/с. Таким образом, скорость походки менее 1-1,4 м/с может считаться клинически значимой.[14]
- оценка скорости походки в клинической практике может помочь выявить людей, которым требуется дальнейшая оценка, включая тех, кто находится в повышенной зоне риска падений
- Падения/баланс
- примерно одна треть людей, живущих в сообществе, в возрасте старше 65 лет и половина из тех, кто старше 80 лет, падают каждый год[15]
- пациенты, которые падали или имеют проблемы с походкой или балансом, находятся в зоне повышенного риска повторных падений и потери независимости
- оценка риска падения должна интегрироваться в анамнез и физическое обследование всех пожилых людей[16]
По мере расширения роли и области практики физиотерапии мы можем более активно участвовать в управлении синдромом повышенной хрупкости на нескольких уровнях. Физиотерапевты могут начать или быть частью итерационного процесса комплексной гериатрической оценки.
"Помните, это об итерационном процессе. Это об указании пути, направлении тех специалистов, которые должны участвовать в уходе за этим пациентом. Это не просто проведение всех оценок вами. [...] Это об участии других специалистов, чтобы они могли сделать то, что необходимо." -- Скотт Бакстон[8]
Рисунок 1 иллюстрирует многофакторный и мультидисциплинарный подход, который является ключевым для Комплексной Гериатрической Оценки.[8]
Меры результата
Примеры мер результата, которые могут быть использованы, включают:
- Пациент-Специфичная Функциональная Шкала
- Индекс Бартел
- Katz ADL
- Шкала Функциональной Независимости (FIM)
- Шкала Мобильности Пожилых
- Шкала Баланса для Реабилитации Пожилых
- Тест Ромберга
- Тест "Встать и Идти" (TUG)
- Функциональный Выход
- Тест на 10-метровую походку
Доказательства
- "Доказательная база для выполнения КГА для стационарных пациентов с увеличенной хрупкостью считается окончательной."[8] По сравнению с обычными или стандартными моделями ухода, которые сосредоточены на одном состоянии с участием одного клинициста без итерационного подхода CGA, Комплексная Гериатрическая Оценка показывает значительные преимущества в плане повышения независимости и снижения смертности.[8]
- В обзоре Cochrane за 2017 год[17] было выявлено, что пожилые люди с большей вероятностью оставались живы и в своих домах при последующем наблюдении, если они получали КГА при поступлении в больницу.
- В 2017 году Охлунд и др.[18] сравнили физическую подготовку пожилых людей с увеличенной хрупкостью, которые были помещены в отделение КГА, и тех, кто получал стандартную помощь. Они обнаружили, что "острый уход за хрупкими пожилыми пациентами в отделении КГА превосходит обычную помощь с точки зрения сохранения физической формы через 3 месяца после наблюдения".[18] И эта оценка КГА может положительно повлиять на такие показатели, как подвижность, сила и выносливость.[18]
- Число, которое необходимо лечить при помощи КГА для предотвращения одной ненужной смерти или ухудшения состояния по сравнению с общей медицинской помощью, составляет 13.[8] Для сравнения, число, которое нужно для лечения с использованием статина, составляет 60 для сердечного приступа и 268 для инсульта. Статины - одни из самых часто назначаемых и наиболее эффективных препаратов для снижения уровня летальных исходов из-за сердечного приступа или инсульта.[8]
- Число, которое необходимо лечить, - это статистическое значение, используемое для оценки преимуществ и вредных эффектов медицинских вмешательств.[19]
"Комплексная гериатрическая оценка в разы более эффективна в снижении смертности, чем даже некоторые из самых эффективных и часто назначаемых препаратов в мире. Если это не убедительный аргумент в пользу начала внедрения этого подхода для ваших пациентов, я не знаю, что убедит вас"[8] -- Скотт Бакстон
Однако, доказательства использования КГА для пациентов, перенесших перелом бедра, не являются окончательными.[8] Тем не менее, обзор за 2018 год, проведенный Эмером и др.[20], показал следующие преимущества:
- снижение риска смертности
- снижение уровня необходимого ухода после выписки
- сокращение времени пребывания в стационаре и общих затрат на медицинские нужды
Однако, в том же систематическом обзоре было выявлено, что уровень повторных госпитализаций и частота развития делирия не снижены.[8]
Скрининг на хрупкость
Скрининг пациентов может помочь службам первичной медико-санитарной помощи и другим службам планировать свою нагрузку и приоритизировать свои ресурсы. Однако важно отметить, что нет доказательств того, что систематический скрининг на хрупкость приводит к более экономически эффективным лечением или улучшению здоровья пациентов.
Шкалы, которые могут использоваться для скрининга на хрупкость, включают:
- Фенотип Фрида
- Клиническая шкала хрупкости (смотрите Рисунок 2)
- Комплексная гериатрическая оценка должна проводиться, когда у человека балл по клинической шкале хрупкости составляет 5 или более[8]
- Электронный индекс хрупкости
Более подробную информацию об этих шкалах можно найти здесь.

Ссылки
- ↑ Choi J-Y, Rajaguru V, Shin J, Kim K,Комплексная гериатрическая оценка и мультидисциплинарные вмешательства для госпитализированных пожилых людей: Обзор в области. Архивы Гериатрии и Геронтологии. 2023;104:104831.
- ↑ Garrard JW, Cox NJ, Dodds RM, Roberts HC, Sayer AA. Комплексная гериатрическая оценка в первичной медицинской помощи: систематический обзор. Клинические и экспериментальные исследования по старению. 2020 Фев;32(2):197-205.
- ↑ Chen, Z., Ding, Z., Chen, C., Sun, Y., Jiang, Y., Liu, F. и Wang, S., 2021. Эффективность вмешательства в рамках комплексной гериатрической оценки на качество жизни, бремя ухода и продолжительность пребывания в больнице: систематический обзор и метаанализ рандомизированных контролируемых испытаний. Гериатрия BMC, 21(1), стр.1-14.
- ↑ Stoop A, Lette M, van Gils PF, Nijpels G, Baan CA, De Bruin SR. Комплексная гериатрическая оценка в интегрированных программах ухода за пожилыми людьми, живущими дома: Обзор в области. Здравоохранение и социальная помощь в сообществе. 2019 Сен;27(5):e549-66.
- ↑ Nord M, Lyth J, Alwin J, Marcusson J. Затраты и эффекты комплексной гериатрической оценки в первичной медицинской помощи для пожилых людей с высоким риском госпитализации. Гериатрия BMC. 2021 Дек;21(1):1-9.
- ↑ 6.0 6.1 Википедия. Комплексная гериатрическая оценка.
