краткое содержание
Это вымышленный случай, в котором будем исследовать 62-летнего мужчину, у которого диагностирован прогрессирующий супрануклеарный паралич, также известный как ПСП. Этот пациент был направлен на физиотерапию для управления его симптомами. Основные проблемы включают потерю равновесия, затрудненное глотание, жесткость шеи и трудности с контролем движений глаз. Этот случай будет исследовать нашего вымышленного пациента, предоставив обзор ПСП как расстройства, что о нем известно, а затем документируя опыт пациента у физиотерапевта. Взаимодействие этого физиотерапевта с пациентом будет описывать первоначальную оценку, включая субъективные и объективные находки, и список проблем. На основе этой оценки были разработаны цели, а также план лечения, основанный на доказательствах, чтобы помочь пациенту достичь этих целей. Этот план лечения включал ритмическую музыку для обучения походке и традиционное физиотерапевтическое лечение, чтобы помочь управлять и/или улучшить симптомы. При повторной оценке через 12 недель было обнаружено, что результаты по шкале TUG, шкале равновесия BERG и PSP-QoL улучшились по сравнению с первоначальной оценкой.
Введение
Прогрессирующий супрануклеарный паралич — это неврологическое расстройство, которое классифицируется как болезнь Паркинсона плюс. Прогрессирующий супрануклеарный паралич может значительно влиять на ваши движения, такие как движение глаз, ходьба, равновесие и функции конечностей. Кроме того, он может влиять на ваше мышление и поведение.[1] Люди с диагнозом ПСП обычно среднего возраста, однако реальная причина этого расстройства неизвестна. После диагностирования болезнь быстро ухудшается и может стать тяжелой в течение 5 лет. Хотя ПСП имеет похожие симптомы с болезнью Паркинсона, есть некоторые ключевые отличия, такие как аксиальная ригидность, раннюю дисфункцию движений глаз и серьезные осложнения с речью и глотанием. Интересная разница между ПСП и болезнью Паркинсона состоит в том, что у людей с ПСП они склонны падать назад, а не вперед, что типично для людей с болезнью Паркинсона. Причина прогрессирующей супрануклеарной параличи все еще неизвестна, однако предполагается, что это может быть вызвано комбинацией факторов окружающей среды и генетических причин. Опции лечения для людей с ПСП скудны, и мало исследований подтверждают использование медикаментов как эффективную технику лечения.[2]
Целью этого случая является выявление способов, которыми физиотерапевты могут помочь пациентам с диагнозом ПСП и лечить это состояние, используя основанный на доказательствах подход. Кроме того, этот случай рассмотрит ПСП через 1-2 года после постановки диагноза и стремится лечить цели, специфичные для пациента, что касается общих симптомов ПСП в этом промежутке времени после диагностики, таких как равновесие и походка, а также пройти типичный план физиотерапевта с пациентом с ПСП.
Характеристика пациента
Уильям Куиллесбург — 62-летний мужчина, который был направлен к нам в частную клинику от семейного врача, чтобы помочь управлять симптомами ПСП. Уильям впервые начал испытывать признаки ПСП 20 июня 2021 года, гуляя с собакой утром. В то утро Уильям заметил, что его голова непреднамеренно сдвинулась назад и он потерял равновесие, что привело к падению на спину. Он не придал этому большого значения, однако в течение следующего года он испытал аналогичные падения, гуляя с собакой. Более того, частота падений стала увеличиваться. Утром 1 апреля 2023 года он наконец-то решил обратиться за помощью к врачу, так как за несколько месяцев у него развилась неспособность контролировать веки, жесткость шеи и трудности с глотанием. Уильяму был поставлен диагноз прогрессирующей супрануклеарной параличи через полтора года после начального проявления симптомов. Из-за отсутствия доказательств, поддерживающих использование фармацевтических препаратов для лечения, Уильям был направлен на физиотерапию врачом, чтобы помочь управлять его текущими симптомами и препятствовать дальнейшему развитию этого заболевания.
Результаты обследования
Субъективные находки
Прошлый медицинский анамнез (PMHx)
Одной из распространенных коморбидностей у пациентов с ПСП, которые можно проверить, является гипертония. У Уильяма гипертония и высокий уровень холестерина последние 7 лет. Другой значимой медицинской истории до диагностики ПСП нет. Плохой ответ на L-Допа. МРТ выявила признак колибри, что сильно указывает на ПСП[3].
Медикаменты (Meds)
Лизиноприл для гипертонии (20 мг в день). Аторвастатин для высокого уровня холестерина (40 мг в день).
Здоровые привычки (HH)
Истории курения или употребления алкоголя нет.
Семейный анамнез (FHx)
Его отец страдал болезнью Альцгеймера, а его мать перенесла инсульт правой MCA в свои 60 лет.
Социальный анамнез (SHx)
В настоящее время на пенсии и живет один. Раньше играл в Бинго каждый второй день в местном центре Бинго (15 минут ходьбы) и ежедневно гулял с собакой, но теперь уже не способен на это.
Функциональная история (FnHx)
До травмы был независимым и не испытывал трудностей с ежедневными активностями. Гейтов или других приспособлений для ходьбы не использовал.
Текущий функциональный статус (FnSt)
ПСП влияет на его способность ходить и поддерживать равновесие, что приводит к падениям. Использует одинарный. У него развился некоторый страх падений и потеря уверенности при навигации по более неровной местности. Не может войти и встать в душ без поручня. Нарушенный контроль век оставляет его глаза сухими и часто уставшими. Затрудненное глотание начинает влиять на его способность есть и общаться с другими людьми. Сон пострадал.
Объективные находки
Наблюдение: представлен с наклонной осанкой и наклоняет голову. Выглядит усталым/взволнованным. Брадикинезия при движении как минимум при входе в комнату для осмотра (например, снятие пальто); также наблюдается при выполнении PSP-RS.
Походка: уменьшена длина шага и снижение качания рук с обеих сторон. Требуется некоторая помощь для поддержания равновесия при ходьбе. Использует широкую базу поддержки.
AROM/PROM:
Шейный ROM
- Сгибание: 24°
- Разгибание: 30°
- Левый боковой наклон: 16°
- Правый боковой наклон: 15°
- Левая ротация: 18°
- Правая ротация: 21°
ROM плеча был ограничен с обеих сторон в наружной ротации (41°) и сгибании (62°). ROM в других суставах верхних и нижних конечностей в норме. AROM и PROM были одинаково ограничены.
Неврологическое тестирование:
- Дерматомы и миотомы в норме с обеих сторон. Тест на растяжку нервов был положительным с обеих сторон.
| Рефлекторный тест | Слева | Справа |
| Бабинский | + | + |
| Оппенгейм | + | + |
| Клонус | - | - |
| Бицепс (C6) | 3 | 3 |
| Трицепс (C7) | 2 | 2 |
| Коленный рефлекс (L3-L4) | 2 | 2 |
| Ахиллов рефлекс | 2 | 2 |
Мануальный мышечный тест (MMT): двусторонняя слабость (3-) в разгибании колена. Двусторонняя слабость (4-) в сгибании бедра и тыльном сгибании ноги.
TUG: потребовалось 23 секунды на выполнение.
Шкала равновесия BERG: 35/56. Трудности в поддержании равновесия с ногами вместе и закрытыми глазами. Требуется поддержка в тандеме стойки.
Шкала оценки прогрессирующей супрануклеарной параличи (PSP-RS): набрал 44/100 по PSP-RS.
| История | 10/24 |
| Мыслительные способности | 5/16 |
| Булбарная функция | 3/8 |
| Окулярная моторика | 3/16 |
| Двигательная функция конечностей | 9/16 |
| Функции походки и средней линии тела | 14/20 |
PSP-QoL[4]: 71/100
Клиническая гипотеза
Уильям МакКуабби, 62-летний мужчина, испытывает нарушение равновесия, что приводит к частым падениям и затрудняет возможность выгуливать собаку и посещать местный центр игры в бинго. Он демонстрирует симметричную аксиальную ригидность, мышечную жесткость, связанную с дисфагией, проблемы с ходьбой, признаки поражения верхнего мотонейрона и начинает сталкиваться с некоторыми умственными трудностями.
Прогностически это заболевание является прогрессирующим, и большинство пациентов выживают до 5-8 лет после постановки диагноза[6]. Однако он начинает с хорошей исходной точки, как активный человек, который ранее ежедневно выгуливал свою собаку.
Список проблем
- Нарушение равновесия, приводящее к падениям. Оценка равновесия по шкале Берга составляет 35/56, что указывает на умеренный риск падений.
- Сниженная выносливость при ходьбе. Для выполнения теста "встать и идти" требуется 23 секунды.
- Социальная изоляция и увеличенное отдаление от хобби, таких как игра в бинго и выгуливание собаки. Оценка по шкале PSP-QoL составляет 71/100, что можно улучшить.
Интервенция
Понимая, что у Уильяма проявляются симптомы ПСП, такие как нарушение равновесия, приводящее к падениям, осевая ригидность и мышечная жесткость, важно отметить, что Уильям не считался "тяжелым" и мог следовать аналогичным руководствам по лечению Идиопатического Паркинсона, так как определенные методы лечения показали положительное влияние на оба расстройства.
Наш подход к интервенции был ориентирован на клиента, создавая конкретные краткосрочные и долгосрочные цели на основе текущего фенотипа и списка проблем Уильяма, при этом сохраняя стиль интервенции, основанный на доказательствах. Было важно попытаться вернуть Уильяма к выполнению его обычных дел в пределах ограничений, таких как прогулки с собакой и участие в его бингосессиях. С учетом этих факторов была разработана программа интервенции.
Программа интервенции включала краткосрочные и долгосрочные цели для следующих областей МКФ:
- Функции и структуры тела
- Участие
- Деятельность
Цели для каждой области указаны ниже:
Краткосрочная цель №1 для функций и структур тела:
Уильям наберет как минимум 38 баллов по шкале равновесия Берга через 4 недели физиотерапии.
Долгосрочная цель №1 для функций и структур тела:
Уильям сможет снова выгуливать свою собаку без падений и с помощью средств мобильности через 5 месяцев физиотерапии.
Краткосрочная цель №2 для участия:
Уильям сможет поддерживать как минимум 71/100 по шкале PSP-QoL через 3 недели физиотерапии.
Долгосрочная цель №2 для участия:
Уильям сможет самостоятельно посещать еженедельные бингосессии, играть и безопасно возвращаться домой с помощью средств мобильности через 5 месяцев физиотерапии.
Краткосрочная цель №3 для деятельности:
Уильям сможет пройти тест TUG за 19 секунд через 4 недели физиотерапии.
Долгосрочная цель №3 для деятельности:
Уильям сможет безопасно преодолеть 400 м с помощью средств мобильности без осложнений через 12 месяцев физиотерапии.
Лечение:

Сначала мы предоставили Уильяму 4-х опорную трость, чтобы снизить риск падений и максимизировать мобильность для повседневной активности. Во-вторых, мы рекомендовали Уильяму посещать физиотерапевтические сеансы 3 раза в неделю, чтобы иметь наилучшие шансы на поддержание или улучшение его текущего состояния. Основой нашего лечения является использование музыкальных сигналов для содействия эффективной технике походки. Эта форма лечения проводилась в сочетании с обычными методами физиотерапии, чтобы обеспечить Уильяму наилучший возможный результат.[8] Тренировки с использованием музыкальных сигналов показали, что они являются эффективным и интересным способом для людей с ПСП улучшить аэробную выносливость и переподготовить паттерны ходьбы[9]. Кроме того, это может быть оптимальной техникой для людей с ПСП, поскольку та часть мозга, которая отвечает за ритм, не связана с базальными ганглиями, которые сильно страдают у людей с ПСП.[10]
Сеансы физиотерапии состояли из:
- Разминка (10 минут)
- Укрепление нижних конечностей (20 минут)
- Тренировка походки с помощью музыки (20 минут)
Разминка (10 минут - Выберите упражнение в зависимости от текущего состояния пациента)
- Баланс на одной ноге по 2x20 секунд с каждой стороны
- Повороты туловища вправо и влево 2x10
- Растяжка квадрицепсов и подколенных сухожилий 1x20 до ощущения дискомфорта
- Повороты шеи вправо и влево 1x10
- Сгибания и разгибания шеи 1x10
- Пятковое касание, хлопки руками 1x10
План укрепления (20 минут)
- Сведение лопаток 2x8
- Подъемы на носки с поддержкой 2x8
- Сгибания и разгибания коленей 3x10 на каждую ногу
- Подъемы из положения сидя с поддержкой 3x (для имитации теста TUG)
Тренировка походки с музыкой (30 минут)
- Пациентам предлагается выбрать жанр музыки, начиная от кантри и заканчивая поп-музыкой и классической музыкой, чтобы повысить удовлетворенность и приверженность к программе. Каждый выбранный фрагмент содержит ритм, который можно настроить в соответствии с уровнем способностей пациента.
- Когда начинается музыка, пациенты слушают ритмы и такты музыки и выполняют определенные движения в такт/ритм, который слышат в проигрываемой песне, которые связаны с ходьбой или подготовкой к техникам ходьбы, таким как поднятие коленей или размахи руками.
- На каждом сеансе музыка может быть настроена в соответствии со способностями Уильяма, и конкретные движения, которые выполняются, могут прогрессировать или регрессировать по степени сложности.
Использование инновационных технологий для лиц с ПСП
Инновационные технологии используются все чаще по мере того, как мы начинаем лучше понимать Прогрессирующий супрануклеарный паралич как заболевание, и продолжаем определять наилучшие варианты лечения. Один из примеров инновационной технологии, используемой для пациентов с ПСП в последнее время, — это использование игровых систем для улучшения контроля над движениями, повышения осведомленности и улучшения паттернов ходьбы. В конкретном случае Уильяма, использование этой игровой системы, в частности XBox Kinect, может обознаться возможность выбора нескольких игр, основанных на активности, что позволяет адаптировать лечение к потребностям пациента.[12] Кроме того, каждая игра, основанная на активности, может быть адаптирована по сложности, и потенциально имитировать функциональные задачи, основываясь на целях пациента. В случае Уильяма мы могли бы использовать XBox Kinect для улучшения ходьбы, улучшения сердечно-сосудистого здоровья и, возможно, стремления к тому, чтобы он снова мог выгуливать свою собаку, через виртуальные игры по выгуливанию собак. Однако важно отметить, что есть некоторые сложности в включении таких типов технологических инструментов в планы интервенций. Во-первых, важно понимать, что инновационная технология все еще является относительно новым подходом к лечению людей с ПСП, поэтому для пациентов, считающихся пожилыми, это может представить вызов в понимании и соблюдении программы лечения в целом. Кроме того, платформа XBox Kinect недавно перестала получать поддержку от своего первоначального разработчика для дальнейшего развития продукта. Хотя XBox Kinect может способствовать физической активности в различных популяциях, есть вопросы относительно того, насколько тщательно можно адаптировать программу интервенции, особенно в клинической практике, если уменьшается количество разрабатываемых игр и обновлений. Несмотря на это, эти сложности могут быть уменьшены путем предоставления образовательного семинара для пациентов, заинтересованных в терапии с использованием XBox Kinect, чтобы они могли лучше понять свои возможности лечения и саму технологию. Кроме того, существуют другие игровые системы, поддерживающие тренировки на основе упражнений, которые постоянно обновляются. Возможно, если клиническая среда не сочтет XBox Kinect подходящим для использования в клинической практике, можно использовать другую платформу, такую как Playstation VR.
Результаты
Результаты, оцененные через 12 недель:
Шкала равновесия BERG: 40/56 (значительное улучшение по сравнению с первоначальной оценкой, но все еще существует средний риск падений)[13]
При оценке пациент способен самостоятельно вставать из сидячего положения с использованием рук и безопасно перемещаться, определенно нуждаясь в использовании рук. Однако пациент набирает 2 балла, стоя без поддержки с нарушениями, такими как закрытые глаза, вытягивание руки, повороты влево и вправо, стояние на одной ноге без поддержки. Эти нарушения делают походку более сложной для пациента, особенно когда они возникают во время фазы маха. Также была отмечена брадикинезия при выполнении заданий.

Результат TUG: 18 секунд. Во время теста пациент продемонстрировал брадикинезию, двигаясь. Кроме того, пациент полагался на верхние конечности, чтобы встать и начать выполнение теста. Результат указывает на то, что пациенту может понадобиться некоторая помощь, возможно, средство для хождения. Для обеспечения стабильности рекомендуется предоставить квадропод.[15]
Шкала оценки прогрессирующего надъядерного паралича:
Общий результат: 47/100
- История заболевания: 10/24
- Психическое состояние: 5/16
- Бульбарные симптомы: 3/8
- Глазодвигательная функция: 4/16
- Моторика конечностей: 10/16
- Походка и примыкающие структуры: 15/20
Этот результат увеличился на 3 балла по сравнению с первоначальной оценкой. Из-за прогрессирующего характера заболевания типично получать более высокий результат по сравнению с первоначальной оценкой пациента. Компенсаторные стратегии в функциональной активности, такие как походка, равновесие, перемещения и ADLs, могут быть использованы при планировании дальнейших вмешательств для этого пациента[17].
PSP-QoL: 64/100
Психометрические свойства методов оценки результатов:
PSP-RS: Высокая межэкзаменаторская надежность и умеренный уровень валидности.[18]
Исследования показали, что шкала BERG обладает умеренной до высокой валидностью по сравнению с другими функциональными задачами и измерениями[19]. Тесты TUG и BERG являются высоко надежными методами для оценки вторичных нарушений, связанных с болезнью Паркинсона[20]. В частности, TUG обладает высокой стабильностью результатов при повторных тестах[21]. Однако важно заметить, что шкала BERG имеет потолочный эффект[22], но все равно будет полезна для определения, в каких подкатегориях равновесия пациент испытывает наибольшие трудности. Тест TUG показывает высокую валидность среди пожилых людей, что применимо к нашему пациенту[23].
PSP-QoL: высокая надежность и приемлемый уровень валидности, подтвержденные факторным анализом и корреляцией между шкалами.[24]
Итог и выписка
Уильям продемонстрировал клинически значимые результаты в своих оценках TUG и BERG через 12 недель после физиотерапевтического вмешательства. В течение физиотерапевтического вмешательства Уильям показал значительные улучшения в равновесии в разнообразных функциональных задачах, что было показано через шкалу Берга. Он также показал значительное улучшение в оценке TUG с момента первоначальной оценки до посттерапии, что снизило риск падений. Важно отметить, что, несмотря на улучшение результатов по обеим этим методикам, он все еще находится в зоне умеренного риска падений. Кроме того, его результат по шкале PSP-RS немного увеличился из-за прогрессирующего характера заболевания. Пациент также достиг более низкого результата по шкале PSP-QoL через 12 недель, что указывает на лучшее качество жизни при выполнении повседневных задач. В целом, пациент чувствовал себя более контролируемым при наличии нарушений, которые в прошлом могли привести к падению. Тренировка походки с музыкой позволила Уильяму регулировать свою скорость, ритм походки, каденцию и выходную мощность нижних и верхних конечностей для соответствия различным внешним сигналам и нарушениям. Кроме того, Уильям чувствовал себя сильнее, чтобы поддерживать равновесие в течение программы. Тогда как раньше он испытывал чувство страха перед участием в программах упражнений из-за риска падения. Кроме того, из-за прогрессирующего характера PSP может быть сложно дальше улучшить его оценку по шкале PSP-RS. Согласно исследованиям, в среднем пациенты имеют увеличение оценки по шкале PSP-RS примерно на 10 баллов[25]. Это связано с ухудшающим прогрессивным течением заболевания. Таким образом, мы предполагаем, что даже при физиотерапевтическом вмешательстве его оценка по шкале PSP-RS может продолжать ухудшаться, но с более медленным темпом. Хотя физиотерапия может помочь замедлить темп негативных эффектов, она не является окончательным решением для людей с PSP. В целом, Уильям заявляет, что у него повысилась уверенность при ходьбе и выполнении переходов. Он также сообщил о снижении частоты падений и увеличении осознания потенциальных ситуаций, которые могут привести к падению, и повышении понимания причин потенциальных падений. Уильям стал более осведомлен о возможных нарушениях, которые могут привести к потере равновесия. Также Уильям демонстрирует адекватные стратегии приведения своей опоры обратно к средней линии при наличии нарушений. Уильям показывает адекватные восстановительные стратегии голеностопного сустава и бедра при наличии передне-задних нарушений, иногда используя свои верхние конечности и стратегию бокового шага при наличии боковых нарушений. Поэтому это подчеркивает важность программы укрепления, нацеленной на эти основные группы мышц. Указанные ниже направления были отправлены для дальнейшего улучшения качества жизни и безопасности Уильяма. Мы уверены, что можем выписать Уильяма из нашей программы из-за значительных улучшений в равновесии, походке, безопасности, мотивации и компенсаторных стратегиях. Хотя мы все же рекомендуем Уильяму посещать физиотерапевта как минимум раз в месяц для мониторинга его функциональных способностей и предоставления рекомендаций и компенсаторных стратегий по мере необходимости[26]. Кроме того, при выписке рекомендуется трость 4-х опорная, так как пациент все еще находится в зоне риска падений. Это обеспечивает пациенту большую уверенность в поддержке, что может стимулировать его продолжать вести активный образ жизни, так как это уменьшает страх падения.
Изменение плана вмешательства, если сообщается о неблагоприятных событиях:
Если клиент сообщает о неблагоприятном событии, план вмешательства можно изменить, корректируя принципы FITT. Частоту можно корректировать в течение дня, увеличивая количество повторений, но уменьшая их продолжительность. Например, это можно сделать, попросив Уильяма выполнять одну 10-минутную сессию укрепления утром и одну 10-минутную сессию укрепления днем. Это может помочь преодолеть эффекты усталости, что может улучшить выполнение задач, связанных с походкой, равновесием и выносливостью. Кроме того, если пациент испытывает симптомы усталости, обильное потоотделение, учащенное сердцебиение, повышенную утомляемость (RPE), головокружение или головокружение, следует рассмотреть возможность регрессии тренировки походки с музыкой. Пациент может снизить интенсивность, выбрав более медленную мелодию. Также можно организовать перерывы в течение сеанса. Фактор усталости можно учесть, позволив пациенту выполнять динамические задачи в сидячем положении, такие как марширование в ритм музыки. Если неблагоприятные события продолжаются, важно учитывать пределы пациента и прекратить сеанс на день. В будущем занесите в запись параметры FITT и симптомы пациента, которые привели к прекращению сеанса.
Направления
Эрготерапевт: Это направление отправлено от имени круга физической терапии пациента Уильяма Квиллсбурга. Уильяму потребуется домашняя оценка. Пациент подвержен риску падений, поэтому ему понадобится оборудование, такое как стабильные поручни, которые могут сделать повседневные функциональные задачи более безопасными и легкими для выполнения.
Логопед: Это направление отправлено от имени круга физической терапии пациента Уильяма Квиллсбурга для решения проблем, связанных с затруднениями глотания.
Социальный работник: Это направление отправлено от имени круга физической терапии пациента Уильяма Квиллсбурга. В связи с прогрессирующими осложнениями здоровья пациенту потребуется помощь в исследовании потенциальных вариантов будущего жилья, а также любой возможной финансовой помощи, на которую он может рассчитывать.
обсуждение
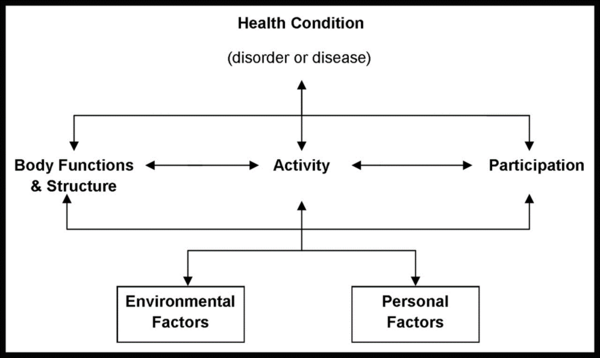
Этот случай демонстрирует реальность жизни с ПСП для многих людей. Даже несмотря на то, что Уильям получил интенсивное лечение физиотерапией, трудно обратить вспять эффекты прогрессирующего неврологического расстройства. В отличие от многих мышечно-скелетных проблем, где физиотерапия может помочь восстановить функцию до базового уровня, то же самое нельзя сказать о прогрессирующих неврологических состояниях, таких как ПСП. В среднем, люди с ПСП живут около 5-7 лет после постановки диагноза из-за прогрессивного характера заболевания[28]. Поэтому ключевым моментом для физиотерапевтов является учитывать течение болезни и составлять план реабилитации, который направлен на предоставление безопасных, эффективных и функциональных компенсаторных стратегий, чтобы люди с ПСП могли оставаться как можно более независимыми, а не пытаться предложить нереалистичные стратегии восстановления. Тем не менее, важно предоставлять подходы к восстановлению для этих пациентов, когда они являются безопасными и функциональными. Также необходимо ставить реалистичные цели, значимые для пациента, принимая во внимание все аспекты модели Международной классификации функционирования, инвалидности и здоровья (ICF). Важно рассматривать междисциплинарный подход при работе с пациентами с ПСП, так как они могут получить пользу от различных других служб, решающих их проблемы с глотанием, социальные и экологические проблемы. В этом примере был рассмотрен мужчиной пожилого возраста, у которого диагноз ПСП был на ранней стадии, около 2 лет после начала заболевания. Следовательно, он, вероятно, будет демонстрировать более значительные улучшения в своих BERG и TUG по сравнению с теми, у кого заболевание находится на более тяжелой стадии. Следовательно, план вмешательства, использованный в этом исследовании случая, был направлен на решение начальных стадий ПСП. Важно отметить, что разные стадии требуют разных нужд и стратегий в реабилитации, и восстановление или улучшение варьируется на каждой стадии. Что касается Уильяма, мы предполагаем, что болезнь будет прогрессировать со временем. По мере прогрессирования болезни план вмешательства также может потребовать корректировки.
вопросы для самоизучения
Q1: Какое из следующих утверждений относительно исследования случая прогрессирующего супрануклеарного паралича (ПСП) является ложным?
- ПСП - это неврологическое расстройство, которое влияет на движения и равновесие
- Медикаменты доказали свою эффективность в лечении
- Одним из отличительных симптомов ПСП от болезни Паркинсона является наличие осевой жесткости
- ПСП может стать тяжелым уже через 5 лет после начальных проявлений симптомов
Q2: Какой из следующих методов оценки НЕ использовался в исследовании случая?
- PSP-RS
- TUG
- Шкала Хёйн и Яр
- Шкала баланса Берга
Q3: Какой из следующих не является подшкалой шкалы оценки прогрессирующего супрануклеарного паралича?
- Окулярная моторика
- Моторика конечностей
- Походка и ось
- Способность к повседневной деятельности (ADL)
Ответы: Q1 = 2, Q2 = 3, Q3 = 4.
Ссылки
- ↑ Агарвал С., Гилберт Р. Прогрессирующий надъядерный паралич. [Обновлено 3 апреля 2022 г.]. В: StatPearls [Интернет]. Остров Сокровищ (Флорида): StatPearls Publishing; Январь 2023-. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/books/NBK526098/
- ↑ Прогрессирующий надъядерный паралич (ПНЯ) | Национальный институт неврологических расстройств и инсульта [Интернет]. www.ninds.nih.gov. Доступно по ссылке: https://www.ninds.nih.gov/health-information/disorders/progressive-supranuclear-palsy-psp
- ↑ Верма Р., Гупта М. Знак колибри при прогрессирующем надъядерном параличе. Анналы саудовской медицины. Ноябрь 2012; 32(6): 663–4.
- ↑ Холл Д.А., Форжаз М.Дж., Голб Л.И., Литван И., Паян КАМ, Гетц К.Г. и др. Шкалы для оценки клинических признаков прогрессирующего надъядерного паралича: отчет рабочей группы MDS. Клиническая практика при двигательных нарушениях. 22 мая 2015; 2(2): 127–34.
- ↑ Пантелят А., Хиггинботам Л., Розенталь Л., Лэнхэм Д., Несспор В., АльСалихи М. и др. Ассоциация шкалы рейтинга прогрессирующего надъядерного паралича с шкалой качества жизни при прогрессирующем надъядерном параличе. Нейродегенеративные заболевания. 2020; 20(4): 139–46.
- ↑ Барер Й., Чодик Г., Коэн Р., Грабарник-Джон М., Е Х., Замудио Дж. и др. Эпидемиология прогрессирующего надъядерного паралича: реальные данные второй по величине медицинской организации в Израиле. Науки о мозге. 24 августа 2022; 12(9): 1126.
- ↑ Бариатрическая четырехопорная трость Days [Интернет]. www.performancehealth.ca. [цитировано 13 мая 2023 г.]. Доступно по ссылке: https://www.performancehealth.ca/days-bariatric-quad-canes
- ↑ Сальгадо С., Уильямс Н., Котьян Р., Сальгадо М. Доказательная программа упражнений для пациентов с легкой и умеренной стадией болезни Паркинсона. Науки о мозге [Интернет]. 16 января 2013; 3(1): 87–100. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4061827/
- ↑
- 1.Slade SC, Finkelstein DI, McGinley JL, Morris ME. Упражнения и физическая активность для людей с прогрессирующим надъядерным параличом: систематический обзор. Клиническая Реабилитация. 2019 Сен 27;34(1):026921551987723.
- ↑ Wittwer JE, Winbolt M, Morris ME. Программа движений на дому с музыкальными сигналами возможна и может улучшить походку при прогрессирующем надъядерном параличе. Фронтьерс ин Неврологи [Интернет]. 2019 Фев 19;10. Доступно по ссылке: https://www.frontiersin.org/articles/10.3389/fneur.2019.00116/full
- ↑ Hakansson NA, Kesar T, Reisman D, Binder-Macleod S, Higginson JS. Эффекты быстрого функционального тренинга с электрической стимуляцией на механическое восстановление походки после инсульта. Искусственные органы. 2011 Мар;35(3):217–20.
- ↑ Seamon B, DeFranco M, Thigpen M. Использование виртуальной игровой системы Xbox Kinect для улучшения походки, постурального контроля и когнитивной осведомленности у человека с прогрессирующим надъядерным параличом. Инвалидность и Реабилитация. 2016 Мар 23;39(7):721–6.
- ↑ Donoghue D, Stokes E. Сколько изменений является истинным изменением? Минимальное заметное изменение шкалы баланса Берга у пожилых людей. Журнал реабилитационной медицины [Интернет]. 2009;41(5):343–6. Доступно по ссылке: https://pubmed.ncbi.nlm.nih.gov/19363567/
- ↑ Quan, Zwick D, Rochelle A, Choksi A, Domowicz J. Оценка и лечение баланса у пожилых людей: обзор эффективности теста Берга и Тайцзи [Интернет]. www.semanticscholar.org. 2000 [цитируется 2023 Май 14]. Доступно по ссылке: https://www.semanticscholar.org/paper/Evaluation-and-treatment-of-balance-in-the-elderly-Quan-Zwick/94073b87a6916093a3b300fe4982d9e257016f37
- ↑ Barry E, Galvin R, Keogh C, Horgan F, Fahey T. Является ли тест Timed Up and Go полезным предсказателем риска падений у пожилых людей, проживающих в обществе: систематический обзор и мета-анализ. BMC Geriatrics. 2014 Фев 1;14(1).
- ↑ Timed Up and Go (TUG) [Интернет]. Strokengine. Доступно по ссылке: https://strokengine.ca/en/assessments/timed-up-and-go-tug/
- ↑ Nonnekes J, Ružicka E, Nieuwboer A, Hallett M, Fasano A, Bloem BR. Компенсаторные стратегии для нарушений походки при болезни Паркинсона. JAMA Неврология. 2019 Июн 1;76(6):718.
- ↑ Golbe LI, Ohman-Strickland PA. Клиническая шкала оценки прогрессирующего надъядерного паралича. Мозг. 2007 Апр 23;130(6):1552–65.
- ↑ Mollinedo I, Cancela JM. Оценка психометрических свойств и клинических приложений теста Timed Up and Go при болезни Паркинсона: систематический обзор. Журнал упражнений и реабилитации. 2020 Авг 25;16(4):302–12.
- ↑ Mollinedo I, Cancela JM. Оценка психометрических свойств и клинических приложений теста Timed Up and Go при болезни Паркинсона: систематический обзор. Журнал упражнений и реабилитации. 2020 Авг 25;16(4):302–12.
- ↑ Steffen TM, Hacker TA, Mollinger L. Результаты тестов, связанных с возрастом и полом, у пожилых людей, проживающих в обществе: шестиминутный ходьбный тест, шкала баланса Берга, тест Timed Up & Go и скорости походки. Физическая терапия [Интернет]. 2002;82(2):128–37. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/pubmed/11856064
- ↑ Dale ML, Prewitt AL, Harker GR, McBarron GE, Mancini M. Перспектива: Оценка баланса при прогрессирующем надъядерном параличе: полученные уроки. Фронтьерс ин Неврологи [Интернет]. 2022 [цитируется 2023 Мар 23];13:801291. Доступно по ссылке: https://pubmed.ncbi.nlm.nih.gov/35153996/
- ↑ Mollinedo I, Cancela JM. Оценка психометрических свойств и клинических приложений теста Timed Up and Go при болезни Паркинсона: систематический обзор. Журнал упражнений и реабилитации. 2020 Авг 25;16(4):302–12.
- ↑ Schrag A, Selai C, Quinn N, Lees A, Litvan I, Lang A, и др. Измерение качества жизни при ПНП: ПНП-КЖ. Неврология. 2006 Июл 10;67(1):39–44.
- ↑ Hewer S, Varley S, Boxer AL, Paul E, Williams DR. Минимально клинически значимое ухудшение по шкале оценки прогрессирующего надъядерного паралича. Двигательные расстройства. 2016 Окт;31(10):1574–7.
- ↑ Nonnekes J, Ružicka E, Nieuwboer A, Hallett M, Fasano A, Bloem BR. Компенсаторные стратегии для нарушений походки при болезни Паркинсона. JAMA Неврология. 2019 Июн 1;76(6):718.
- ↑ Что такое ICF? [Интернет]. icfeducation.org. Доступно по ссылке: https://icfeducation.org/what-is-icf
- ↑ Armstrong MJ, Castellani RJ, Reich SG. "Стремительно" Прогрессирующий Надъядерный Паралич. Практика лечений двигательных расстройств [Интернет]. 2014 Апр [цитируется 2023 Янв 31];1(1):70–2. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6182982/


