Определение/Описание
Подколенная киста, известная как киста Бейкера, представляет собой опухоль, заполненную жидкостью, которая развивается сзади колена в области подколенной ямки.[1] Ганглии, представляющие собой доброкачественные кистозные опухоли, происходят из синовиальной ткани. Общие места возникновения кисты включают запястье, кисть, стопу и колено.[2][3]
Киста может оказывать давление на некоторые анатомические структуры, чаще всего на подколенную вену, что может привести к развитию тромбофлебита.[4]
Клинически значимая анатомия
Киста Бейкера — это увеличенная бурса, которая обычно находится между медиальной головкой икроножной мышцы и капсульным отражением полуперепончатой мышцы, называемой косой подколенной связкой. Два условия для образования кисты включают анатомическое сообщение и хроническую выпот. Выпот в коленном суставе может заполнять бурсу между икроножной и полуперепончатой мышцами синовиальной жидкостью, и если отток жидкости затруднен односторонним механизмом, бурса увеличивается, образуя псевдокистозную полость, известную как киста Бейкера.[2]
Эпидемиология/Этиология
Киста Бейкера или подколенная киста возникает, если имеется внутрисуставная проблема с коленом или воспалительная реакция, обычно в результате образовавшихся тел в условиях, таких как остеоартрит, ревматоидный артрит, подагра, разрывы передней крестообразной связки, разрывы мениска или из-за частиц после артропластики колена, в основном от полиэтиленового вкладыша.[2][5]
- Первичная киста: Увеличение, возникающее независимо от сустава, и нет нарушения колена.
- Вторичная киста: Растяжение бурсы, расположенной между сухожилиями икроножной и полуперепончатой мышц: жидкость проходит через канал, через который нормальная бурса соединяется с суставом. Это наиболее распространенное явление.[4][1]
Размер кисты может варьироваться от очень маленькой (бессимптомной) до большой, но изменение размера встречается очень часто. Особенно в меньших кистах может присутствовать перегородка, разделяющая компоненты полуперепончатой и икроножной мышц. Это может действовать как клапан, позволяя жидкости проникать в подколенную кисту, но не выходить из нее.
Существуют различия между подколенной кистой у детей и взрослых. У детей встречаются кистозные массы, заполненные желеобразным материалом, которые развиваются в подколенной ямке, обычно бессимптомны и не связаны с внутрисуставной патологией. Спонтанное разрешение обычно происходит, хотя процесс может занять несколько лет. У взрослых киста Бейкера часто обнаруживается в сочетании с другими внутрисуставными патологиями и воспалительными состояниями. [6][1]
Клиническая картина
Симптомы могут включать
- Неопределенные задние боли[2][4][6]
- Отек и опухоль в подколенном пространстве[2]
- Ограниченный диапазон движений[2]
- Скованность в задней части колена, иногда увеличивается при активности[4][6]
- Чувство стягивания за коленом.[2]
Большинство кист обнаруживаются на медиальной стороне подколенной ямки в бурсе между икроножной и полуперепончатой мышцами, но они могут быть найдены в подколенной бурсе, и тогда опухоль будет обнаружена на латеральной стороне подколенной ямки. Также существуют редкие случаи, когда подколенная киста распространяется сверху или спереди.[5][7]
Кисты могут варьироваться в размерах от малых, клинически бессимптомных и неощущаемых до больших масс, вызывающих видимый отек колена пациента. Размер кисты или боль могут ограничивать диапазон движений. Если киста большая, она может приводить к механическим проблемам при сгибании колена и ограничивать подвижность.[2] В редких случаях будут признаки и симптомы разрыва мениска, которые можно проверить с помощью теста МакМюррея.
Подколенные кисты могут оказывать давление на другие анатомические структуры. Сжатие подколенной артерии или вены может вызвать ишемию или тромбоз соответственно, тогда как сжатие большеберцового или малоберцового нерва может вызвать периферическую невропатию.
Разрыв кисты может проявляться в виде боли или даже отека в голени, также он может вызывать зудящее ощущение в голени. Они более часты у пациентов с воспалительной патологией, чем у пациентов с дегенеративной патологией.[4]
Дифференциальная диагностика
Кисту Бейкера можно перепутать с несколькими другими травмами колена. История болезни пациента, а также клиническое исследование и визуализация позволяют провести правильную дифференциальную диагностику заболевания[7]:
| Состояния, проявляющиеся в виде мягкотканных масс в задней части ноги[8] | |
|---|---|
| Растяжение или разрыв мышцы | Пальпируемая масса/болезненность, отек/теплота, боль при сокращении и/или растяжении мышцы |
| Контузионные повреждения или гематомы мышц | Локальное повреждение мышцы (кровотечение, отек), болезненное мышечное сокращение/растяжение. Если гематома старая, развивается организованное утолщение |
| Мышечный спазм или судорога | Болезненная пальпируемая шишка/утолщение, возможное ограничение диапазона движений, боль при растяжении мышцы |
| Разрыв фасции с грыжей мышцы | Пальпируемая мягкая масса, сильная боль в мышце при увеличении активности, локальный отек после активности |
| Оссифицирующий миозит | Пальпируемая болезненная масса в мышце, микротравмы мышечных волокон, вызывающие боль и отек при сокращении или растяжении мышцы, потеря подвижности из-за ограниченной функции мышцы |
| Глубокий венозный тромбоз (ГВТ)5 | Постоянная боль, боль при пассивной дорсифлексии (симптом Хоманса), локальная теплота, локальная болезненность при пальпации икры и возможный отек, повышенная температура тела |
| Доброкачественная опухоль | Локальная боль и болезненность, может быть мягкой или твердой на ощупь, может вызывать дисфункцию движений (в зависимости от местоположения) |
| Злокачественная опухоль | Общая слабость, возможная внезапная потеря веса, локальная боль и/или отек различного размера и консистенции |
| Гемангиома | Присутствует долгое время, медленные изменения размеров с течением времени, пальпируемая шишка, может быть болезненной, может или не может ограничивать движение |
| Киста Бейкера5 | Пальпируемая шишка с возможной болезненностью в задней части колена и заднемедиальном отделе икры |
| Разрыв или увеличение кисты Бейкера (псевдо тромбофлебит) | Может имитировать ГВТ, отек в икре, острая боль, которая усиливается при сжатии |
Подколенная киста также может быть перепутана с липомой, которая представляет собой менее сопротивляющееся давление по сравнению с кистой Бейкера или аневризмой, различаемыми с помощью Доплера (ультразвук).
Несколько примеров подтверждающих и отрицающих доказательств возможных диагнозов:
| Дифференциальные диагнозы массы в икроножной мышце.[8] | ||
|---|---|---|
| Возможный диагноз | Подтверждающие доказательства | Отрицающие доказательства |
| Старая травма или растяжение мышц с рубцовой тканью | Пальпируемая масса | Отсутствие предыдущей истории разрыва или травмы мышцы, отсутствие боли при беге |
| Разрыв фасции с грыжей мышцы | Боль при ходьбе более 0,5 км, пальпируемая болезненность | Не связана с инцидентом, медленное начало, отсутствие боли при беге или общем занятии спортом |
| Локализованный мышечный спазм | Боль при ходьбе более 0,5 км, пальпируемая болезненность | Отсутствие боли при пассивном растяжении икры, отсутствие боли при сопротивлении мышечному сокращению, отсутствие ограничения движения в стопе или колене |
| Глубокий венозный тромбоз (ГВТ) | Пальпируемая болезненность, боль, сидение со скрещенными ногами, семейная история повышенного уровня фактора свертывания XII в крови, прием оральных контрацептивов | Отсутствие истории ГВТ, отсутствие недавней иммобилизации, отсутствие отека, отсутствие повышенной температуры тела, отрицательный симптом Хоманса, локальные пульсы присутствуют |
| Доброкачественная опухоль | Пальпируемая масса, пальпируемая болезненность, медленное начало | Периодическая боль |
| Злокачественная опухоль | Пальпируемая масса, пальпируемая болезненность, медленное начало | Отсутствие потери веса, отсутствие ночной боли или плохого самочувствия, периодическая боль, хорошее общее состояние здоровья |
| Гемангиома | Медленное начало, неизвестная причина, гормональные изменения (оральные контрацептивы), присутствует долгое время, медленные изменения размеров с течением времени, пальпируемая шишка, может быть болезненной, может или не может ограничивать движение |
Точное различие симптомов пациента можно определить с помощью ультразвукового исследования.[4][9]
Если подколенная киста заражается, это может часто приводить к появлению болезненной массы за коленом. В таких случаях может быть сложно поставить диагноз, и зараженная киста может быть ошибочно принята за новообразование. Киста может разорваться (открыться), вызывая сильную боль в икре, уменьшение подвижности в голеностопе и вызывать симптомы, аналогичные глубокому венозному тромбозу (видно на ультразвуке или венограмме).
Важно диагностировать разрыв кисты Бейкера на ранней стадии, чтобы определить наилучшее лечение и избежать осложнений, таких как синдром компартмента[10] и установить различие с:
- Тромбофлебит
- Подколенная аневризма
- Воспалительный артрит
- Растяжение медиальной икроножной мышцы
- Опухоль мягких тканей или разрыв мышцы
Необходимо учитывать, что подколенная киста редко может проявляться в виде отека на передней поверхности проксимальной части большеберцовой кости в рамках дифференциальных диагнозов при встрече с пациентом с предыдущей историей ипсилатерального тотального эндопротезирования коленного сустава.[5]
Диагностические процедуры
Визуализация коленных суставов с подозрением на подколенные кисты может включать рентгенографию, артрографию, ультразвук и МРТ[7]. На ранних этапах обследования может быть полезно получить простые рентгенограммы (снимки по Розенбергу, боковые и аксиальные снимки надколенно-бедренного сустава) для выявления других состояний, связанных с подколенными кистами, таких как остеоартрит, воспалительный артрит и свободные тела. Кроме того, свободные тела могут быть видны в кисте Бейкера на обычных рентгенограммах.
Сначала для выявления подколенных кист использовалась прямая артрография. Прямая артрография включала внутрисуставное введение в коленный сустав газа или йодированного контрастного вещества, после чего проводилась мобилизация сустава для втягивания контраста в кисту. Затем использовались точечные рентгенограммы или флюороскопия для обнаружения наличия контраста в кистах. Недостатками этого метода являются использование ионизирующего излучения и использование инвазивных методов для введения контраста.
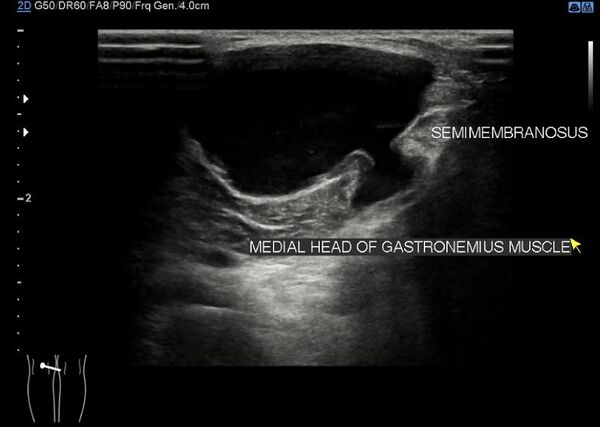
Преимущества ультразвука позволяют заменить артрографию на ультразвук. Преимущества включают низкую стоимость, неинвазивное использование и отсутствие радиации. Основной недостаток - зависимость от оператора. Ультразвук способен обнаруживать кисты Бейкера почти на 100%, но не может отличить их от других состояний, таких как менисковые кисты или миксоидные опухоли, также не видит другие состояния в колене, которые часто связаны с этими кистами.
Золотым стандартом для диагностики кист Бейкера и их дифференцировки от других состояний остается магнитно-резонансная томография. Она позволяет оценить аномалии мягких тканей и обладает дополнительным преимуществом в точной диагностике сопутствующих суставных нарушений[10], что позволяет оценить весь спектр связанных с ними нарушений.
Состояния, такие как менисковые кисты, легче дифференцируются от кист Бейкера при помощи МРТ, чем ультразвука. Это может быть золотым стандартом, но также и дорогостоящей методикой, поэтому ультразвук следует рассматривать как скрининговую методологию, если оценка внутрисуставных структур не является необходимой.[11]
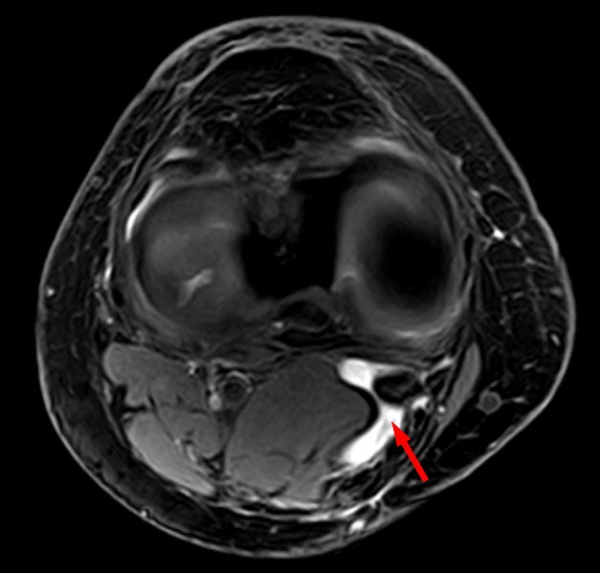
Киста Бейкера на аксиальной МРТ с каналом, соединяющим полуперепончатую мышцу и медиальную головку икроножной мышцы
|
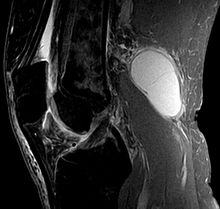
Киста Бейкера на МРТ, сагиттальное изображение
|
Измерения результата
Измерения результата используются для определения и оценки ожидаемых результатов терапии/процедуры, которые можно сравнить с полученными результатами у пациента.
- Шкала боли университетов Западного Онтарио и Макмастера (WOMAC): Многомерный инструмент, измеряющий 17 функциональных активностей, 5 болевых активностей и категории ригидности суставов. Измеряет боль и дисфункцию
- Визуальная аналоговая шкала (VAS): Измеряет боль в диапазоне от 0 до 10. От отсутствия боли до крайней боли. Легко для пациента отметить, насколько силен его/её болевой синдром.
- Классификация Раушнинга и Линдгрена (RL): используется для оценки исхода и терапевтической эффективности. Оценка проводятся от 0 до 3
- Шкала Ньюкасл-Оттава (NOS): Простая шкала для оценки качества нерэндомизированных контролируемых исследований [12][13][14]
Обследование
У пациентов с кистой Бейкера часто наблюдаются симптомы менисковой или хондральной патологи, которые можно проверить тестом МакМюррея.[10] Симптомы, связанные с подколенной кистой, редки. Если эти симптомы присутствуют, они могут быть связаны с размером кисты и включать заднюю или задне-медиальную полноту и боль, припухлость и ригидность. Наиболее распространенные симптомы - это подколенное вздутие и задняя боль. Пациенты также могут жаловаться на боль, возникающую при полном разгибании колена.[11] Во время обследования может быть полезно тестирование сгибания колена.
У пациентов с большими кистами может развиться потеря сгибания колена из-за механической блокировки, вызванной кистами. Обследование часто выявляет патологию менисков или хондрального хряща колена, может быть пальпируемая заднемедиальная полнота или нежность. Пальпируемая киста часто тверда при полном разгибании колена и мягка при его сгибании. Это обнаружение известно как “признак Фуше” и объясняется компрессией кисты. При разгибании икроножная и полуперепончатая мышцы приближаются друг к другу и капсула сустава сжимает кисту к глубокой фасции. Механизм признака Фуше полезен для отличия кист Бейкера от образований таких, как аневризмы подколенных артерий, адвентициальные кисты, ганглии и саркомы, для которых пальпация массы не зависит от положения колена, поэтому это считается тестом для обнаружения кисты Бейкера.[6][15]
Медицинское управление
Иногда отсутствие лечения или простые поддерживающие меры могут привести к спонтанному решению или уменьшению симптомов. Если этого не происходит, инвазивные и хирургические техники могут быть вариантом.[4][6]
Бессимптомная подколенная киста часто со временем проходит и исчезает самостоятельно. Если проявляется симптоматика, покой может уменьшить боль, которую вызывает бурса, можно принимать нестероидные противовоспалительные препараты (НПВС) для облегчения боли и ограничить движение, также чередовать с льдом.
Если боль длится, может быть рекомендована последующая инъекция стероидов с раствором анестетика и стероида, которая может ослабить боль, но не препятствует рецидиву кисты. Это только временное решение.[4]При подколенной кисте воспалительного происхождения достаточно лечить основное заболевание. Когда основное заболевание не лечится, киста Бейкера может вернуться. Должно быть проведено артроскопическое исследование и лечены все патологические состояния до рассмотрения вопроса об удалении подколенной кисты.[4]
Киста может быть удалена хирургически, если она становится слишком большой или вызывает симптомы, такие как дискомфорт, ригидность или болезненное опухание.[10][9] Существует три хирургических техники для лечения кисты: общий задний доступ, заднемедиальный доступ и медиальный внутрисуставный доступ. Первые две техники направлены на удаление кисты. В последней технике делается отверстие в кисте, которое затем закрывается. Подколенная киста в конечном итоге исчезает.[4]
Управление физиотерапией
Массаж льдом[16] в течение 15 минут каждые 4-7 часов уменьшает воспаление. Лечение основано на принципах R.I.C.E (покой, лед, сжатие и возвышение), за которыми следуют упражнения на создание мышечного тонуса.
Реабилитационная программа может улучшить контроль коленного сустава за счет упражнений на диапазон движений[16]. Это увеличит движение сустава, а также повысит гибкость. Физиотерапевт предоставит программу мобильности, программу растяжения подколенного сухожилия и параллельную программу укрепления квадрицепса, которая должна повторяться несколько раз в день. Это приведет к уменьшению боли примерно через 6-8 недель.
Проводится эксперимент, сравнивающий ультразвуковые инъекции кортикостероидов с горизонтальной терапией. 60 человек были разделены на три группы: только инъекции (группа А), только горизонтальная терапия (группа B) и (группа C), которым были предоставлены как инъекции, так и горизонтальная терапия. Горизонтальная терапия проводилась через специфическое коммерческое устройство, и они следовали инструкциям, предоставленным производителем. У пациентов в группах A и C уровень боли был ниже через месяц. Группа C имела самые низкие баллы VAS, а группа C также показала лучшие результаты по WOMAC. В группе B и C также наиболее улучшены показатели жесткости и инвалидизации.[12]
| [17] | [18] |
Клинический итог
Кисты Бейкера имеют различные причины, поэтому найти одно решение сложно. Наиболее распространенное лечение является инвазивным, таким как инъекции кортикостероидов[1] и НПВС или хирургическое вмешательство. Когда боль усиливается, инъекция может помочь облегчить боль. Однако это не может гарантировать, что киста не вернется. Часто киста исчезает сама по себе. Однако это не всегда так. Пациент, испытывающий сильную боль от кисты Бейкера, может использовать лед[19] или НПВС, чтобы уменьшить боль. На этом этапе необходимо провести дополнительные исследования по физиотерапии, применяемые к пациентам с кистой Бейкера.
Ссылки
- ↑ 1.0 1.1 1.2 1.3 Di Sante, L., Paoloni, M., Ioppolo, F., Dimaggio, M., Di Renzo, S., & Santilli, V. Ультразвуковая аспирация и инъекция кортикостероидов в кисты Бейкера при остеоартрите коленного сустава: проспективное наблюдательное исследование. American Journal of Physical Medicine & Rehabilitation.2010; 89(12): 970-975.
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 Larking P. Обзор причин – менисковые кисты. Новая Зеландия: ACC; 2010.
- ↑ Уолтер Б. Грин, MD - редактор. 2-е издание. Основы ухода за опорно-двигательным аппаратом. Раздел 6, Колено и нижняя часть ноги - подколенная киста: 2001:397-398
- ↑ 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 4.9 Fritschy, D., Fasel, J., Imbert, J. C., Bianchi, S., Verdonk, R., & Wirth, C. J. Подколенная киста. Коленный хиругия, спортивная травматология, артроскопия. 2006; 14(7): 623-628.
- ↑ 5.0 5.1 5.2Bowen, D., Gill, J. R., Pulido, P. G., Melton, J. T. K., & Cross, M. Паплитеальная киста, представленная спереди, охватывающая. Archives of Bone and Joint Surgery.2018; 6(5): 420.
- ↑ 6.0 6.1 6.2 6.3 6.4 Herman, A. M., & Marzo, J. M. Паплитеальные кисты: современный обзор. Orthopedics. 2014;37(8):678-684.
- ↑ 7.0 7.1 7.2 Sanchez JE, Conkling N, Labropoulos N. Синдромы компрессии нейроваскулярного пучка подколенной области из-за кисты Бейкера. Journal of vascular surgery. 2011 Dec 1;54(6):1821-9.
- ↑ 8.0 8.1 Constantinou, M., & Vicenzino, B. Дифференциальная диагностика мягкотканного образования в икре. Journal of Orthopaedic & Sports Physical Therapy.2005; 35(2):88-94.
- ↑ 9.0 9.1 Handy, J. R. Паплитеальные кисты у взрослых: обзор. In Seminars in Arthritis and Rheumatism. 2001; 31(2):108-118). WB Saunders.
- ↑ 10.0 10.1 10.2 10.3 Torreggiani, W. C., Al-Ismail, K., Munk, P. L., Roche, C., Keogh, C., Nicolaou, S., & Marchinkow, L. O. Спектр изображений кисты Бейкера (подколенной). Clinical radiology.2002;57(8): 681-691.
- ↑ 11.0 11.1 Frush, T. J., & Noyes, F. R. Киста Бейкера: диагностические и хирургические соображения. Sports health.2015;7(4): 359-365.
- ↑ 12.0 12.1 Di Sante, L., Paoloni, M., Dimaggio, M., Colella, L., Cerino, A., Bernetti, A., ... & Santilli, V. Ультразвуковое аспирационное и кортикостероидное инъекционное лечение по сравнению с горизонтальной терапией для лечения остеоартрита коленного сустава с осложненной кистой Бейкера: рандомизированное контролируемое исследование. Eur J Phys Rehabil Med.2012; 48(4): 561-7.
- ↑ Zhou, X. N., Li, B., Wang, J. S., & Bai, L. H. Хирургическое лечение подколенной кисты: систематический обзор и мета-анализ. Journal of orthopaedic surgery and research.2016;11(1): 22.
- ↑ Bandinelli, F., Fedi, R., Generini, S., Porta, F., Candelieri, A., Mannoni, A., ... & Cerinic, M. M. (2012). Долгосрочное ультразвуковое и клиническое наблюдение за инъекцией кист Бейкера с кортикостероидами при остеоартрите коленного сустава. Clinical rheumatology. 2012;31(4):727-731.
- ↑ Canoso, J. J., Goldsmith, M. R., Gerzof, S. G., & Wohlgethan, J. R. Признак Фуше кисты Бейкера. Annals of the rheumatic diseases. 1987; 46(3): 228.
- ↑ 16.0 16.1 Website-peak-physio.com.au.Доступно по ссылке:https://www.peak-physio.com.au/education/bakers-cyst/ [Последний доступ 02/05/2022]
- ↑ Westside-Medical. Лечение кисты Бейкера при участии доктора Блэйка Стейкера Westside-Medical. Доступно по ссылке: http://www.youtube.com/watch?v=xjX9jBWXLkM [последний доступ 12/09/14]
- ↑ TheGVideo. Массаж кисты Бейкера. Доступно по ссылке: http://www.youtube.com/watch?v=ETorNuyS4JA [последний доступ 12/09/14]
- ↑ Website-Musculaskeletal Australia. Доступно по ссылке:https://msk.org.au/ [Последний доступ 01/05/2022]
