Почему коммуникация важна?

Клиническое обследование сталкивается с вызовом в отношении его точности и значения. Прогресс в исследованиях показал низкую надежность и валидность многих клинических тестов, в то время как более высокая точность связана с изображением и диагностическими сканами[1]. Однако, если подходить к теме с точки зрения стоимости и доступности, перспективы меняются. Ограниченный географический доступ к продвинутым медицинским диагностическим инструментам и отсутствие доступности налагают ограничения на использование таких технологий. Поэтому клиническое обследование до сих пор является ценным инструментом в клинической практике.
Несмотря на то, что лабораторные тесты и изображение являются золотым стандартом, их неправильное использование может навредить[2] и способствовать гипердиагностике, приводящей к дополнительной психологической и поведенческой потенциальному вреду[3]. Сила осторожных рук, проводящих систематическое физическое обследование, все еще превосходит технологическую эру[4].
Тщательное и эффективное физическое обследование считается искусством, которое не только важно для правильной диагностики, но и строит отношения между пациентом и врачом. Пропуск физического обследования воспринимается пациентами как недостаточное внимание[2]. Межличностные аспекты и хорошая коммуникация увеличивают удовлетворение пациента[5]. Это важная практика, которая показала, что улучшает готовность пациента участвовать в лечении[6]. Исследование Хинчлифа и Лавина[7] показало, что коммуникация физиотерапевта с пациентом является ключевым фактором удовлетворенности пациентов и соблюдения плана лечения.

Эффективная коммуникация с пациентами улучшает эффективность консультации, демонстрируя поддержку и сотрудничество, и снижает конфликты и жалобы. Преимущества хорошей коммуникации не ограничиваются только пациентами. Удовлетворенность клинициста, понимание и запоминание также улучшаются, когда клиницист занимается добросовестной коммуникацией[8].
Коммуникация определяется как набор процедур для улучшения результатов лечения. Хорошая коммуникация — это выученное умение, а не черта характера[8].
Обучение эффективной коммуникации похоже на становление профессиональным теннисистом. Овладение спортом требует сосредоточенности на навыках и стратегиях. Подобно любому другому навыку, хорошая коммуникация, ориентированная на пациента, ухудшится, если вы прекратите её практиковать. Опыт, хотя и является укреплением привычки, не всегда тщательно различает хорошие и плохие привычки[8].
Модель Калгари–Кембридж
Модель Калгари–Кембридж была разработана в 1996 году[9]. Это практическая модель, которая включает физические, психологические и социальные аспекты консультации. Модель поощряет ведение записей таким образом, чтобы это не мешало демонстрации интереса и сочувствия.
Модель также поощряет делиться мыслями с пациентом, раздумывая вслух и принимая нарратив пациента.
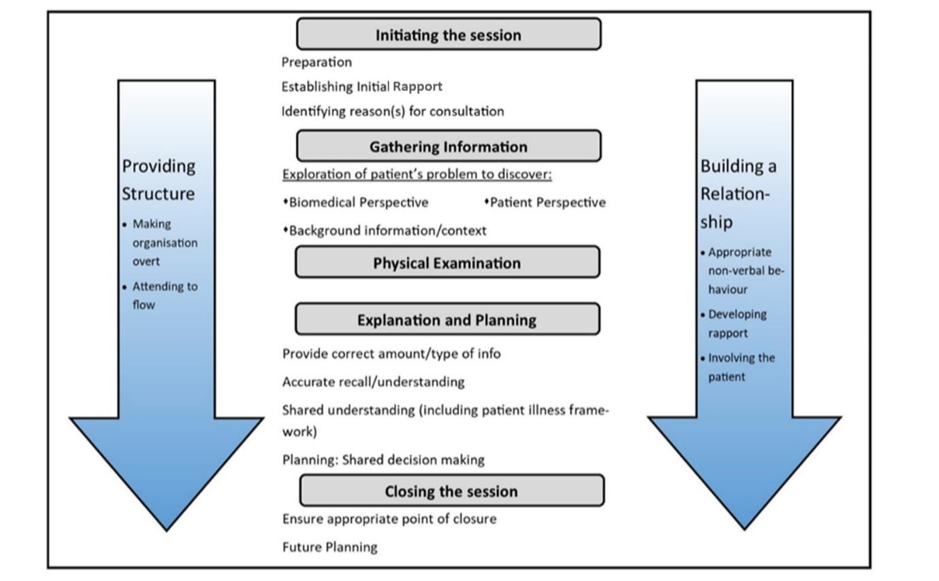
Она обеспечивает структуру для обеспечения плавного течения консультации, ставя пациента в центр, чтобы он чувствовал себя контролирующим ситуацию[10].
Этапы консультации согласно модели Калгари–Кембридж:
- Начало сессии: цель этого этапа — установить раппорт и понять причины консультации.
- Сбор информации: задавать как открытые, так и закрытые вопросы, улавливать подсказки и исследовать идеи, опасения и ожидания пациента. На этом этапе клиницист разрабатывает структуру консультации, которая продолжается до конца сессии и обеспечивает поток процесса.
- Физическое обследование: будет обсуждено более подробно далее в этой статье.
- Объяснение и планирование: обсудить план лечения и проверить понимание пациента. Рекомендуются письменные материалы, инфографика и связанные с ней информационные буклеты для обеспечения ясности объяснений.
- Завершение сессии путем резюмирования и обеспечения того, чтобы согласованный план был понятен[10].

Как стать хорошим коммуникатором?
Пять основных элементов, описанных для улучшения навыков общения [8]:
- Изучение систематического изложения и определения навыков
- Наблюдение за учениками, выполняющими навыки (например, клинический надзор, слежение за коллегами и экспертами)
- Запрос подробной обратной связи
- Практика и репетиция изученных навыков
- Повторение процесса
Исследование, проведенное Кингом и Хоппом[11], описало лучшую практику ориентированного на пациента ухода в следующей таблице (адаптировано из Исследование коммуникативности, ориентированное на пациента Найтона[12]:
| Цель | Ответственность клинициста | Навыки общения |
| Развитие отношений между клиницистом и пациентом отношений | Установление взаимопонимания Показывать открытость Проявлять уважение, заботу и приверженность Признавать чувства и эмоции | Приветствовать пациента тепло и соответствующим образом Поддерживать зрительный контакт Показывать интерес Активно слушать Проявлять эмпатию |
| Сбор информации | Определение цели визита Изучение физиологических симптомов (болезнь) Понимание позиции пациента (недомогание) | Задавать открытые вопросы Позволить пациенту закончить ответы (слушать) Уточнять и резюмировать информацию Изучать влияние недомогания на пациента |
| Предоставление информации | Определение информационных потребностей пациента Делиться информацией Преодоление барьеров грамотности в области здоровья | Говорить просто и избегать жаргона Поощрять вопросы Проверять понимание |
| Совместное принятие решений | Определение целей пациента Намечать совместный план лечения | Изучать предпочтения пациента Определять барьеры для выбора лечения Достичь соглашения |
| Обеспечение успеха лечения | Оценка способности пациента к самоуправлению Организовать необходимую поддержку Отстаивать и помогать пациенту в системе здравоохранения | Резюмировать план лечения Выявлять понимание пациента Обсуждать последующие действия |
Эффективное общение при физическом обследовании
В отличие от сбора субъективного анамнеза, где пациент играет активную роль, во время физического обследования роль пациента меняется[1]. Врач может облегчить этот процесс, направляя пациента на протяжении всего обследования, зная, что пациенты начинают обследование с некоторой неопределенностью. Вашему пациенту необходимо понять процесс и следовать вашей мысли.
Следующие советы и рекомендации по хорошим навыкам общения помогут вам пройти через процесс физического обследования[1]:
Информирование
Информирование заключается в том, чтобы сообщать пациенту, что вы собираетесь сказать или сделать, чтобы помочь ему почувствовать себя менее тревожным и дать чувство контроля. Это достигается предоставлением краткого резюме предыдущего и следующего этапов обследования[13]. Например, после сбора субъективного анамнеза при мышечно-скелетном (МСК) состоянии врач может информировать следующим образом:[1]
"Собрав всю информацию от вас, у меня есть несколько идей относительно причины вашего дискомфорта. Теперь мы перейдем к физическому обследованию, чтобы попытаться уточнить структуры, ответственные за ваши симптомы. Сначала я хочу оценить, как вы в целом двигаетесь, а затем одновременно проверить возможное участие ваших позвоночных суставов, мышц и нервов в вашей боли в спине. Я буду руководить вами в выполнении нескольких движений, и как только вы почувствуете знакомую боль, я попрошу вас сообщить мне и переместиться из неудобного положения."
Это создает основу для пациента, информируя его о полученной информации, о том, что ожидать дальше и какую обратную связь от него ждут.
Прикосновение
Прикосновение предполагает профессиональное чувство и является выражением заботы и сочувствия[14]. Пальпация всегда считалась мощным диагностическим инструментом. В сфере физиотерапии прикосновение создает безопасное пространство и усиливает упражнения и модификацию симптомов. Прикосновение дает профессионалам возможность общаться "за пределами слов"[15]. Это особенно полезно для пациентов в стрессе, особенно если вербальное общение ограничено, а для некоторых пациентов оно имеет эмоциональное и духовное значение. Однако прикосновение также может вызывать потенциальные осложнения, если воспринимается как неподобающее и непрофессиональное, создавая вызовы для ключевых клинических навыков[16]. Пальпация чувствительных областей, таких как гениталии, или если исследуемая область не связана непосредственно с основной областью жалоб, может вызвать у пациентов чувство дискомфорта и желание защитить свое личное пространство. В этом отношении важно соблюдать осторожность, уважая культурные особенности и обращение с определенными группами населения, такими как дети и пациенты противоположного пола, особенно если врач мужчина, а пациент женщина[1].
Врачи должны быть внимательны к личному пространству своих пациентов, проявлять уважение и оставаться осторожными с предпочтениями пациента в отношении личных предпочтений, культуры, пола, возраста и т. д. Они должны решить, если, когда и как прикасаться, согласовывая личные и профессиональные границы, специфичные для каждого пациента[14].
Просите разрешение прикоснуться, даже если пациент ожидает, что вы прикоснетесь к нему. Это этично и человечно проявлять уважение к личному пространству пациента.
Раздевание
Хотя большинство пациентов могут комфортно относиться и понимать необходимость раздевания для обследования, некоторые могут проявлять сдержанность. Информирование пациентов заранее о том, что им, возможно, потребуется раздеться, поможет облегчить этот процесс. Вам также может потребоваться устно уведомить пациентов и получить их согласие перед началом обследования.
Перед тем, как попросить пациента раздеться, определите необходимость раздевания и сколько должно быть обнажено. Если вы чувствуете их дискомфорт, вы можете предложить полотенце или халат, чтобы минимизировать обнажение областей. У всех пациентов есть право на конфиденциальность и достоинство[17] и, следовательно, право отказаться раздеваясь. В этом случае неэтично оказывать давление или настаивать на раздевании пациента, но объясните им, с уважением, что недостаточное обнажение тела может привести к клинической ошибке и увеличивает риск ошибочного диагноза или недобросовестного управления[1]. Правильное драпирование пациентов, предоставление халатов или шорт являются хорошими альтернативами раздеванию и помогают пациентам чувствовать себя более комфортно[17].
Краткое резюмирование
Кратко резюмируйте предварительную клиническую гипотезу, используя легкопонимаемую терминологию, учитывая, что резюме не является окончательным. После интервью обсудите предварительную гипотезу с вашим пациентом, чтобы информировать его, что вам нужно проверить и исключить, используя короткие, простые предложения.
Пациенты имеют право прекратить процесс в любое время, и хорошей практикой будет информировать их о том, что они имеют это право. Они могут занять более активную роль, задавая вам вопросы или добавляя больше информации во время обследования. Избегайте использования жаргона. Специфическая команда для движения должна быть ясной и легкопонимаемой с использованием словесной инструкции, физической демонстрации или мануальной помощи, или их комбинирования.
Также важен тон, который используется для общения, и терапевту следует избегать использования родительского авторитетного тона. Дайте пациенту возможность попросить разъяснений, если они не поняли команду, это особенно актуально для удаленных консультаций, проводимых по телефону.
По данным Национальной оценки взрослой грамотности, только 12% взрослых имеют высокий уровень грамотности в области здравоохранения. Иными словами, 9 из 10 взрослых могут не иметь навыков, необходимых для управления своим здоровьем и предотвращения заболеваний. Полезно предположить, что у всех пациентов низкий уровень грамотности в области здравоохранения, замедляя темп, говоря простыми, не медицинскими терминами и используя соответствующие техники общения, которые обеспечивают понимание.
Необходимо предоставлять время для пациентов и их семей, чтобы задать вопросы, спрашивая "Какие у вас есть вопросы?" вместо "У вас есть вопросы?". Проверьте понимание пациента, попросив их пересказать это своими словами, а не просто повторить, чтобы убедиться, что сообщение понято[12].
Избегайте отрицательного режима
Избегайте отрицательного режима при исправлении модели движения пациента. Старайтесь избегать выражений, таких как: "нет, не так!". Вместо этого используйте положительные утверждения и предоставляйте обратную связь. Например, если пациент выполняет боковое сгибание поясничного отдела, но вместо бокового сгибания выполняют комбинацию вперед сгибания и бокового сгибания. Чтобы повысить уверенность вашего пациента и усилить его мотивацию, ваш ответ может быть таким: "Хорошая работа, я хочу, чтобы вы повторили движение, сосредоточившись на боковом перемещении. Да, так выглядит лучше."
Использование положительного утверждения при предоставлении обратной связи без акцента на ошибке повышает уверенность пациента в выполнении движения[1]. Может быть необходимо перефразировать свою команду или описать ее более простыми словами, чтобы облегчить понимание пациентом выполнения правильного движения. Например, вместо того чтобы говорить пациенту двигаться чисто вбок, можно попросить повторить движение, скользя рукой вниз по боковой части ноги, насколько он может. Эта техника особенно полезна для пациентов, испытывающих некоторую тревогу или низкий уровень когнитивного развития.
Лечение несовершеннолетних
Согласие родителей является юридическим требованием для лечения детей[18]. Родители являются неоценимыми помощниками в организации подхода и проведения лечения. Их можно привлечь к участию в сеансе, попросив родителя помочь ребенку и объяснить команды так, чтобы они были поняты.
Обратная связь
Непрерывная обратная связь на протяжении обследования - это еще один способ практики хорошего общения. Некоторые пациенты могут чувствовать себя смущенными и уязвимыми, особенно когда они не понимают значимость движений, выполняемых во время обследования. Предоставление обратной связи и объяснение результатов может облегчить дискомфорт пациента. Хорошей практикой также является делиться положительными результатами, а не сосредотачиваться только на проблемах. Это снижает фактор тревожности и дает пациенту некоторое положительное утверждение относительно их движения и их тела, разрушая всю идею хрупкости.
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Fourie M. Коммуникация при физикальном осмотре. Курс Physioplus 2021
- ↑ 2.0 2.1 Asif T, Mohiuddin A, Hasan B, Pauly RR. Важность тщательного физикального осмотра: утраченная искусство. Cureus. 2017 Май;9(5).
- ↑ Singh H, Dickinson JA, Thériault G, Grad R, Groulx S, Wilson BJ, Szafran O, Bell NR. Передиагностика: причины и последствия в первичной медицинской помощи. Канадский семейный врач. 2018 Сен 1;64(9):654-9.
- ↑ van Galen LS, Bos PP. Вы можете оставить рубашку: аускультация кожи врачом. Европейский журнал внутренней медицины. 2018 Июн 1;52:e39-40.
- ↑ Jalil A, Zakar R, Zakar MZ, Fischer F. Удовлетворенность пациента взаимодействием с врачом: смешанное исследование среди пациентов с сахарным диабетом в Пакистане. Исследование медицинских услуг BMC. 2017 Дек 1;17(1):155.
- ↑Kourkouta L, Barsamidis K, Lavdaniti M. Коммуникационные навыки во время клинического осмотра пациентов. Progress in Health Sciences. 2013;3(1):119.
- ↑ Hinchliffe NC, Lavin N. Почему пациенты с болью в пояснице предпочитают не заниматься физиотерапией после оценки? International Journal of Therapy & Rehabilitation. 2018 Mar 2;25(3): 120-127.
- ↑ 8.0 8.1 8.2 8.3 Kurtz SM. Врачебно-пациентская коммуникация: принципы и практики. Canadian Journal of Neurological Sciences. 2002;29(S2):S23-9.
- ↑ Kurtz, S.M., Silverman, J.D.. Калгари-Кембриджсские рекомендованные наблюдательные руководства: пособие по определению учебных программ и организации обучения в программах тренинга по коммуникации. Med. Educ. 1996 30, 83–89.
- ↑ 10.0 10.1 Denness C. Что такое модели консультации?. InnovAit. 2013 Sep;6(9):592-9.
- ↑ King A, Hoppe RB. "Лучшие практики" для ориентированной на пациента коммуникации: обзор. Journal of Graduate Medical Education. 2013 Sep;5(3):385-93.
- ↑ 12.0 12.1 Naughton CA. Ориентированная на пациента коммуникация. Pharmacy. 2018 Mar;6(1):18.
- ↑ Nursing on the Move. Советы по коммуникации - Директивные навыки: указатели. 2016.
- ↑ 14.0 14.1 Kelly MA, Nixon L, McClurg C, Scherpbier A, King N, Dornan T. Опыт прикосновения в здравоохранении: мета-этнография через медицинские профессии. Qualitative health research. 2018 Jan;28(2):200-12.
- ↑ Mengshoel AM, Bjorbækmo WS, Sallinen M, Wahl AK. "Это занимает время, но восстановление того стоит" - Качественное исследование опыта длительного использования физиотерапии в первичном медицинском обслуживании. Physiotherapy Theory and Practice. 2019 May 13:1-1.
- ↑ Feilchenfeld Z, Dornan T, Whitehead C, Kuper A. Ультразвук в обучении студентов медиков: систематический и критический обзор. Medical education. 2017 Apr;51(4):366-78.
- ↑ 17.0 17.1 Johnson GM, Little R, Staufenberg A, McDonald A, Taylor KG. Как они себя чувствуют? Перспективы пациентов о покрывалах и достоинстве в условиях физиотерапевтического амбулаторного приёма: Пилотное исследование. Manual therapy. 2016 Dec 1;26:192-200.
- ↑ Alderson P. Согласие детей и зона родительского усмотрения. Clinical Ethics. 2017 Jun;12(2):55-62.
- ↑ Навыки общения: Ориентированный на пациента подход. Доступно по:https://www.youtube.com/watch?v=S4wWClQhZaA[последний доступ 18/01/2021]
