Определение/Описание
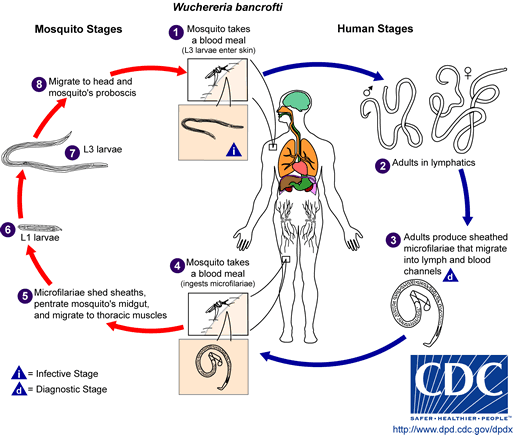
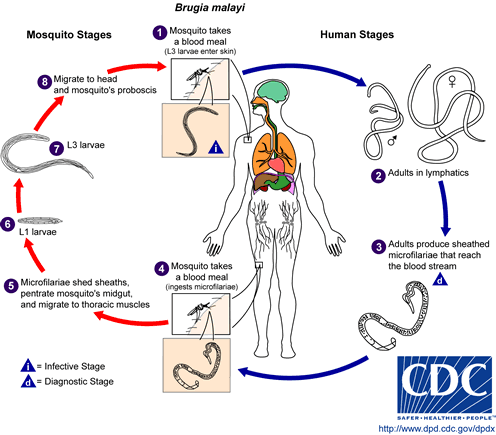
Лимфатический филяриатоз — это заболевание, вызванное паразитарной инфекцией одним из трех видов нематод: Wuchereria bancrofti, Brugia malayi или Brugia timori. Микроскопические черви попадают в организм человека через укус комара — как у детей, так и у взрослых — и могут жить в лимфатической системе до 5-7 лет. Хотя большинство инфицированных людей не проявляют симптомов, небольшой процент людей разовьет экстремальный лимфедем и множественные вторичные инфекции в результате многолетнего воздействия паразитов[1].
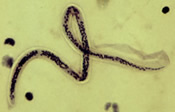 | 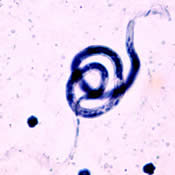 |
| Wuchereria bancrofti CDC | Brugia malayi CDC |
Распространенность
По оценкам, более 120 миллионов человек в 80 странах мира в настоящее время инфицированы одной из трех видов нематод. Более 90% из этих 120 миллионов человек заражены филярием Wuchereria bancrofti, а большинство оставшихся ~10% заражены филярием Brugia malayi. Отчеты также свидетельствуют о том, что более 40 миллионов человек значительно страдают от инвалидности и деформаций, вызванных заболеванием[2].
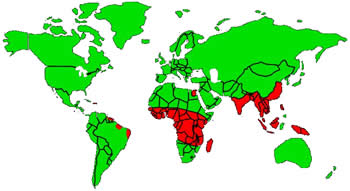
Лимфатический филяриатоз имеет эндемическую распространенность в тропиках и субтропиках Юго-Восточной Азии, Африки, на Индийском субконтиненте, островах Тихого океана, а также в некоторых частях Карибского бассейна и Латинской Америки[1][3].
Общая глобальная элиминация лечения:
| Регион | Количество стран, проходящих лечение | Общее количество лечений (в миллионах) | Общее количество лечений детей (в миллионах) |
| Африка | 17 | 51 | 12.8 |
| Америка | 4 | 2.7 | 0.8 |
| Восточный Средиземноморье | 2 | 0.5 | 0.1 |
| Меконг Плюс | 5 | 15.9 | 4.9 |
| Тихий океан | 14 | 0.3 | 0.09 |
| Юго-Восточная Азия | 9 | 0.4 | 44.6 |
| Итого | 51 | 496.2 | 63.5 |
(График предоставлен: http://www.filariasis.org/press_centre/FAQs.htm
Характеристики/Клиническое представление
Большинство людей, инфицированных филяриатозом, не проявляют явных клинических признаков или симптомов, хотя у них наблюдаются нарушения лимфатического дренажа. По оценкам, только одна треть инфицированных филяриальными нематодами проявляет очевидные клинические признаки заболевания. Эксперты связывают тяжесть симптомов с положительной корреляцией между длительным временем воздействия и накоплением червей[1].
ОСТРЫЕ Признаки и Симптомы
- Аденолимфангит
- Филяриальная лихорадка
- Тропическая легочная эозинофилия
Острый аденолимфангит: Характеризуется болезненной лимфаденопатией и ретроградным лимфангитом, которые чаще всего поражают паховые узлы, гениталии и нижние конечности, приводя к сильному отеку, элефантиазу и иногда к разрушению кожи и вторичным инфекциям. Вспышки могут длиться 4-7 дней и возникать до 4 раз в год, в зависимости от тяжести лимфедемы[4].
Филяриальная лихорадка: Часто это острая лихорадка, возникающая независимо от других признаков лимфаденопатии. Филяриальная лихорадка иногда ошибочно ставится как проявление малярии и других тропических заболеваний из-за отсутствия сопутствующих симптомов.
Тропическая легочная эозинофилия: Наиболее часто встречается у молодых мужчин и вызывается микрофиляриями, застрявшими в легких. Иммунная система демонстрирует респираторную "гиперответственность" на проблему, вызывая чрезмерный ночной хрип.
ХРОНИЧЕСКИЕ Признаки и Симптомы[5][6][7]:
- Лимфедема
- Патология почек
- Вторичные инфекции
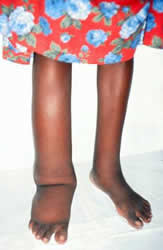
Лимфедема: Обычно вовлекает сосуды паховых и подмышечных лимфатических узлов, поражая все четыре конечности. Ранняя стадия лимфедемы обычно характеризуется ямочками, но более хронические стадии проявляют некоторая уплотненность окружающих тканей, что со временем приводит к гиперпигментации и гиперкератозу. Хронические проявления могут также затрагивать грудь и мужские гениталии. Гидроцеле (отек мошонки) может превышать 30 см в диаметре, но обычно безболезненное, если отсутствует бактериальная инфекция.
Патология почек: Когда лимфатические сосуды почечной системы блокируются, лимфа может проходить в почечную полость. Хилурия, или лимфа в моче, вызывает молочную окраску выделяемой мочи. Гематурия и протеинурия также могут присутствовать и в конечном итоге вызвать дефицит питания и анемию.
Вторичные инфекции: Бактериальные и грибковые инфекции становятся проблематичными при лимфатическом филяриазе из-за отеков, создающих кожные складки и разрывы кожи.

Сопутствующие заболевания
добавить текст здесь
Медикаменты
Диэтилкарбамазин[8] (ДЭК)
- Препарат выбора для лечения лимфатического филяриаза, вызванного любым из трех нематодов
- Мощный микрофилярицидальный агент, но механизм действия неясен
- Также уничтожает около 50% взрослых червей
- Не распространяется для использования в США, но может быть получен через CDC по протоколу нового исследуемого препарата
- Добавлен в соль в некоторых эндемичных регионах
- Побочные эффекты включают лихорадку, головную боль, анорексию, тошноту и артралгию.
- Не подходит для использования во время беременности
- Одноразовая доза может снизить микрофилярией на 90% при филяриазе W.bancrofti
- Нет значительного воздействия на жизнеспособность взрослых червей, поэтому результаты не устойчивы без повторных доз
- Может быть полезен в отношении фертильности червей
- Нет прямого влияния на микрофилярий; медленный спад в течение 6-8 недель
- 14-дневные курсы лечения показывают значительное уменьшение макрофилярий
- Одновременно предотвращает размножение взрослых червей и оказывает макрофилярицидальные эффекты до 80-90%
- Клиническое улучшение отека
- Минимальные побочные реакции
Рекомендованное лечение?
Нет одного наилучшего лечения филяриаза. Эффективность наиболее высока при использовании комбинации лекарственных препаратов; наиболее часто, ДЭК в дополнение к Ивермектину или Альбендазолу. К сожалению, некоторые эндемичные регионы также подвержены инфекциям другими нематодами: онхоцеркозом (также известным как речная слепота) и лоазом (также известным как африканский глазной червь). Использование либо ДЭК, либо Ивермектина у тех, кто имеет сопутствующие инфекции, может вызвать серьезные побочные эффекты, включая но не ограничиваясь энцефалопатией[1][11].
Диагностические тесты/Лабораторные тесты/Лабораторные значения
Неспецифические аномалии тестов[12]:
- Эозинофилия (>3000/микролитр)
- Микроскопическая гематурия
- Микроскопическая протеинурия
Кровяные мазки:
- Образцы берутся обычно между 10 вечера и 2 утра из-за пикового времени укусов комаров-переносчиков
- 20 микролитров крови может обнаружить микрофилярий, но для диагноза может потребоваться 1 мл образец крови
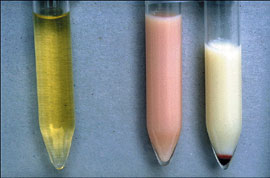
- >10,000 микрофилярий на 1 мл крови можно найти в эндемичных регионах
- Образцы окрашиваются и центрифугируются
- Виды микрофилярий можно различить по морфологическим характеристикам
Тесты на антитела:
- Серологическое тестирование на филяриальные антитела может обнаружить повышенные уровни IgG и IgE
- Плохая специфичность
- Не может различать виды филяриозов
- Не может различить между прошлыми и настоящими инфекциями
- Разрабатываются новые тесты, которые анализируют специфические анти-филяриальные антитела IgG4 для выявления активных инфекций[13]
Тесты на антигены:
- Обнаруживают присутствие взрослых червей
- Тесты на циркулирующий филяриальный антиген (ЦФА) считаются золотым стандартом для диагностики инфекций Wuchereria bancrofti
- Нет тестов на антигены, доступных для филяриоза Brugian malayi[14]
Радиология:
- Ультразвук может быть использован для обнаружения взрослых червей и разрушения сосудов
- Ультразвук может локализовать червей в лимфатических сосудах яичек и груди
- "Филяриальный танец", или постоянное движение живых червей, можно засечь при ультразвуковом изображении и иногда используется для мониторинга эффективности определенных методов лечения[15]
- Лимфосцинтиграфия используется для оценки степени разрушения лимфатической системы[16]
Этиология/Причины
Системное вовлечение[5][6][7]
1. Лимфатическое: Взрослые филярии могут жить в лимфатической системе до 7 лет, продолжая размножаться, что приводит к закупорке дренажа и разрушению сосудов.
2. Почки: Лимфатическая жидкость кишечника может откладываться в почечной лоханке и в конечном итоге попадать в мочу, чтобы быть выведенной из организма (хилурия). Это может привести к гипопротеинемии, гематурии и анемии, так как через мочу и лимфатическую жидкость теряются большие количества жиров и белков.
3. Дерматологическое: Ямчатообразные отеки, гиперпигментация и гиперкератоз являются результатом связанной лимфедемы. В тяжелых случаях у пострадавших развивается элефантиаз.
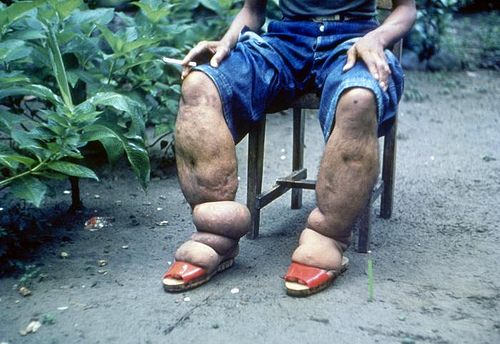
4. Репродуктивная система: У женщин часто встречается вовлечение тканей молочной железы и яичников (вместе с отеком верхних или нижних конечностей). У мужчин гениталии могут быть сильно поражены. Односторонний или двусторонний гидроцеле в мошонке (особенно в семенном канатике) может привести к деформации и потере половой функции.
5. Иммунная система: Другие бактериальные или грибковые инфекции часто развиваются как вторичный результат лимфатического филяриаза, главным образом из-за чрезмерных складок кожи и разрывов кожи.
Медицинское лечение[17][1][11] (текущие лучшие доказательства)
- Терапия рецептурными препаратами
- Профилактика
- Постинфекционное лечение
- Клинический уход
- Управление лимфедемой
- Мойте и сушите пораженный участок дважды в день
- Поднимайте нижние конечности ночью
- Регулярно выполняйте упражнения и двигайте пораженной конечностью
- Антибиотики/Топические препараты для небольших ран
- Удобная обувь
- Хирургия
- Гидроцеле
- Образование пациентов
- Консультирование пациентов
Профилактика для путешественников:
Хронические состояния ЛФ в целом не являются заботой для людей, желающих посетить эндемичные регионы мира, поскольку они не остаются там достаточно долго, чтобы накопить вредное количество микрофилярий, хотя были зарегистрированы следующие легкие, аллергоподобные симптомы: лимфангит/лимфаденит, крапивница, сыпь и периферическая эозинофилия. Рекомендации для путешественников следующие: носите длинные рукава и длинные брюки, спите под москитной сеткой или в кондиционированном помещении, используйте репеллент и оставайтесь в помещении или подальше от мест размножения москитов с сумерек до рассвета (это их предпочитаемое время укусов).
Управление физической терапией
Клинические проявления филяриаза, такие как лимфедема и элефантиаз, вызываются длительным воздействием филярий и москитов, которые их передают в эндемичных регионах. Эти пострадавшие обычно не активно заражены; скорее, они страдают от последствий многолетнего воздействия одного из трех нематодов. Медицинское управление не appropriated для этих индивидов.
Управление физической терапией болезни главным образом состоит из лечения от терапевта по лимфедеме, а также образования по уходу за кожей и гигиене. Также показаны надлежащие рекомендации по упражнениям и управлению лечением ран. Нетназначения интервенции физической терапией для гидроцеле; те, кто инфицированы, обычно не реагируют хорошо на ДЭЦ, и в некоторых случаях требуется хирургия[1].
Дифференциальные диагнозы[18]
Наиболее вероятные подозреваемые причины лимфаденопатии:
- Мононуклеоз
- Вирус Эпштейна-Барр
- Токсоплазмоз
- Цитомегаловирус
- ВИЧ
- Болезнь кошачьей царапины
- Фарингит
- Туберкулез
- Вторичный сифилис
- Гепатит В
- Лимфогранулема венереум
- Шанкроид
- Системная красная волчанка (СКВ)
- Ревматоидный артрит
- Лимфома
- Лейкемия
- Сывороточная болезнь
- Саркоидоз
- Болезнь Кавасаки
Причины лимфаденопатии, связанные с путешествиями:
- Кокцидиоидомикоз
- Бубонная чума
- Гистоплазмоз
- Клещевой тир (Scrub typhus)
- Африканский трипаносомоз
- Американский трипаносомоз
- Кала-азар
- Брюшной тиф
Отчеты о случаях/Кейс-стадии
Баррето СГ, Родригес Дж, и Пинто РГВ. Гранулема филярии тестикульной оболочки, имитирующая тестикульную неоплазию: случай из практики. Журнал медицинских случаев. 2008; 2(321).
Доступно на: http://jmedicalcasereports.com/content/2/1/321
Дженгиз Н, Саваш Л, Услю Й, Анарот А. Филяриаз у ребенка из южной Турции: случай из практики. Турецкий журнал педиатрии. 2006 Апр-Июн; 48(2):152-4.
Доступно на: http://www.ncbi.nlm.nih.gov/pubmed/16848117
Капур АК, Пури СК, Арора А, Упрети Л, Пури АС. Кейс-репорт: Филяриаз, представляющийся как внутрибрюшная киста. Индийский журнал радиологии и визуализации 2011; 21:18-20.
Доступно на: http://www.ijri.org/text.asp?2011/21/1/18/76048
Касли-Смит ДжР и Касли-Смит ДжР. Современное лечение лимфедемы II: Бензопироны. Австралийский журнал дерматологии. 1992; 33(2): 69-74.
Доступно на: http://onlinelibrary.wiley.com/doi/10.1111/j.1440-0960.1992.tb00082.x/abstract
Ресурсы
Жизнь с ЛФ (GlaxoSmithKline): http://www.gsk.com/community/filariasis/living.htm
Глобальный альянс по ликвидации ЛФ: http://www.filariasis.org
Центры по контролю и профилактике заболеваний: http://www.cdc.gov/parasites/lymphaticfilariasis/epi.html
Исследования тропических болезней: http://www.TropIKA.net
Всемирная организация здравоохранения: http://www.who.int/mediacentre/factsheets/fs102/en/
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 Центр по контролю и профилактике заболеваний. Поиск заболевания: филяриатоз. http://www.cdc.gov/parasites/lymphaticfilariasis/. (Доступно 27 февраля 2011).
- ↑ Лимфатический филяриатоз: заболевание и его контроль. Пятый отчет Экспертного комитета ВОЗ по филяриатозу. Tech Rep Ser ВОЗ 1992; 821:1.
- ↑ Нгвира БМ, Джабу ЧХ, Канйонголога Х и др. Лимфатический филяриатоз в округе Каронга на севере Малави: исследование распространенности. Ann Trop Med Parasitol 2002; 96: 137.
- ↑ Пани СП, Сривидья А. Клинические проявления банкрафтного филяриатоза с особым акцентом на градацию лимфедемы. Indian J Med Res 1995; 102:114.
- ↑ 5.0 5.1 Сети С, Мисра К, Сингх УР и др. Лимфатический филяриатоз яичника и мезосальпинкса. J Obstet Gynaecol Res 2001; 27:285.
- ↑ 6.0 6.1 Франко-Паредес К, Хидрон А, Штейнберг Дж. Женщина из Британской Гайаны с периодической болью в спине и лихорадкой. Хилурия, связанная с инфекцией, вызванной Wuchereria bancrofti. Clin Infect Dis 2006; 42:1297, 1340.
- ↑ 7.0 7.1 Дрейер Г, Оттесен ЕА, Галдино Э и др. Почечные отклонения у микрофилярийных пациентов с банкрафтным филяриатозом. Am J Trop Med Hyg. 1992; 46:745.
- ↑ Тиш Дж, Майкл Э, Казура ДжВ. Варианты массовой химиотерапии для контроля лимфатического филяриатоза: систематическое исследование. Lancet Infect Dis. 2005; 5:514.
- ↑ Цао ВК, Ван дер Плуг КП, Плеисер АП и др. Ивермектин для химиотерапии банкрафтного филяриатоза: мета-анализ эффекта однократного лечения. Trop Med Int Health. 1997; 2:393.
- ↑ Тейлор МДж, Макунде ВХ, Макгарри ХФ и др. Макрофилярицидная активность после лечения доксициклином Wuchereria bancrofti: двойное слепое рандомизированное плацебо-контролируемое исследование. Lancet 2005; 365:2116.
- ↑ 11.0 11.1 Всемирная организация здравоохранения. Поиск заболевания: Лимфатический филяриатоз. http://www.who.int/mediacentre/factsheets/fs102/en/. (Доступно 10 марта 2011).
- ↑ Оттесен ЕА, Уэллер ПФ. Эозинофилия после лечения пациентов с шистосомозом мансона и филяриатозом Банкрафта. J Infect Dis 1979; 139:343.
- ↑ Лал РБ, Оттесен ЕА. Повышенная диагностическая специфичность при человеческом филяриатозе через оценку антител IgG4. J Infect Dis 1988; 158:1034.
- ↑ Уэйл ГДж, Рамзи РМ. Диагностические инструменты для программ устранения филяриатоза. Trends Parasitol 2007; 23:78.
- ↑ Манд С, Дебрах А, Батса Л и др. Надежное и частое обнаружение взрослых Wuchereria bancrofti у женщин Ганы посредством ультразвукового исследования. Trop Med Int Health 2004; 9:1111.
- ↑ Фридман ДО, де Алмейда Фильо ПЖ, Беш С и др. Лимфосцинтиграфический анализ лимфатических отклонений при симптоматическом и бессимптомном человеческом филяриатозе. J Infect Dis 1994; 170:927.
- ↑ Глобальный альянс по ликвидации лимфатического филяриатоза. http://www.filariasis.org/all_about_lf/management.html. (Доступно 14 марта 2011).
- ↑ Американская академия семейных врачей. http://www.aafp.org/afp/981015ap/ferrer.html. (Доступно 16 марта 2011).
