Введение
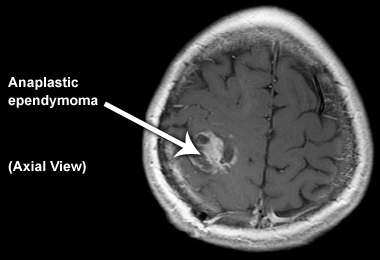
Эпендимомы представляют собой широкую группу глиальных опухолей, чаще всего возникающих из выстилки желудочков мозга или центрального канала спинного мозга. Они составляют около 5% всех нейроэпителиальных новообразований, около 10% всех детских опухолей мозга и до 33% опухолей мозга, возникающих у детей младше 3 лет[1].
В отличие от других видов рака, эпендимомы обычно не распространяются на другие части тела, но могут распространяться на несколько областей мозга или спинного мозга. У детей эти опухоли склонны возвращаться после лечения[2].
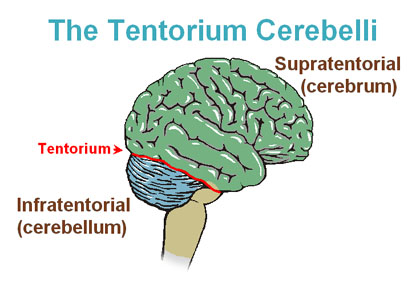
Их можно разделить на три группы в зависимости от анатомического положения, в котором они расположены:
- Задняя черепная ямка (60%)
- Супратенториальные (30%), т.е. над наметом мозжечка
- Спинной мозг (10%)[1]
Клинически значимая анатомия
Глиальные клетки: тип клеток, находящихся между нервными клетками, которые выполняют общую функцию поддержания ЦНС. Хотя в мозге насчитывается около 86-100 миллиардов нейронов, количество глиальных клеток в мозге примерно равно.[3]
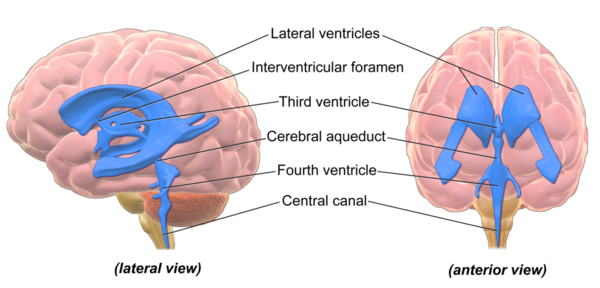
Желудочки и центральный канал спинного мозга: заполненные жидкостью пространства внутри ЦНС, содержащие спинномозговую жидкость. Оба являются распространенными местами возникновения опухолей.
Намёт мозжечка: продолжение твердой мозговой оболочки, отделяющее мозжечок от нижних отделов затылочных долей. Опухоли ниже намёта называются инфратенториальными, а выше — супратенториальными.
Патологический процесс:
Считается, что эпендимомы традиционно возникают в результате онкогенетических событий, трансформирующих нормальные эпендимальные клетки в опухолевые фенотипы. Точная природа и последовательность этих генетических событий остаются неизвестными.[4]
Эпидемиология
Эпендимомы поражают все возрастные группы, чаще встречаются у детей и являются третьей по частоте опухолью мозга у педиатрических пациентов. Согласно Статистическому отчету Центрального регистра опухолей головного мозга США для опухолей ЦНС за 2011-2015 годы, эпендимальные опухоли составляют 1,7% всех опухолей мозга и ЦНС, со средним возрастом пациентов — 44 года.
Дети: Они составляют около 6% до 12% опухолей мозга у детей и 2% всех детских злокачественных новообразований.[5] Прогноз для педиатрических эпендимом остается относительно неблагоприятным по сравнению с другими опухолями мозга у детей, несмотря на достижения в нейрохирургии, методах нейровизуализации и послеоперационной адъювантной терапии.[5] Пятилетняя выживаемость варьируется от 39% до 64%.[5]
Взрослые: наиболее распространенная первичная глиальная опухоль спинного мозга, составляющая 50-60% всех интрамедуллярных опухолей спинного мозга.[6][7]; Чаще всего встречаются в спинном мозге[8]; Считается, что эпендимомы растут медленно и проявляют доброкачественное патологическое поведение.[6]
Клиническая картина
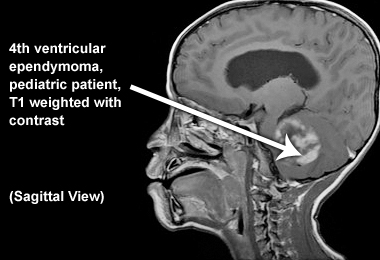
Симптомы опухоли мозга включают:
- Головная боль или давление в голове
- Тошнота или рвота
- Затуманенное зрение
- Слабость или онемение и покалывание
Симптомы спинного мозга включают:
- Боль в спине
- Слабость в руках или ногах
- Онемение или покалывание в руках, ногах или туловище
- Проблемы с походами в туалет или контролем функции кишечника или мочевого пузыря[8][9]
Диагностика
Для точной диагностики проводят биопсию опухоли, то есть во время операции, если это возможно, удаляют кусочек опухолевой ткани. Затем ткань опухоли должен изучить невропатолог.[10]
Степени Эпендимомы
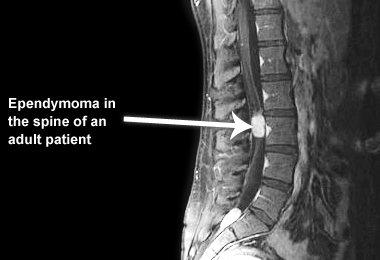
Эпендимомы классифицируются по трём степеням в зависимости от их характеристик. В каждой степени выделяются подтипы эпендимом. Молекулярное тестирование используется для идентификации подтипов, связанных с местоположением и характеристиками заболевания.
- Эпендимомы первой степени: низкодифференцированные опухоли, клетки которых растут медленно. Подтипы включают субэпендимому и миксопапиллярную эпендимому. Оба подтипа чаще встречаются у взрослых, чем у детей. Миксопапиллярные опухоли обычно локализуются в позвоночнике.
- Эпендимомы второй степени: низкодифференцированные опухоли, которые могут возникать как в головном мозге, так и в позвоночнике.
- Эпендимомы третьей степени: злокачественные (раковые), быстрорастущие опухоли. Подтипы включают анапластическую эпендимому. Чаще всего они возникают в головном мозге, но также могут возникать в позвоночнике[10].
Лечение
Хирургия: Когда это возможно, удаление опухоли из головного или спинного мозга является приоритетом, так как травма позвоночника, связанная с опухолью, часто лечится хирургически[11]. Вторичной целью операции является получение биопсии раковых клеток для диагностики.
После операции нет стандартного лечения эпендимом, и многим людям не требуется иное лечение после хирургического вмешательства. Для других возможны такие методы лечения, как радиотерапия, химиотерапия или участие в клинических испытаниях. Клинические испытания с новыми химиопрепаратами, целевой терапией или иммунотерапевтическими препаратами могут также быть доступны и представлять собой возможный вариант лечения. Лечение определяется медицинской командой пациента на основе его возраста, остаточной опухоли после операции, типа опухоли и её местоположения[10].
Паллиативная помощь может потребоваться пациентам на заключительных стадиях жизни. Те, кто прошёл хирургическое вмешательство, могут также развить ряд неврологических дефицитов. Эти пациенты могут нуждаться в физиотерапии, речевой и трудовой терапии. В большинстве случаев неврологические дефициты являются постоянными[12].
Физиотерапия
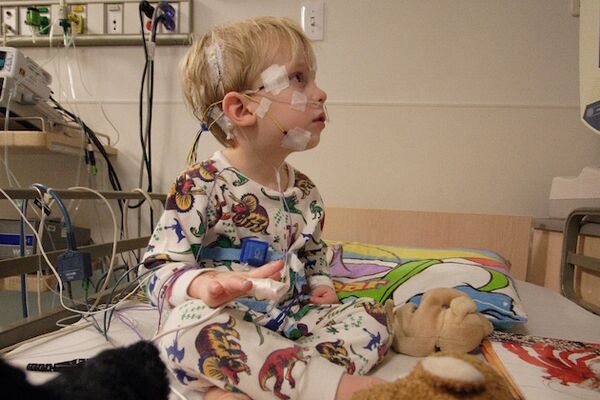
Пациенты, которые выжили длительное время с опухолями центральной нервной системы, могут иметь широкий спектр осложнений. Физиотерапевты могут быть вовлечены в реабилитацию, например, при неврологических дефицитах, сенсоневральной тугоухости, нарушениях походки и управлении длительными осложнениями, наиболее часто - усталостью, онемением и покалыванием, болью и нарушением сна.[12]
Физиотерапевты могут также быть вовлечены в паллиативную помощь. Пациенты должны получать консультативную поддержку относительно прогноза болезни. Те, кто находится на терминальной стадии заболевания ЦНС, получат выгоду от паллиативной помощи. Паллиативная помощь должна быть межпрофессиональной, чтобы охватывать широкий спектр потребностей, с которыми столкнутся эти пациенты[12].
Ссылки
- ↑ 1.0 1.1 Radiopedia Эпендимома Доступно:https://radiopaedia.org/articles/ependymoma(дата доступа 11.5.2022)
- ↑ Web Md Эпендимома Доступно: https://www.webmd.com/cancer/brain-cancer/what-is-ependymoma (дата доступа 11.5.2022)
- ↑ Palastanga, N., Field, D. и Soames, R. (2012). Анатомия и движения человека: структура и функция. 6-е изд. Берлингтон: Elsevier Science.
- ↑ Emedicine.medscape.com. (2017). Эпендимома: основные сведения, фон, патофизиология. [онлайн] Доступно на: http://emedicine.medscape.com/article/277621-overview [дата доступа 30 авг. 2017].
- ↑ 5.0 5.1 5.2 Kilday JP, Rahman R, Dyer S, Ridley L, Lowe J, Coyle B, Grundy R. Детская эпендимома: биологические перспективы. Molecular Cancer Research. 2009 Jun 1;7(6):765-86.
- ↑ 6.0 6.1 Helseth A, Mørk SJ. Первичные интрасупинальные неоплазмы в Норвегии, 1955 по 1986: популяционное исследование 467 пациентов. Journal of neurosurgery. 1989 Dec 1;71(6):842-5
- ↑ Mohammed W, Farrell M, Bolger C. Эпендимома спинного мозга - хирургическое лечение и результаты. Journal of Neurosciences in Rural Practice. 2019 Apr 1;10(2):316.
- ↑ 8.0 8.1 Cern-foundation.org. (2017). Основы эпендимомы | CERN Foundation. [онлайн] Доступно на: http://www.cern-foundation.org/education/ependymoma-basics [дата доступа 24 авг. 2017].
- ↑ Sofuoğlu ÖE, Abdallah A. Детские спинальные эпендимомы. Medical science monitor: международный медицинский журнал экспериментальных и клинических исследований. 2018;24:7072.
- ↑ 10.0 10.1 10.2 NIH Эпендимома Доступно:https://www.cancer.gov/rare-brain-spine-tumor/tumors/ependymoma (дата доступа 11.5.2022)
- ↑ Ge L, Arul K, Mesfin A. Травмы спинного мозга в результате спинальных опухолей: распространенность, управление и результаты. World neurosurgery. 2019 Feb 1;122:e1551-6.
- ↑ 12.0 12.1 12.2 Zamora EA, Alkherayf F. Эпендимома. InStatPearls [Интернет] 2021 Jul 20. StatPearls Publishing.Доступно:https://www.ncbi.nlm.nih.gov/books/NBK538244/ (дата доступа 11.5.2022)
