Диагностическая визуализация для физиотерапевтов
Методы визуализации являются полезным ресурсом для мышечно-скелетных состояний и бесценным инструментом для физиотерапевтов при их правильном использовании. Такие методы визуализации, как МРТ, рентген, КТ-сканирование и сканирование костей, являются примерами практической диагностической визуализации, которая способствует точному диагнозу, прогнозированию, вмешательству и оценке травм и дисфункций, с которыми физиотерапевты сталкиваются ежедневно. Важно знать, когда визуализация уместна, поскольку ненужные исследования расходуют финансовые ресурсы и увеличивают вероятность преждевременной хирургической операции. Во многих случаях исследования показывают, что диагностическая визуализация используется недостаточно, например, рентгеновские снимки для выявления переломов или сканирование костей для выявления остеопороза[1]. Также существуют исследования, указывающие на чрезмерное использование визуализации, например, рентгеновские снимки или МРТ при острой и неосложненной боли в пояснице.[2][3][4]
** В нескольких странах, включая Австралию, Канаду, Южную Африку, Норвегию, Нидерланды, Великобританию, использование диагностической визуализации физиотерапевтами является обычной практикой. На протяжении десятилетий физиотерапевты вооруженных сил США имели привилегии на прямое направление для визуализационных исследований. Стандарты аккредитации программ физиотерапии в США включают определенные критерии относительно диагностической визуализации.[5][6]
Диагностическая визуализация для областей тела
- Диагностическая визуализация тазобедренного сустава для физиотерапевта
- Диагностическая визуализация колена для физиотерапевта
- Диагностическая визуализация стопы и лодыжки для физиотерапевта
- Диагностическая визуализация плеча
Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография (МРТ) — это карта атомов водорода в теле. Атомы водорода являются идеальными для МРТ, поскольку они содержат один протон и обладают большим магнитным моментом.[7] Магнитное поле, создаваемое магнитами, вызывает резонанс каждого протона в атоме водорода, и аппарат способен определить положение протона. Поскольку примерно 75% нашего тела состоит из молекул воды, МР-сканирование способно запечатлеть точные и детализированные изображения просматриваемой области тела. Таким образом, МРТ делает подробную "картину" всех молекул водорода в теле, которая преобразуется в точное изображение этой области тела. Существует несколько типов МРТ в зависимости от того, когда снимок сделан при разном затухании сигнала. МРТ с T1 весовыми коэффициентами фиксирует начальное затухание сигнала, то есть вскоре после позиционирования протонов. МРТ с T2 весовыми коэффициентами фиксирует позднюю стадию затухания сигнала или после небольшой миграции протонов от исходного резонанса.[7]
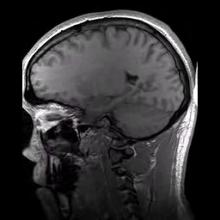 МРТ мозга | 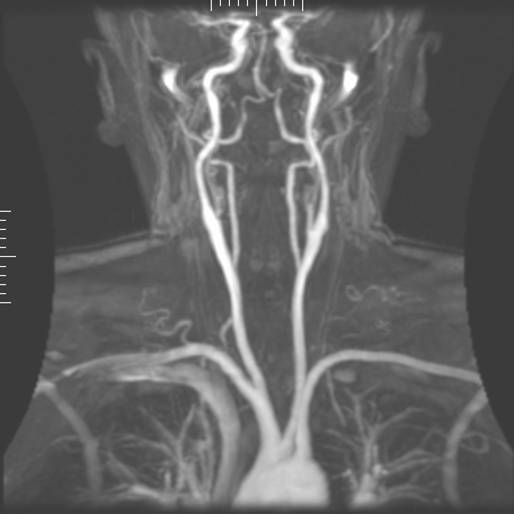 МР ангиограмма |
Преимущества МРТ
- Лучшее визуальное представление тканей
- Лучшее различие аномалий
- Многоплоскостная визуализация
- Отсутствие радиации
Недостатки МРТ
- Дорого
- Требуется много времени для получения точных изображений
- Артефакты движения (искажение изображения)
- 10% пациентов не могут перенести из-за клаустрофобии[7]
Общие сокращения, используемые для МРТ
- FS – Подавление жира
- FATSAT – Насыщение жира
- STIR - Изображение с коротким временем инверсии восстановления
- FSE – Быстрое эхо спина
- Gad – Гадолиний
Гибридные последовательности МРТ происходят при манипуляции типом и частотой радиочастоты и вызывают эхо. Градиентное эхо добавляет чувствительность или железные комплексы, такие как дефекты суставного хряща и кровоизлияния в мышцы, но, наоборот, снижает разрешение на металлических конструкциях (таких как штифты или винты) после операции. Спиновое эхо увеличивает контраст тканей и улучшает визуализацию разрывов мениска. Стимулированное эхо снижает интерференцию сигнала и, следовательно, может использоваться для анализа специфических молекулярных движений в тканях.[7]
МРТ с T1 весовыми коэффициентами
- Хорошо демонстрирует анатомические структуры
- Жир и разрывы мениска выглядят ярко-белыми
- Вода, ЦСЖ, мышцы, сухожилия и связки выглядят светло- или темно-серыми
- Воздух и кортикальная кость выглядят темными
МРТ с T2 весовыми коэффициентами
- Демонстрирует контраст между нормальными и ненормальными (может выявлять аномальные поражения жидкости)
- Вода и ЦСЖ выглядят ярко-белыми
- Жир, мышцы, сухожилия, связки и хрящи выглядят светло-или темно-серыми
- Воздух и кортикальная кость выглядят темными (если в легких нет жидкости)
Изображения плотности протонов (PD)
- Изображение исключительно плотности протонов
- Более плотная область протонов будет выглядеть белой (кортикальная кость, костный мозг)
- Менее плотная зона будет выглядеть темнее (жидкости, мягкие ткани)
Противопоказания для МРТ
- Кардиостимуляторы, клипсы аневризм, кохлеарные импланты и инородные тела в глазнице
- Проектируемые предметы в комнате (включая кислородные баллоны, стойки для капельниц, стетоскопы, шпильки и т.д.)
Рентгенограмма (рентген)
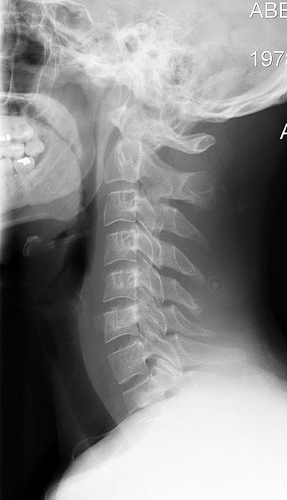 | 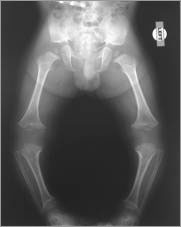 |
Радиография — это использование рентгеновских лучей для визуализации неоднородно составленного материала. В медицине радиография используется для диагностики или лечения пациентов путем записи изображений внутренней структуры тела. Эти изображения оценивают наличие или отсутствие болезни, инородных предметов и структурных повреждений или аномалий. Термин "рентген" относится к лучу излучения и частицам рентгена, а не к самому пленочному носителю. Рентгеновские пленки следует называть пленками, простыми пленками, рентгенограммами или исследованиями простой пленки при общении в медицинском сообществе.[8]
Возможные области ошибок с пленкой и/или при обработке:[8]
Эффект пятки — источник визуальной ошибки, связанный с производством рентгеновских лучей, так как рентгеновские лучи, испускаемые машиной, не являются однородными. В рентгеновской машине есть два конца: катодный и анодный. Катодный конец испускает больше фотонов, чем анодный конец, что приводит к переэкспонированию пленки на катодном конце и недоэкспонированию на анодном. Из-за этого специалисты позиционируют пациента на столе таким образом, чтобы самая толстая часть исследуемой области тела находилась ближе к катодному концу трубки, а тонкая — к анодному концу.
Артефакт — ошибка в восприятии визуального изображения рентгенограммы, обычно представляющаяся как аномалия или инородное тело. Артефакты возникают, когда кассеты, в которых находятся рентгеновские пленки, подвергаются воздействию отпечатков пальцев или мелких обломков.
Экспозиция — мера количества ионизирующего излучения, определяемая 3 факторами: временем, энергией рентгеновских лучей и количеством рентгеновских фотонов. Техник может изменить экспозицию, чтобы выделить интересующие структуры. Сверхпроникновение склонно усиливать видимость костей, тогда как недостаточное проникновение усиливает видимость мягких тканей.
Движение — размытие изображения в результате движения пациента в момент проведения рентгеновской экспозиции.
Обработка пленки — ошибка, возникающая во время обработки пленки, может привести к нарушениям контраста, детализации или плотности отображаемого изображения.
Радиоплотность — это представление относительной плотности тканей на основе тона тканей (белый, серый или черный). Следующие структуры могут быть обнаружены на медицинской рентгенограмме (в порядке увеличения радиоплотности):[8]
Воздух — черный вид, часто наблюдаемый в таких структурах, как легкие, кишечник, трахея
Жир — темно-серый вид, часто наблюдаемый в таких структурах, как более толстая жировая ткань
Мышцы, сухожилия, органическая ткань — выглядят "нейтрально" или средней серости
Кость — губчатая кость выглядит как светло-серая, тогда как кортикальная — как белая
Контрастные вещества — белый вид
Металл — белый вид, часто наблюдаемый в таких структурах, как ювелирные изделия, стоматологические пломбы или ортопедическая аппаратура
Предостережение для наблюдателя/интерпретатора рентгенограмм — Существует врожденная ошибка, возникающая при создании 2-мерного изображения для отображения 3-мерных структур, которые часто накладываются друг на друга. Из-за этого рентгенографические исследования конкретных областей тела часто включают 3 или более проекций с разных углов.
Четыре основных источника рентгенографических ошибок:[8]
- Увеличение происходит из-за того, что рентгеновские лучи выходят из машины в расширяющейся конической форме (аналогично лучу фонарика). В результате объекты, расположенные ближе к источнику луча, кажутся больше, чем объекты, расположенные дальше от источника луча.
- Удлинение создается увеличенным углом луча на периферии конуса рентгеновского луча. В результате увеличенного угла луча объекты на периферии кажутся размытыми или расплывшимися по сравнению с объектами в центре луча.
- Укорочение — противоположный эффект удлинения. Это происходит, когда исследуемая область тела располагается под углом к основному рентгеновскому лучу, в результате чего возникает видимость уменьшенной длины.
- Наложение происходит, так как анатомические структуры часто наложены друг на друга, заставляя рентгеновский луч проникать через несколько структур, прежде чем достигнуть пленки. Наложение может создать видимость увеличенной плотности структур или даже видимость новых структур.
Компьютерная аксиальная томография (КТ)
Компьютерная томография (КТ) — это метод визуализации, который делает несколько рентгеновских снимков под разными углами и создает поперечные изображения части тела. Поперечные срезы обычно имеют толщину 1–3 мм, в зависимости от типа и местоположения ткани. КТ в основном используется для диагностики костных патологий, но также может использоваться при дисфункциях мягких тканей. КТ не так эффективна для выявления патологий мягких тканей, как МРТ, так как недостаточно дифференциации в поглощении рентгеновских лучей поврежденной и здоровой тканью. Другие преимущества КТ — это быстрота, относительно низкая стоимость и возможность вопользоваться КТ, когда МРТ противопоказана.[9]
 КТ-сканирование головного мозга |  КТ-ангиограмма |
Показания для КТ:
- Травматические повреждения
- Дегенеративные состояния, такие как стеноз и остеоартрит, когда МРТ противопоказана
- Постоперационные состояния
- Опухолевые состояния
- Инфекционные процессы
- Ведение изображений во время инъекций, биопсии и аспирации
- Аномалии костного выравнивания, такие как сколиоз
- Процессы, связанные со спинным мозгом, когда МРТ противопоказана[10]
Сканирование костей
Сканирование костей — это метод визуализации, который использует радиоактивное соединение для выявления областей заживления внутри кости. Сканирование костей производится путем взятия крови у пациента и добавления к ней радиофармацевтического препарата, способного проникать в кость. Это радиоактивное соединение испускает гамма-излучение. Кровь затем возвращается пациенту внутривенно. По мере начала метаболической активности организма в месте повреждения, кровь, маркированная радиоактивным соединением, поглощается в области кости, и гамма-излучение в месте повреждения может быть зафиксировано внешней гамма-камерой. Сканирование костей может быть полезным для определения повреждения кости в первые 24-48 часов после травмы или когда смещение слишком мало, чтобы его можно было определить с помощью рентгеновского или КТ-исследования.[9]
Показания для сканирования костей:
- Первичные и метастатические опухоли костей.
- Прогрессирование заболевания или ответ на терапию.
- Болезнь Педжета кости.
- Стрессовые и/или скрытые переломы.
- Травмы — случайные и несчастные.
- Остеомиелит.
- Воспаление или инфекция опорно-двигательного аппарата.
- Жизнеспособность кости (трансплантаты, инфаркты, остеонекроз).
- Метаболические заболевания костей.
- Артриты.
- Ослабление и инфекция протезированных суставов.
- Боль предполагаемой мускулоскелетной этиологии.
- Миозит оссифицирующий.
- Комплексный региональный болевой синдром (КРБС 1). Рефлекторно-симпатическая дистрофия.
- Аномальные рентгенологические или лабораторные данные.
- Распределение остеобластической активности перед введением терапевтических радиофармацевтических препаратов для лечения боли в костях.[11]
Ссылки
- ↑ Van Tulder MW, Tuut M, Pennick V, Bombardier C, Assendelft WJJ. Качество руководящих принципов первичной медико-санитарной помощи при острой боли в пояснице. Spine. 2004;29(17):E357-62. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15534397.
- ↑ Freeborn DK, Shye D, Muttooty JP, Eraker S, Romeo J. Использование поясничного отдела позвоночника у врачей общей практики. Journal of General Internal Medicine.3-9.
- ↑ Carey TS, Garrett J, Back C, Project P. Паттерны назначения диагностических тестов для пациентов с острой болью в пояснице. Медицина. 1996.
- ↑ Anon. Isaacs_MRI_2004.
- ↑ Keil AP, Baranyi B, Mehta S, Maurer A. Назначение диагностических изображений физиотерапевтами: 5-летний ретроспективный анализ практики. Physical Therapy. 2019 Aug 1;99(8):1020-6.
- ↑ Rundell SD, Maitland ME, Manske RC, Beneck GJ. Опрос о взглядах, знании и поведении физиотерапевтов в отношении диагностической визуализации. Physical Therapy. 2021 Jan;101(1):pzaa187.
- ↑ 7.0 7.1 7.2 7.3 McMahon KL, Cowin G, Galloway G. Магнитно-резонансная томография: основные принципы. Журнал ортопедической и спортивной физической терапии. 2011;41(11):806-19. Доступно на: http://www.ncbi.nlm.nih.gov/pubmed/21654095. Доступ 16 марта 2012.
- ↑ 8.0 8.1 8.2 8.3 Biederman, R. E., Wilmarth, M. A., & Editor, C. M. D. T. (n.d.). Диагностическая визуализация в физиотерапии: избегание ошибок. Диагностическая визуализация.
- ↑ 9.0 9.1 Swain J, Bush K. Диагностическая визуализация для физиотерапевтов. Сент-Луис: Saunders Elsevier; 2009
- ↑ College, A. АСМР – ASNR – ASSR – SPR ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ ДЛЯ ПРОВЕДЕНИЯ КОМПЬЮТЕРНОЙ ТОМОГРАФИИ (КТ) ПОЗВОНОЧНИКА. Диагностическая визуализация, 1-7. 2011
- ↑ Колледж А. ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ ACR ДЛЯ ПРОВЕДЕНИЯ СКЕЛЕТНОЙ СЦИНТИГРАФИИ У ВЗРОСЛЫХ И ДЕТЕЙ (СКАНИРОВАНИЕ КОСТЕЙ). North. 2007:1-5.
