Резюме
Это вымышленный случай, основанный на примере студента университета и игрока мужской команды по футболу, у которого недавно был диагностирован синдром Шарко-Мари-Тута (CMT). В исследовании описывается начальная оценка физиотерапевта и диагностика, а также последующие лечения на протяжении всей жизни пациента. Это подчеркивает основные проблемы, с которыми сталкивается пациент, ориентированные на пациента цели, методы вмешательства и программу реабилитации, а также результаты. Пациент жаловался в основном на трудности при ходьбе в класс и обратно, увеличения числа случаев спотыкания во время ходьбы/бега, значительное снижение способности играть полный матч в футбол, а также проблемы с точностью ударов и перемещением в футбольной тренировке и играх из-за опущенной стопы, боли в икре и слабости мышц нижней части тела и усталости. Первоначальная оценка и использование специфических метрик показателей указывали на двустороннюю переднелатеральную атрофию мышц и повышенный тонус нижних конечностей, сниженные DTR’s, потерю ROM тыльного сгибания с правой стороны, снижение мышечной силы двусторонне, усталость, аномальную походку и незначительные нарушения равновесия. Вмешательства были сосредоточены в основном на поддержании силы нижних конечностей для сохранения функциональной способности и независимости пациента. Аэробные упражнения были еще одной крупной частью лечения из-за высокого риска снижения пикового поглощения кислорода у пациентов с CMT. Обучение пациента в отношении чрезмерных тренировок и самоуправления будет важным компонентом на протяжении прогрессии заболевания, а также частые оценки равновесия для снижения риска падений. Назначение упражнений на растяжку и ежедневной подвижности критично для поддержания статуса. Использование AFO поможет с дорсифлексией, улучшит походку и снизит риск падений. С помощью тестов на силу мышц и шкалы тяжести усталости было подтверждено, что пациент смог поддерживать мышечную силу и усталость. Упражнения на растяжку и подвижность были успешны в поддержании ROM и предотвращении развития контрактур. Использование шкалы баланса и подвижности в сообществе, а также теста 10-метровой ходьбы продолжится на протяжении жизни пациента для оценки дефицитов равновесия и походки. Посещения пациента будут происходить каждые 4 месяца для оценки прогрессии заболевания и корректировки программы реабилитации по мере необходимости. Это исследование написано с надеждой, что оно информирует медицинских специалистов о общих признаках и симптомах CMT, прогрессии заболевания, использовании специфических метрик результатов CMT, методах вмешательства, основанных на доказательствах, и прогнозируемых результатах для пациентов с CMT.
Введение
В данном случае представлен 18-летний молодой человек, недавно получивший диагноз заболевания CMT типа 1. Заболевание CMT - наиболее распространенное генетически унаследованное нейромышечное расстройство, затрагивающее примерно 1 человека из каждых 2500 [1]. Существуют два основных подтипа заболевания: тип 1 характеризуется медленной проводимостью нервов вследствие демиелинизации, а тип 2 ассоциирован с аксональной дегенерацией [2]. Оба подтипа в основном влияют на двигательные нейроны, при этом сенсорные нервы затрагиваются в меньшей степени [2]. Начало заболевания CMT обычно происходит в первые 20 лет жизни и часто имеет медленное течение [3]. Хотя прогрессирование заболевания варьируется, симптомы обычно впервые проявляются в дистальных нижних конечностях, с мышечной слабостью, потерей чувствительности и снижением рефлексов [3]. По мере продвижения заболевания CMT, проксимальные нижние конечности, а также верхние конечности также могут быть затронуты [2].
Целью данного исследования случая является предоставление примера того, как может проявляться заболевание CMT на ранних стадиях. Эта информация может помочь физиотерапевтам или другим медицинским работникам в распознавании симптомов заболевания CMT и знать, когда направлять своего пациента к невропатологу для установки диагноза. Как упоминалось ранее, начало и прогрессирование заболевания может варьироваться. Поэтому этот случай представляет, как может проявляться более обычный пациент. Возможно, заболевание может иметь намного более раннее начало и проявляться с более быстрым прогрессированием, как это видели в случае исследования на параолимпийском пловце с заболеванием CMT [4]. Кроме того, этот случай представляет примеры метрик исходов, которые можно использовать для измерения прогрессирования заболевания CMT с течением времени. Из-за дегенеративной природы состояния симптомы не могут быть улучшены. Однако в этом исследовании описаны различные вмешательства, которые могут быть использованы для замедления прогрессии заболевания.
Характеристики пациента
Пациент - 18-летний студент Университета Квинс и игрок студенческой футбольной команды. Он был направлен на физиотерапию невропатологом с недавним диагнозом синдрома Шарко-Мари-Тута, но ранее был очень активным и не имел значимой медицинской истории. Большую часть времени он проводит в классе или на футбольных тренировках/играх. Пациент жалуется на трудности при ходьбе до и после классов, по кампусу/городу, а также на значительное снижение способности играть полный футбольный матч из-за опущенной стопы, боли в икре и двусторонней усталости и слабости мышц нижних конечностей. Он также указывает, что часто спотыкается во время ходьбы/бега и испытывает проблемы с точностью удара и перемещением во время футбольных тренировок/игр. Наконец, пациент сообщает о прогрессивном уменьшении способности спать.
Результаты обследования
Субъективные
Дискомфорт и боль
Начало: 16 апреляth, 2019 года (3 недели назад)
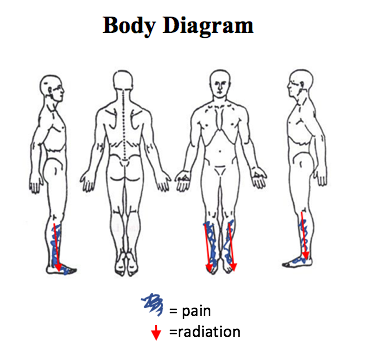
Место: двухсторонняя передне-боковая нижняя часть ноги
Характеристика: глубокая, тупая боль или резкие приступы
Распространение: передне-боковая часть ноги до тыльной стороны стопы
Периодичность: прерывистая, без определенной закономерности
Продолжительность: варьируется от 10 до 30+ минут.
Факторы, ухудшающие состояние: физическая активность, такая как футбол или прогулка до класса
Факторы, облегчающие состояние: отдых
Интенсивность: Вопросник боли McGill [5]: Сенсорное: 8/33, Аффективное: 4/12, VAS: 4/10
Объективные
Наблюдение
Нижние конечности: слегка больше атрофия икроножной мышцы правой стороны по сравнению с левой, но присутствует симметрично, преимущественно в передне-боковой части голени. Плоская стопа представлена с обеих сторон.
Пальпация: повышенный тонус симметрично в передне-боковых участках голени, икроножной и камбаловидной мышцах. Гипертрофический нерв, преимущественно общий и поверхностный малоберцовый нерв, пальпируется, но не виден.
Обследование
Верхнее и нижнее неврологическое сканирование
- Физиологический ОГД: Шейный и поясничный отделы: в норме
- Нефизиологический ОГД: Шейный и поясничный отделы: в норме
- Дерматомы: нормальные.
- Миотомы: снижение силы через L4-S1 с обеих сторон.
- АРОМ: правая дорсифлексия слегка снижена, но все остальные движения в верхних и нижних конечностях в норме.
- Дуральное тестирование: отрицательный Тест Сперлинга, Тест подъема прямой ноги, и Тест на согбенное состояние.
- Рефлексы: отрицательный Бабинского и Гоффмана, сниженные глубокие сухожильные рефлексы с обеих сторон (ахиллов и коленчатый).
- Сосудистость: лучевой и большеберцовый пульсы обнаружены с обеих сторон.
Объем движения
- Композитные функции руки: полные
- Верхняя конечность: все суставы в норме.
- Нижняя конечность: 14° дорсифлексии на правой стороне, все остальные суставы в норме.
Тестирование силы мышц
- Сила захвата с использованием динамометра:
- Доминирующая рука (прав) 52.1 кг, недоминирующая рука (лев) 49.4 кг
- Максимальная произвольная изометрическая контрактура:
- Сниженная сила с обеих сторон при дорсифлексии голеностопа (прав: 3+/5, лев: 4/5), разгибании большого пальца (прав: 3+/5, лев: 4/5), эверсия (прав: 3+/5, лев: 4/5), подошвенная флексия (прав: 4/5, лев: 4/5), сгибание колена (прав: 4/5, лев: 4+/5)
- Повторные подъемы на носки до усталости:
- Прав: 7 повторов; Лев: 13 повторов
Неврологическое тестирование
- Глубокие сухожильные рефлексы:
- Бицепс, брахиорадиалис и трицепс: 2 (норма)
- Ахилловы и коленные: 1 (пониженные, но присутствуют)
- Тестирование чувствительности:
- Проблемы с различением горячих и холодных стимулов по распределению L4-L1, но не между 1-м и 2-м пальцами.
- Интактное различение мягкого прикосновения, тупого/острого и грубого давления.
Специфические показатели исходов при CMT
- Шкала тяжести усталости (FSS) [6]: для измерения усталости, повседневной активности, участия в жизни, и сна.
- Оценка= 49/63
- Оценка невропатии при CMT [7]: показатель инвалидности
- Оценка= 12/36
- Общая шкала ограничений при невропатии (ONLS)[8]:
- Оценка верхней конечности= 0/5 (руки не поражены)
- Оценка нижней конечности= 2/7(Ходит самостоятельно, но походка выглядит ненормально)
- Общая оценка= 2/12
- Тест на девять отверстий (9-HPT) [9]: для ловкости рук
- Доминирующая= 18.3 секунд, недоминирующая= 19.1 секунд
Оценка равновесия
- Шкала равновесия и мобильности в сообществе (CBMS) [10]:
- Оценка= 81/96
Анализ походки
- Тест-прогулка на 10 метров (T10MW) [11]:
- Оценка= 1.1 м/сек
- Наблюдение:
- Длина шага и шага в норме, ширина шага в норме, нет заметного отклонения в нормальном времени, проведенном в одно- и двухопорной фазе, фаза опоры слегка длиннее на левой стороне, а фаза переноса слегка длиннее на правой стороне. Скорость ходьбы составляет 1.1 м/сек, как измерено T10MW, но данные остаются в пределах нормы. Обнаружено опущение стопы, а также сниженную дорсифлексию на уровне правого голеностопа. Таз слегка поднимается справа, и есть незначительный наклон туловища влево, возможно, для обеспечения свободы правой нижней конечности. Покачивание рук нормальное и взаимное.
Клинические впечатления
Диагноз физиотерапевта: 18-летний подросток-мужчина, недавно диагностированный с болезнью Шарко-Мари-Тута, проявляющий снижение мышечной силы и выносливости, повышенную утомляемость мышц, дефициты равновесия и чувствительности, отклонения походки, и боль в нижних конечностях. Состояние влияет на способность пациента участвовать в спорте и добираться до и из классов.
Список проблем
- Снижение мышечной силы и выносливости
- Повышенная утомляемость мышц
- Минимальные дефициты равновесия
- Аномалии походки (снижение дорсифлексии, падение, опущение стопы)
- Боль в нижних конечностях
Вмешательство
Краткосрочные цели
- Уменьшить боль до 3/10 по VAS и McGill Pain Questionnaire с помощью AFO и избежать контрактур в нижних конечностях с помощью ROM-упражнений и растяжек в течение первых 4 недель терапии.
- Поддерживать силу на уровне 3+/5 для дорсифлексии с обеих сторон и выносливость нижних конечностей, используя шкалу тяжести усталости (49/63) и тест на повторяющуюся плантарную флексию до усталости (правый: 7, левый: 13), используя протоколы силовых и аэробных тренировок в течение первых 2 недель терапии.
- Обучить пациента важности упражнений и методов сохранения энергии в течение первого сеанса лечения.
- Разработать планы для максимальной энергоэффективности и снижения утомляемости (например, запланированные маршруты ходьбы по кампусу) в ходе начальных сеансов лечения.
- Улучшить походку с помощью AFO и переподготовки походки, чтобы поддерживать боль на уровне 4/10 по VAS и McGill Pain Questionnaire и поддерживать показатель на 10-метровой тесте ходьбы на скорость 1,1 м/с в течение первых 4 недель лечения.
Долгосрочные цели
- Ограничить скорость прогрессирования заболевания, а также ограничить развитие каких-либо новых симптомов с помощью предоставленных программ упражнений, обучения пациента, техник самоуправления, сохранения энергии, последующих сеансов лечения и непрерывного использования ОНЛ и шкалы нейропатии CMT.
- Смочь более комфортно и эффективно добираться до занятий с использованием запланированных маршрутов для ходьбы, разработанных в начальных сеансах терапии. Определите это через субъективную историю во время последующих сеансов лечения.
- Поддерживать упражнения и физическую активность для поддержания физической формы при помощи предписанных упражнений.
Одной из основных задач для нашего пациента является поддержание силы в нижних конечностях. Хотя заболевание, такое как CMT, является прогрессирующим, и прирост силы вероятно не будет достигнут, поддержание силы важно для оптимизации функциональных возможностей пациента, его независимости и безопасности. Разработанная программа упражнений будет прогрессивной домашней программой, использующей утяжелители на лодыжках. Исследования показали, что упражнения для нижней части тела с использованием утяжелителей на лодыжках 3 раза в неделю приводили к улучшению напряжения в колене и увеличению диаметра волокон типа 1 [12]. Упражнения будут состоять из сопротивления дорсифлексии лодыжки, эверсии и инверсии, а также упражнений для укрепления бедер, таких как отведение, сгибание и выпрямление. Также обычно у пациентов с CMT наблюдается снижение пика потребления кислорода и уменьшение функциональной аэробной способности, поэтому мы бы предложили и предписали аэробные упражнения 3 раза в неделю на уровне примерно 70% от максимальной частоты сердечных сокращений пациента [12][13]. Обучение также будет важным компонентом, особенно в отношении важности избегания перетренированности, что может привести к слабости от чрезмерной работы [14]. Во время нашей оценки мы также обнаружили некоторые небольшие недостатки баланса. В конечном итоге они, вероятно, связаны с силой нижних конечностей и будут решены программой укрепления, однако непрерывные оценки баланса будут проводиться для оценки риска падения и будут адресованы, если будет обнаружено дальнейшее снижение баланса.
В связи с выявленной слабостью сгибателей лодыжки пациента это может привести к увеличению тонуса и уплотнению икроножных и камбаловидных мышц, а также фиброзу ахиллесова сухожилия. Эти изменения могут поставить пациента на высокий риск развития контрактур лодыжки [15]. Чтобы избежать этих изменений и поддерживать соответствующую амплитуду движения сустава, пациенту предписано стоять или ходить минимум по 2-3 часа в день, а также выполнять несколько пассивных растяжек 2-3 раза в день для структур, подвергающихся риску контрактур [15]. Было показано, что упражнения с пассивной амплитудой движения эффективны для замедления развития контрактур при CMT [15].
Во время ходьбы, поскольку пациент выразил проблемы с спотыканием, которые можно объяснить проваливанием стопы и сенсорными нарушениями, рекомендовано использовать индивидуальные ортезы "лодыжка-ступня" (AFO). Ношение AFO имеет множество преимуществ для людей с CMT, включая улучшение экономичности ходьбы за счет снижения энергозатрат на ходьбу по сравнению с ношением только обуви [16]. АОК также показали, что они увеличивают скорость походки, улучшают комфорт, уменьшают боль, улучшают контроль нижних конечностей во время ходьбы и, что особенно важно, увеличивают дорсифлексию, тем самым уменьшая проваливание стопы у пациентов с CMT [7][17][18]. Кроме этой рекомендации, пациент также получал тренировки и обучение походке, чтобы позволить нормальную биомеханику походки в надежде уменьшить компенсаторный набор мышц и улучшить энергоэффективность [19].
Поскольку у пациента наблюдаются симптомы мышечной усталости, и поскольку слабость от чрезмерной работы является обычным явлением при CMT, было решено, что обучение методам сохранения энергии будет одним из основных направлений лечения [7]. Обучение включало советы по ритму занятий, обеспечению адекватных периодов отдыха, планированию наиболее эффективных маршрутов ходьбы на кампусе и обеспечению ношения индивидуального AFO после получения, чтобы оптимизировать биомеханику и улучшить эффективность ходьбы. К сожалению, также было рекомендовано, чтобы пациент прекратил играть в профессиональный футбол, чтобы приоритизировать другие повседневные занятия с точки зрения стоимости энергии. Наконец, из-за того, что пациент сообщил о трудностях с сном, и поскольку известно, что CMT может предрасполагать к возникновению проблем со сном, таких как обструктивное апноэ во сне и синдром беспокойных ног, было решено направить пациента обратно к семейному врачу с рекомендацией на посещение специалиста по сну [20].
Результат
С использованием предоставленных силовых и аэробных протоколов наш пациент сумел поддерживать силу и устойчивость к усталости. Это было подтверждено с помощью ручного тестирования мышц, где было установлено, что пациент показал 3+/5 для дорсифлексии с обеих сторон и оценка 47/63 по шкале тяжести усталости. Упражнения на амплитуду движения, комбинированные с 2-3 часами в день стояния или ходьбы, успешно предотвратили развитие контрактур в его икроножной, камбаловидной мышцах и ахиллесовом сухожилии, и пациент не сообщил о снижении объема дорсифлексии. Это было подтверждено измерениями, так как пациент сохранил 14° дорсифлексии. В случае с этим пациентом не будет формального выписки, поскольку CMT является прогрессирующим заболеванием и потребует прогрессов и изменений в лечении. Пациенту будут предоставлены методики самоуправления и методы тренировки для использования в домашних условиях. Последующие осмотры будут проводиться примерно раз в три месяца для оценки прогресса заболевания, повторного тестирования результатов, назначения новых упражнений и самоуправления для обеспечения максимального удержания функций. В верхних конечностях не наблюдались проблемы, но они будут контролироваться во время последующих сессий с использованием динамометрии, теста на 9 отверстий, шкалы нейропатии CMT, ОНЛ для оценки изменений в функциях. Однако пациент будет направлен как в клинику, специализирующуюся на индивидуальных ортезах, для получения индивидуального AFO, так и обратно к своему семейному врачу с рекомендацией на обращение к специалисту по сну. Эти направления необходимы для улучшения нарушений активности и участия пациента.
Обсуждение
18-летний молодой человек с недавно диагностированным CMT 1 был направлен к нам для лечения физиотерапией. Изучение, которое выявило проблемы пациента с спотыканием, игрой в футбол, периодической болью и усталостью в повседневной жизни, а также видимую мышечную атрофию, снижение ощущения горячего/холодного, снижение глубоких сухожильных рефлексов, снижение дорсифлексии на правой стороне, снижение силы с обеих сторон и отклонения походки (подъем бедра, наклон туловища и провал стопы) информировало наши вмешательства. Все дефициты были ограничены нижними конечностями, а именно икрой, лодыжкой и стопой, и еще не распространились на верхние конечности, как показано нормальными результатами на тесте на 9 отверстий, динамометре для руки и верхней конечности ONLS. Показатель FSS измерил усталость, деятельность в повседневной жизни, участие в жизни и сон, и показал относительно высокий результат 49/63, что указывает на проблемы с усталостью. Пациент набрал 12/36 по шкале нейропатии CMT, измеряющей инвалидность, что показывает, что пациент может ходить самостоятельно, однако требуется AFO. Это подтверждается тем, что пациент набрал 2/7 по шкале нижних конечностей ONLS, так как они могли ходить самостоятельно, но походка была ненормальной. Были оправданы направления в центр сна и к специалисту по ортезам, так как его недостаток сна влиял на его участие и деятельность в повседневной жизни, и AFO было доказано, что оно уменьшает боль, увеличивает скорость походки и улучшает общую функцию [16][17][18][19]. Основное внимание в физиотерапевтических вмешательствах было уделено поддержанию функций и мобильности, и где это возможно, увеличению этих областей путем снижения боли и повышения качества жизни пациента. В начальных сеансах внимание было сосредоточено на поддержании аэробной способности и мышечной силы, поскольку баланс, показанный оценкой 81/96 по CBMS, слегка нарушен и может быть результатом прогрессивной слабости и может быть адресован в последующих сессиях после оптимизации силы. Лечения, такие как тренировка походки, амплитуда движения и упражнения на растяжку, также были назначены для поддержания нормальной, хотя и немного медленнее, чем в среднем, скорости походки 1,1 м/с по T10MW. В случаях CMT или других неврологических состояний, таких как синдром Гийена-Барре, рассеянный склероз и боковой амиотрофический склероз, вмешательства должны быть направлены на замедление прогрессирования состояния, оптимизацию функций, где это возможно, и обучение пациента правильным методам самоуправления для повышения их участия и качества жизни.
Please note that the translation is a direct conversion, which may include some medical terms that remain unchanged in Russian or that may require professional medical expertise to accurately interpret in the context of local medical practice.Ссылки
- ↑ Szigeti K, Lupski J. Болезнь Шарко–Мари–Тута. European Journal of Human Genetics. 2009; 17(6): 703-710. doi: 10.1038/ejhg.2009.31
- ↑ 2.0 2.1 2.2 Pareyson D, Marchesi C. Диагностика, естественное течение и управление болезнью Шарко–Мари–Тута. The Lancet Neurology. 2009; 8(7): 654-667. doi: 10.1016/s1474-4422(09)70110-3
- ↑ 3.0 3.1 Krajewski K. Неврологическая дисфункция и аксональная дегенерация при болезни Шарко–Мари–Тута типа 1А. Brain. 2000;123(7):1516-1527. doi:10.1093/brain/123.7.1516
- ↑ Vita G, La Foresta S, Russo M, Vita G, Messina S, Lunetta C et al. Спортивная деятельность при болезни Шарко–Мари–Тута: случай исследования паралимпийского пловца. Neuromuscular Disorders. 2016;26(9):614-618. doi: 10.1016/j.nmd.2016.06.002
- ↑ Melzack R. Метод гимназии МакГилла: от описания до измерения. Anesthesiology, 2005; 103: 199-202. PMID:15983473
- ↑ Shirley Ryan Abilitylab. Масштаб тяжести усталости. Доступно по адресу: https://www.sralab.org/rehabilitation-measures/fatigue-severity-scale (дата обращения 07/05/2019)
- ↑ 7.0 7.1 7.2 McCorquodale D. Pucillo E. Johnson N. Менеджмент болезни Шарко-Мари-Тута: улучшение долгосрочного ухода с помощью многопрофильного подхода. Journal of Multidisciplinary Healthcare. 2016; 9: 7-19. DOI: 10.2147/JMDH.S69979
- ↑ Graham R. Hughes R. Модифицированная шкала периферической невропатии: общая шкала ограничений при невропатии. Journal of Neurology, Neurosurgery & Psychiatry. 2006; 77: 973-976. DOI: 10.1136/jnnp.2005.081547
- ↑ Shirley Ryan Abilitylab. Тест с девяти лунками. Доступно по ссылке: https://www.sralab.org/rehabilitation-measures/nine-hole-peg-test (дата обращения 7/05/2019)
- ↑ Shirley Ryan Abilitylab. Шкала баланса и мобильности в сообществе. Доступно по ссылке: https://www.uhn.ca/TorontoRehab/Health_Professionals/Documents/TR_HCP_SUPP_CBMScale.pdf (дата обращения 7/05/2019)
- ↑ Shirley Ryan Abilitylab. Тест прогулки на 10 метров. Доступно по ссылке: https://www.sralab.org/rehabilitation-measures/10-meter-walk-test (дата обращения 7/05/2019)
- ↑ 12.0 12.1 Abresch T, Carter G, Han J, McDonald C. Упражнения при нервно-мышечных заболеваниях. Physical Medicine and Rehabilitation Clinics. 2012; 23: 653-673. https://doi.org/10.1016/j.pmr.2012.06.001
- ↑ Pareyson D., Marchesi C. Диагностика, естественное течение и управление болезнью Шарко-Мари-Тута. THE LANCET Neurology. 2009; 8: 654-667. https://doi.org/10.1016/S1474-4422(09)70110-3
- ↑ Shy M. Терапевтические стратегии для наследственных невропатий. NeuroMolecular Medicine. 2006; 8: 271. doi:10.1385/NMM:8:1-2:255https://link-springer-com.proxy.queensu.ca/article/10.1385%2FNMM%3A8%3A1-2%3A255
- ↑ 15.0 15.1 15.2 Skalsky AJ, McDonald CM. Профилактика и управление контрактурами конечностей при нервно-мышечных заболеваниях. Physical Medicine and Rehabilitation Clinics of North America. 2012; 23: 675-687. DOI: 10.1016/j.pmr.2012.06.009
- ↑ 16.0 16.1 Menotti F, Laudani L, Damiani A, Mignogna T, Macaluso A. Передний голеностопный ортез улучшает экономичность ходьбы у пациентов с болезнью Шарко-Мари-Тута типа 1A. Prosthetics and Orthotics International. 2014; 38: 387-392. https://doi.org/10.1177/0309364613506250
- ↑ 17.0 17.1 Phillips MF, Robertson Z, Killen B, White B. Пилотное исследование перекрестного испытания с рандомизированным использованием голеностопных ортезов для людей с болезнью Шарко-Мари-Тута. Clinical Rehabilitation. 2012; 26: 534-544. doi:10.1177/0269215511426802
- ↑ 18.0 18.1 Ramdharry GM, Day BL, Reilly MM, Marsden JF. Ортезы для стопы улучшают контроль как над проксимальной, так и дистальной частями ноги при ходьбе у пациентов с болезнью Шарко-Мари-Тута. Muscle & Nerve. 2012; 46: 512-519. doi: 10.1002/mus.23348
- ↑ 19.0 19.1 Dufek JS, Neumann ES, Hawkins MC, O’Toole B. Функциональные и динамические характеристики реакций на пользовательский композитный голеностопный ортез для пациентов с болезнью Шарко-Мари-Тута. Gait & Posture. 2013;2014; 39: 308-313. doi: 10.1016/j.gaitpost.2013.07.121
- ↑ Boentert M, Knop K, Schuhmacher C, Gess B, Okegwo A, Young P. Расстройства сна при болезни Шарко-Мари-Тута типа 1. Journal of Neurology, Neurosurgery, and Psychiatry. 2014; 85: 319-325. doi:10.1136/jnnp-2013-305296
