Введение
Оценка стопы — это распространённый подход в клинической практике для классификации типа стопы с целью выявления возможных этиологических факторов, связанных с травмами, и назначения терапевтических вмешательств.
- Этот подход основывается на контекстуальной модели стопы, при которой структурное выравнивание или положение стопы используется для определения характеристик динамической функции стопы и теоретического установления механизмов получения травм, ведущих к патологии.
- Эта модель функции стопы в первую очередь была разработана на основе работы Root и коллег, которые предложили статические методы оценки, позволяющие клиницистам выявлять отклонения от идеологически «нормальной» стопы[1].
- Разработано множество методов для классификации стопы на основе структуры и выравнивания. Эти методы включают: рентгенографические измерения, качественную и полуколичественную визуальную оценку, антропометрические измерения, анализ отпечатков стоп и анализ захваченных изображений[2]. Отсутствие сильного консенсуса между мерами для классификации стопы подчеркивает необходимость консенсуса по поводу подходящих клинических методов измерения структуры стопы.
- Барнс и коллеги[3] предположили, что количественные методы измерения выравнивания стопы превосходят качественную классификацию, основываясь на лучшей надежности. Тем не менее, некоторые исследователи отмечают, что субъективность и предвзятость наблюдателя могут подрывать точность этих инструментов качественной оценки[2][1].
- Рентгенографическая оценка считается широко признанным золотым стандартом для оценки стопы и выравнивания медиального продольного свода, но в настоящее время нет исследования, которое бы подтвердило визуальные/физические подходы к оценке рентгенографическими измерениями[2].
Терминология
Tong et al[2] идентифицировали три классификации типов стопы:
- Высокий свод, также известный как pes cavus, стопа с высоким сводом, варусная стопа, супинированная, с недостаточной пронацией, без пронации.
- Нейтральная стопа, также известная как нормальная, средняя, со средним сводом, прямая стопа.
- Низкий свод, также известная как плоскостопие, pes planus, плоская стопа, планус, вальгусная стопа, пронированная.
Другие классификации могут включать:
- Нейтральная стопа - Секвенции времени поглощения ударов, адаптации, стойки и продвинутости происходят вовремя. Может выдерживать большое расстояние.
- Передний варус стопы - Эта стопа проводит слишком много времени в фазе поглощения ударов и поздно переходит на продвинутость. Симптомы включают поверхностную боль в колене, боли в голени, ахиллово тендинит, боли в подвздошно-большеберцовом (IT) синдроме, подошвенный фасциит, боли в пояснице и пр. Ортопедические лечения включают ортопеды, которые заставляют стопу думать, что она соприкасается с землёй, поднимая землю до передней части стопы.
- Задний варус стопы - Эта стопа функционирует так же, как и передний варус стопы, когда она находcя с передним варусом. Однако она функционирует как вальгусная стопа, когда находится с вальгусом. Ортопедическое лечение проводится с помощью ортопедической ортопеды с контролем задней части стопы.
- Жесткий передний вальгус стопы - Эта стопа преждевременно переходит на продвинутость в момент, когда она всё ещё должна поглощать удары. Симптоматический список включает предрасположенность к растяжению голеностопного сустава, неустойчивую походку, любые возможные боли в стопе, проблемы с мышцами ног, стрессовые переломы и пр. Ортопедическое лечение включает ортопеду, которая заставляет переднюю часть стопы считать, что все кости выровнены друг с другом, поднимая землю до стопы. Очень редкий тип стопы.
- Гибкая или сгибаемая первая плюсневая кость - Это самый трудный тип стопы для классификации. Эта стопа может функционировать как передний варус, задний варус, а в некоторых случаях как жесткая вальгусная, но не так резко. Симптомы включают все, в том числе ишиас. Ортопедическое лечение проводится с помощью ортопеды для удержания передней части стопы в нейтральном положении.
- Эквинус - Эквинусная стопа не может приблизиться к голени на 10 градусов, когда центр тяжести переходит через голеностопный сустав. Симптомы — это стопа, которая проводит слишком много времени в фазе поглощения ударов и минимально или вовсе не переходит на институт. Некомпенсированная, это наихудший дисбаланс при беге для лечения. Растяжка и подъёмы пятки помогают большинству, но не всем.
Другие биомеханические факторы включают: углы костей голени, колено, тазобедренный сустав и несоответствие длины ног и пр.
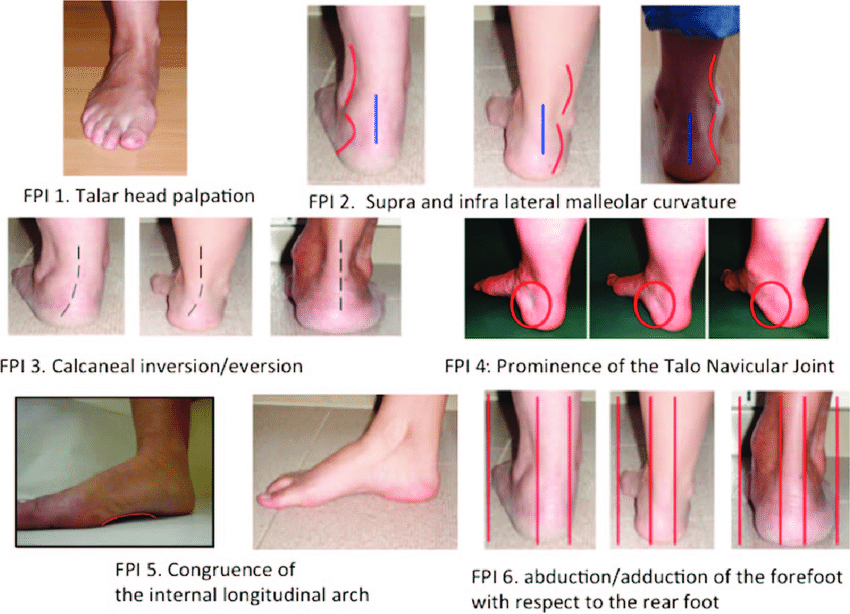
Индекс Позиции Стопы (FPI-6)
Индекс положения стопы (FPI-6) — это клинический инструмент, используемый для количественной оценки степени пронации, нейтральности или супинации стопы. Это надежная мера и надежный способ оценки статической стопы, предлагающий более обоснованный подход к оценке статической структуры стопы[1]. Серия из шести наблюдений и пальпаций выполняется клиницистом, и каждая мера оценивается от -2 до 2. Общий результат 0 считается нейтральной стопой; положительный балл для пронированной стопы, тогда как супинированной стопе присваивается отрицательный балл. Для оценки пациент стоит в положении двоекратной стойки и его просят держать неподвижно. Следующая таблица описывает критерии оценки FPI, взятые из работы Lee et al[4].
| -2 | -1 | 0 | +1 | +2 | |
|---|---|---|---|---|---|
| Пальпация головки таранной кости | Головка таранной кости прощупывается с латеральной стороны, но не с медиальной | Головка таранной кости прощупывается с латеральной стороны/слегка прощупывается с медиальной стороны | Головка таранной кости одинаково прощупывается с латеральной и медиальной стороны | Головка таранной кости слабо прощупывается с латеральной стороны/прощупывается с медиальной стороны | Головка таранной кости не прощупывается с латеральной стороны, но прощупывается с медиальной стороны |
Изгибы над и под латеральной лодыжкой (вид сзади) | Изгиб под лодыжкой либо прямой, либо выпуклый | Изгиб под лодыжкой вогнутый, но более плоский/болеe, чем изгиб над лодыжкой | Обе дуги ниже и выше голеностопного сустава примерно равны | Изгиб под лодыжкой более вогнут, чем изгиб над лодыжкой | Изгиб под лодыжкой заметно более вогнут, чем изгиб над лодыжкой |
| Фронтальная плоскость положения пяточной кости (вид сзади) | Больше, чем на предполагаемые 5о инвертировано (варус) | Между вертикальным и предположительно 5о инвертированное (варус) | Вертикально | Между вертикальным и приблизительно 5о эвертированное (вальгус) | Больше, чем на предполагаемые 5o эвертированное (вальгус) |
| Выступ в области ТНJ (вид под углом изнутри) | Область ТНJ заметно вогнутая | Область ТНJ слегка, но определенно вогнутая | Область ТНJ плоская | Область ТНJ слегка выпуклая | Область ТНJ заметно выпуклая |
| Соответствие медиальной продольной арки (вид изнутри) | Арка высокая и сильно угловатая к заднему концу медиальной арки | Арка умеренно высокая и слегка острая сзади | Высота арки нормальная и концентрично изогнутая | Арка с понижена и с небольшим уплощением в центральной позиции | Арка очень низкая с сильным уплощением в центральной части - арка соприкасается с землей |
| Абдукция/аддукция передней части стопы относительно задней части стопы (вид сзади) | Боковые пальцы не видны. Медиальные пальцы четко видны | Медиальные пальцы значительно больше видны, чем боковые | Медиальные и боковые пальцы равномерно видны | Боковые пальцы значительно больше видны, чем медиальные | Медиальные пальцы не видны. Боковые пальцы четко видны. |
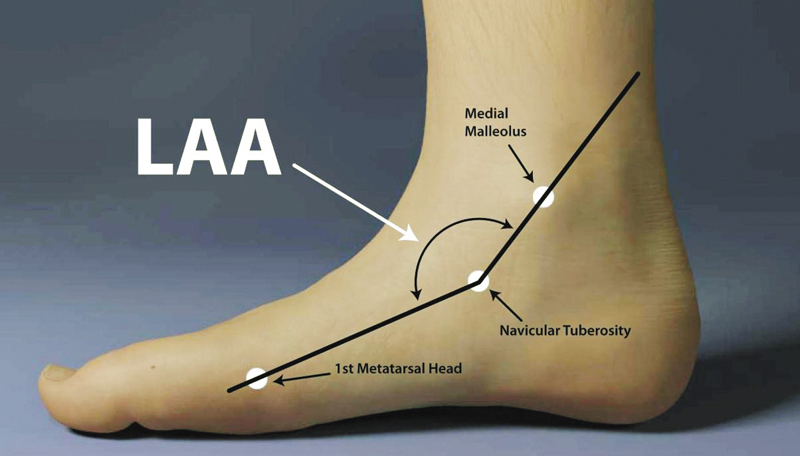
Угол медиальной продольной арки (MLAA)
MLAA - это надежная одноплоскостная мера с высоким уровнем надежности, хорошим согласием внутри измерения для классификации стопы и более широкими границами классификации стопы[1]. Линия проводится от центра медиальной лодыжки до бугристости ладьевидной кости, и другая линия проводится от бугристости ладьевидной кости до головки первой плюсневой кости. Тупой угол между этими линиями известен как LAA. Нормальный максимальный LAA находится между 1310 и 1520. Стопа с меньшим LAA считается низкой аркой, а угол более 1520 - высокой аркой[5][6]. Линия Feiss проводится от центра медиальной лодыжки до головки первой плюсневой кости. Если это высокая арка, то бугристость ладьевидной кости находится выше арки, а в стопе с низкой аркой бугристость ладьевидной кости находится ниже линии[1].
Тест на провал ладьевидной кости - это метод оценки функции медиальной продольной арки, который важен для обследования пациентов с травмами от перенапряжения. Были получены противоречивые результаты относительно различий в провале ладьевидной кости между здоровыми и травмированными участниками. Нормальные значения ещё не установлены, так как длина стопы, возраст, пол и индекс массы тела (ИМТ) могут влиять на провал ладьевидной кости[7]. Langley et al[1] сообщают, что это не приемлемая мера для характеристики стопы.
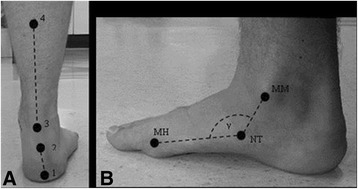
Угол задней части стопы (RFA)
Четыре точки пальпируются и маркируются с помощью маркера для кожи. Это: (1) основание пяточной кости; (2) место крепления ахиллова сухожилия; (3) центр ахиллова сухожилия на высоте медиальной лодыжки; (4) центр задней части голени на 15 см выше третьего маркера. RFA измеряется с помощью угломера. Руки угломера выравниваются с линией, соединяющей первый и второй маркеры (линия 1) и другая рука с линиями, соединяющими третий и четвертый маркеры (линия 2). Угол RFA измеряется как острый угол между проекцией линии один и линии два. RFA ≥ 5° вальгус означает пронированный тип стопы, 4° вальгус до 4° варус - нейтральная стопа и ≥ 5° варус - супинированная стопа.
Измерение тибиальной торсии/Угол бедро-стопы (TFA)
Для измерения внутренней или внешней тибиальной торсии пациент занимает положение настила на животе, с согнутыми на 90o коленями. Угол между бедром и стопой (TFA) измеряется между линией, пересекающей заднюю часть бедра, и другой линией, пересекающей стопу. Обычно угол составляет от 0o до 30o, TFA более 30o - это чрезмерная внешняя тибиальная торсия, а TFA менее 0o - это внутренняя тибиальная торсия[8].
Нейтральное положение подтаранного сустава (STJN)
Это положение, в котором стопа не пронирована и не супинирована. Подтаранный сустав в нейтральном положении служит ориентиром для PROM подтаранного сустава и для измерений нижних конечностей. Это также положение, используемое для изготовления и отливки ортопедических средств. Чтобы найти STJN в открытой кинетической цепи (OKC), пациент лежит на животе с меряемой стопой за пределами стола, а другая нижняя конечность в положении, чтобы сформировать "4". Таранная кость пальпируется между большим и указательным пальцем, и передняя часть стопы двигается осторожно в супинацию- пронацию до точки, в которой медиальная и латеральная часть таранной кости пальпируется равномерно с обеих сторон. Затем стопа перемещается в лёгкую дорсифлексию до мягкого окончания. Это положение STJN.
Для измерения OKC, когда STJN установлен, измеряется угол между линией, пересекающей голень и другой линией, пересекающей пяточную кость. Обычно угол пяточной костности составляет от 2o до 8o варус/инверсия. Для измерения CKC пациент стоит на коробке в положении односторонней опоры с поддержкой для равновесия. Конгруэнция купола таранной кости пальпируется, и сустав помещается в STJN. В этом положении измеряется угол между линией, пересекающей голень и линией, пересекающей пяточную кость.
Угол передней части стопы
Отношение передней части стопы к задней части измеряется для количественного определения варуса передней части стопы или вальгуса передней части стопы. Для измерения отношения пациент лежит на животе в положении "4" для не исследуемой нижней конечности. Когда STJN достигнут, наблюдается отношение передней части стопы к задней части. Неподвижная рука угломера размещается перпендикулярно линии, пересекающей пяточную кость с осью в точке пересечения пяточной кости. Подвижная рука угломера устанавливается параллельно воображаемой линии, проходящей через головки плюсневых костей. Угол передней части стопы в 0o считается нейтральным, в то время как положительный градус - это варус передней части стопы, а отрицательный градус - вальгус передней части стопы[12].
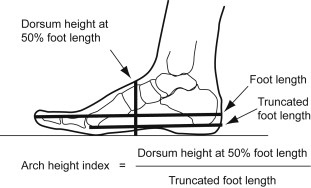
Коэффициент высоты свода стопы (AHI)
AHI используется для измерения медиального продольного свода стопы, на основе которого стопу можно классифицировать как с высоким сводом, нормальную и с низким сводом. Уильямс и МакКлей[14] сравнили различные измерения стопы и коэффициенты и пришли к выводу, что высота тыла стопы на 50% длины стопы, делённая на укороченную длину стопы, является надежной и действенной мерой для определения AHI. Для измерения можно использовать штангенциркуль и графическую бумагу. Пациент находится в стоячем положении, и штангенциркуль используется для измерения длины стопы, высоты тыла стопы на 50% длины стопы и укороченной длины стопы, как показано на изображении.
AHI = Высота тыла стопы на 50% длины стопы ÷ Укороченная длина стопы
Если коэффициент составляет 0.356 или больше, стопа считается с высоким сводом, а коэффициент менее или равным 0.275 рассматривается как стопа с низким сводом. Описание подвижности свода можно оценить, измерив AHI при 10% и 90% массы тела. Также был предложен индекс жёсткости свода стопы (ARI), который рассчитывается как стоячий AHI/сидячий ARI и может предложить надежную и действенную альтернативу тесту на навикулярный спад[15].
Измерение диапазона движений (ROM)
ROM подтаранного сустава
Для измерения центра вращения 1-го MTP гониометр размещается на медиальной стороне оси 1-го MTP сустава. Неподвижное плечо параллельно полу, а подвижное плечо параллельно проксимальной фаланге большого пальца[16]. Нормальный ROM для сгибания составляет 0-45о, а для разгибания — 0-70о. Нормальный ROM для сгибания боковых четырех MTP составляет 0-40о, и для разгибания боковых четырех MTP — 0-40о. Нормальный ROM для сгибания межфалангового сустава большого пальца составляет 0-90о, а для разгибания — 0о. Нормальный ROM для сгибания боковых четырех PIP составляет 0-35о и разгибания — 0о. И нормальный ROM для сгибания боковых четырех DIP составляет 0-60о и разгибания — 0-30о[12].
ROM тало-крурального сустава
Тало-круральный сустав ROM сгибания и разгибания измеряется с согнутым коленом; если колено выпрямлено, степень стянутости икроножной мышцы может затмить ROM ТК сустава. Центр гониометра размещается примерно в 1.5 см ниже латеральной лодыжки. Неподвижное плечо параллельно продольной оси малоберцовой кости, принимая головку малоберцовой кости в качестве ориентира. И подвижное плечо параллельно продольной оси 5-й плюсневой кости с головкой 5-й плюсневой кости в качестве ориентира[12][17],[18]
Практические соображения
Босиком против обуви
Бег босиком завоевал популярность в сообществе бегунов. Многие бегуны вдохновились книгой Кристофера Макдугалла 2010 года 'Рождённый бегать'[19]. Вреда беге босиком для предотвращения травм недостаточно проверенных данных[20], но практика остается популярной. Во время оценки клиницисты могут просить клиента снять обувь, чтобы лучше оценить биомеханику или походку.
Среди некоторых бегунов, решивших бегать босиком, и в клинических ситуациях, когда клиент может оставаться босиком, важно учитывать любые биомеханические различия между этими стилями бега. В 2014 году Халл и др. опубликовали систематический обзор для оценки биомеханических различий между бегом босиком и в обуви в журнале Sports Medicine. [21] Качество доказательств было умеренным в лучшем случае, и они сообщили о снижении пиковой реакции силы на земле, увеличении сгибания стопы и голеностопа и увеличении сгибания колена при контакте с землей по сравнению с бегом в обуви.
Гериатрическая популяция
Медиальная продольная арка действует как 'амортизатор' и играет важную роль в генерировании силы для фазы отталкивания в походке. С среднего возраста наблюдается постепенное снижение высоты арки, что проявляется большими медиальными контактами средней части стопы.[22] а также более высокими оценками FP1-6.[23] Неясно, почему эти изменения происходят с взрослыми ногами, однако распространенное мнение состоит в том, что дегенеративные изменения и потеря тонуса задней большеберцовой мышцы и сухожилия - это наиболее распространенные причины у пожилых людей с плоскостопием.[24]
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 Langley B, Cramp M, Morrison SC. Клинические меры оценки статической позиции стопы не совпадают. Журнал Foot and Ankle Research. 2016 Дек 1;9(1):45.
- ↑ 2.0 2.1 2.2 2.3 Tong JW, Kong PW. Связь между типом стопы и травмами нижних конечностей: систематический обзор литературы с метаанализом. Журнал ортопедической и спортивной физической терапии. 2013 Окт;43(10):700-14.
- ↑ Barnes A, Wheat J, Milner C. Связь между типом стопы и травмами большеберцовой кости: систематический обзор. Br J Sports Med. 2008;42:93-98
- ↑ 4.0 4.1 Lee JS, Kim KB, Jeong JO, Kwon NY, Jeong SM. Корреляция индекса позы стопы с давлением на подошву и радиографическими измерениями у детей с плоскостопием. Annals of rehabilitation medicine. 2015 Фев 1;39(1):10-7.
- ↑ Nilsson MK, Friis R, Michaelsen MS, Jakobsen PA, Nielsen RO. Классификация высоты и гибкости медиальной продольной арки стопы. J Foot Ankle Res. 2012 Фев 17;5(3).
- ↑ http://orthopedia.wikia.com/wiki/Foot_Postural_Assessment_Tools
- ↑ Nielsen RG, Rathleff MS, Simonsen OH, Langberg H. Определение нормальных значений опускания ладьи при ходьбе: новая модель, корректирующаяся на длину стопы и пол. Journal of foot and ankle research. 2009 Май 7;2(1):12.fckLRBibTeX
- ↑ Stuberg W, Temme J, Kaplan P, Clarke A, Fuchs R. Измерение торсии большеберцовой кости и угла бедро-стопа с использованием гониометрии и компьютерной томографии. Clinical orthopaedics and related research. 1991 Нояб 1;272:208-12.
- ↑ Тест на торсию большеберцовой кости в положении лежа на животе (CR). CRTechnologies. Доступно на: https://youtu.be/KNznH7p6nxU
- ↑ Осмотр в положении лежа на животе: Торсия большеберцовой кости при колене на 90 градусов. Physical Therapy Nation. Доступно на: https://youtu.be/y9a2ktTwu3Y
- ↑ Оценка положения нейтралитета подтаранного сустава. Доступно на https://www.youtube.com/watch?v=zdGgCxVyBRo
- ↑ 12.0 12.1 12.2 Buchanan KR, Davis I. Взаимосвязь между статическим выравниванием передней, средней и задней частей стопы у людей без болей. Журнал ортопедической и спортивной физической терапии. 2005 Сен;35(9):559-66.
- ↑ Осмотр в положении лежа на животе: Выравнивание передней части стопы и задней части стопы. Доступно на https://www.youtube.com/watch?v=Mvm8krHIOAI
- ↑ Williams DS, McClay IS. Измерения, используемые для характеристики стопы и медиальной продольной арки: надежность и достоверность. Физическая терапия. 2000 Сен 1;80(9):864-71.
- ↑ McPoil TG, Cornwall MW, Medoff L, Vicenzino B, Forsberg K, Hilz D. Изменение высоты арки при переходе из сидячего положения в стоячее: альтернативный тест для опускания ладьи. Журнал foot and ankle research. 2008 Июл 28;1(1):3.
- ↑ Creighton DS, Olson VL. Оценка диапазона движений первого плюснефалангового сустава у бегунов с плантарным фасциитом*. Журнал ортопедической и спортивной физической терапии. 1987 Янв;8(7):357-61.
- ↑ Picciano AM, Rowlands MS, Worrell T. Надежность открытой и закрытой кинетической цепи нейтрального положения подтаранного сустава и теста на опускание ладьи. Журнал ортопедической и спортивной физической терапии. 1993 Окт;18(4):553-8.
- ↑ Sell KE, Verity TM, Worrell TW, Pease BJ, Wigglesworth J. Два метода измерения для оценки положения подтаранного сустава: изучение надежности. Журнал ортопедической и спортивной физической терапии. 1994 Мар;19(3):162-7
- ↑ Mcdougall C. Рождённые бегать: Скрытое племя, ультрабегуны и великая гонка, которую мир никогда не видел. 1-е изд. Profile Books; 2010.
- ↑ Altman AR & Davis IS. Перспективное сравнение травм у бегунов в обуви и босиком. Британский журнал спортивной медицины. 2016;50(8):476-480.
- ↑ Hall J, Barton C, Jones P, Morrissey D. Биомеханические различия между бегом на большие дистанции босиком и в обуви: систематический обзор и предварительный метаанализ. Sports Medicine. 2013;43(12):1335-1353.
- ↑ Staheli LT, Chew DE, Corbett M: ПродольнаяfckLRарка. Обзор восьмисот восьмидесяти двух ног у нормальных детей и взрослых. J Bone Joint Surg Am 1987; 69A:426–428
- ↑ Redmond AC, Crane YZ, Menz HB: Нормативные значения индекса позы стопы. J Foot Ankle Res 2008; 1: 6.
- ↑ Kohls-Gatzoulis, J., Angel, J. C., Singh, D., Haddad, F., Livingstone, J., & Berry, G. (2004, Декабрь 4). Дисфункция заднего тибиалиса: общая и излечимая причина плоскостопия, приобретенного взрослыми. BMJ (Clinical research ed.). Получено 26 ноября 2022 г., из https://www.ncbi.nlm.nih.gov/pmc/articles/PMC534847/
