Введение
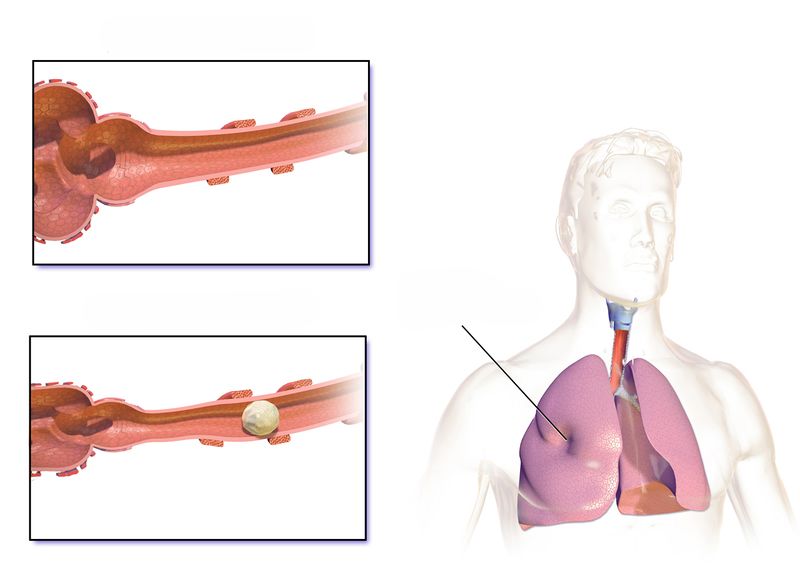
Ателектаз описывает состояние коллапса и неаэрированных областей паренхимы легкого[1]. Это происходит из-за частичного или полного, обратимого коллапса мелких дыхательных путей, приводящего к нарушению обмена CO2 и O2, т.е. внутрилегочного шунта.[2]
Эпидемиология
- Ателектаз не затрагивает одинаково ни один из полов.
- Также не отмечается повышенной частоты ателектаза у пациентов с ХОБЛ, астмой или в пожилом возрасте.
- Чаще встречается у пациентов, недавно перенесших общую анестезию, с частотой до 90% в этой группе пациентов.
- Наиболее часто наблюдается у послеоперационных пациентов, дыхательная функция которых ограничена процедурой, болью и продолжительным постельным режимом.
- Реже ателектаз встречается у людей с состояниями, указывающими на хроническое образование мокроты или обструкцию дыхательных путей, такими как ХОБЛ, бронхоэктазии и кистозный фиброз.
- Ожирение и/или беременные пациенты имеют более высокую вероятность развития ателектаза из-за перемещения диафрагмы к голове[2]
На основе патофизиологии
Следующая таблица содержит классификацию ателектаза на основе патофизиологического механизма[1][2][3][4][5][6][7][8][9][10][11][12][13][14][15][16][17][18][19]
| Патофизиологический механизм | Патогенез | Связанные типы ателектаза | Причина |
|---|---|---|---|
| Сжатие легочной ткани | Этот механизм ателектаза происходит посредством сжатия. Это означает, что общий баланс сил через альвеолярную стенку смещается в сторону обеспечения ее коллапса. |
|
|
| Абсорбция альвеолярного воздуха | Вторая главная причина — это поглощение газа. Это может происходить двумя способами.
|
|
|
| Нарушение функции сурфактанта | Недостаточная функция сурфактанта может быть вызвана нарушением приобретенного дисфункционального состояния (например, у недоношенных новорождённых), и это происходит в контексте повреждения легких. После инактивации возрастает местное поверхностное натяжение, что приводит к уменьшению расширения; в глобальном масштабе это приводит к уменьшению объема покоящихся легких. |
|
|
На основе локализации
Ателектаз может быть классифицирован на основе локализации в соответствии с рентгенологическими паттернами коллапса[12]
Полный коллапс
Коллапс всего легкого приводит к полной опалесценции гемиторакса (так называемая «белая полоса»). Это часто путают с крупным плевральным выпотом, но можно отличить по наличию смещения средостения к коллапсированному легкому по сравнению с движением от плеврального выпота.
Лобарный коллапс
Характерные особенности, связанные с отдельным лобарным коллапсом, следующие:
Коллапс правой верхней доли (RUL)
- Поднятие правого корня и малой щели.
- На боковом виде можно увидеть поднятие малой и большой щелей.
- Золотой S знак (Малая щель обычно выпуклая кверху, но может казаться вогнутой из-за подлежащей массы).
Коллапс правой средней доли (RML)
- Приводит к минимальной опалесценции и часто остается незамеченной.
- Потеря силуэта правой границы сердца почти всегда является признаком на заднепереднем виде.
- Правые горизонтальная и косая щели приближаются друг к другу, образуя клиновидную опалесценцию на боковом виде.
Коллапс правой нижней доли (RLL)
- Треугольная опалесценция рядом с правой границей сердца.
- Имеется облитерация правого полудиаграфма, и он может казаться поднятым.
- Правая граница сердца четко видна.
- На боковом проекции контур правого полудиаграфма теряется сзади, а нижние грудные позвонки кажутся более плотными
Коллапс левой верхней доли (LUL)
- Из-за отсутствия малой щели коллапс LUL выглядит как вуалеобразная опалесценция, простирающаяся от корня и затухающая книзу.
- На боковом виде большая щель смещается кпереди, а нижняя доля гипераэрированная.
- Знак Луфтзихеля (гипераэрированный верхний сегмент левой нижней доли (LLL), расположенный между ателектатической верхней долей и дугой аорты в половине случаев).
Коллапс левой нижней доли (LLL)
- Увеличение ретрокардиальной опалесценции, что затеняет диафрагму слева.
- На боковом виде контур диафрагмы слева исчезает сзади, и нижние грудные позвонки кажутся более плотными, чем обычно.
Ниже представлен видеоролик, демонстрирующий лобарную классификацию ателектаза на рентгенограмме:
Клинические последствия
Ниже приведены клинические последствия ателектаза [15][21]
- Снижение легочной податливости
- Гипоксемия
- Повышенное сопротивление легочных сосудов (PVR)
- Воспаление как локальная биологическая реакция ткани
- Локальная иммунная дисфункция
- Повреждение альвеолярно-капиллярного барьера
- Потенциальная потеря жидкостного клиренса легких
- Повышенная проницаемость белков в легких
- Восприимчивость к инфекциям
- Нарушенное проникновение антибиотиков в ткань легких
- Факторы, способные инициировать или усугублять повреждение легких
- Острая дыхательная недостаточность.
Клиническая картина

Признаки и симптомы ателектаза часто неспецифичны:[1][22]
- Боль в груди
- Одышка
- Поверхностное дыхание
- Снижение расширения груди
- Повышенная частота дыхания
- Повышенная работа дыхания
- Снижение дыхательных звуков на ипсилатеральной стороне при аускультации. В случаях ателектаза верхней доли могут быть слышны бронхиальные шумы из-за близости к основным дыхательным путям.
- Гипоксия/гипоксемия
Диагностика
- Рентген грудной клетки[2][23]
- Бронхоскопия[24]
- КТ-сканирование[24]
- Ултразвуковое исследование[25][26][27]
Физиотерапия
Большинство ателектазов, возникающих во время общей анестезии, приводят к временной дисфункции легких, которая разрешается в течение 24 часов после операции. Тем не менее, у некоторых пациентов развиваются значительные периоперационные респираторные осложнения, которые могут привести к повышению заболеваемости и смертности, если их не лечить.
- Ателектаз можно предотвратить, избегая общей анестезии, ранней мобилизации, адекватного контроля боли и минимизации парентерального введения опиоидов.
- Изменение положения с лежачего на стоя повышает ФОЕ и снижает уровень ателектаза.
- Стимулируя пациентов глубоко дышать, рано ходить, использовать стимуляционную спирометрию, использовать устройства с положительным давлением, проводить физиотерапию груди, осуществлять отсасывание трахеи (у интубированных пациентов), и/или вентиляцию с положительным давлением — все это может уменьшить ателектаз.
- Профилактические меры, такие как стимуляционная спирометрия, должны изучаться и применяться перед операцией и продолжаться ежечасно после операции вплоть до выписки для достижения максимальной пользы[2].
Методы очистки дыхательных путей

Поскольку ателектаз может быть вызван закупоркой крупных дыхательных путей, физиотерапевтическое лечение, направленное на очистку дыхательных путей, может улучшить ателектаз. Примеры методов очистки дыхательных путей включают:
- Техники активного цикла дыхания[28][29]
- Поддерживаемый кашель [29]
- Позиционирование[28]
- Постуральный дренаж [28]
Упражнения для дыхания:
- Стимуляционная спирометрия может быть полезной для лечения или предотвращения ателектаза у послеоперационных пациентов, она предоставляет визуальную обратную связь пациенту о его прогрессе. Состоит из глубоко и медленно максимального вдоха через рот, за которым следует пост-испирационная задержка и выдох до функциональной остаточной емкости[30].
- Поддерживаемый максимальный вдох (SMI): аналогичен стимуляционной спирометрии, но не требует материалов[30]. SMI часто используется для предотвращения и управления ателектазом у пациентов с абдоминальной и торакальной хирургией.[31] Его эффекты часто сравниваются со стимуляционной спирометрией, и, интересно, доказано, что они обладают схожими эффектами в улучшении дыхательных паттернов, расширения грудной клетки и торакоабдоминальной асинхронии.[30] Таким образом, это может быть альтернативой, когда стимуляционная спирометрия недоступна.
Ранняя мобилизация[28][32][33]
Это актуально как для послеоперационных пациентов, так и для людей с острыми респираторными состояниями, такими как острая пневмония. Когда пациент достаточно стабилен для мобилизации, физиотерапевт должен помочь с передвижением в соответствии с текущим состоянием пациента. Ранняя мобилизация включает лечение в сидячем положении и амбулация с помощью или без вспомогательных средств (через <48 часов после операции). Считается, что ранняя мобилизация приводит к увеличению объема легких, предотвращая, таким образом, ателектаз.
Осложнения
Ателектаз является одним из самых распространенных респираторных осложнений в периоперационном периоде, и он может способствовать значительному увеличению заболеваемости и смертности, включая развитие пневмонии и острой дыхательной недостаточности.[2] Профилактика ателектаза жизненно важна для улучшения исходов у пациентов в послеоперационном периоде. Несмотря на использование этих стратегий, ателектаз не всегда можно предотвратить, и поэтому его раннее распознавание и лечение также важны.[2]
Ссылки
- ↑ 1.0 1.1 1.2 Peroni DG, Boner AL. Ателектаз: механизмы, диагностика и лечение. Paediatr Respir Rev. 2000;1:274-8.
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 Grott K, Dunlap JD. Ателектаз. StatPearls [Internet]. 2020 Aug 10. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK545316/#!po=10.0000 (дата обращения 18.4.2021)
- ↑ 3.0 3.1 Stark P. Ателектаз: типы и патогенез у взрослых [Internet]. 2020.
- ↑ Raman TS, Mathew S, Garcha PS. Ателектаз у детей. Indian pediatrics. 1998 May;35(5):429-35.
- ↑ Culiner MM. Синдром средней доли правого легкого, необструктивный комплекс. Diseases of the Chest. 1966; 50(1):57-66.
- ↑Sutnick AI, Soloff LA. Ателектазы при пневмонии: патофизиологическое исследование. Annals of internal medicine. 1964;60:39-46.
- ↑ Magnusson L, Spahn DR. "Новые концепции ателектазов во время общей анестезии." BR J Anaesth. 2003;91.1: 61-72.
- ↑ Woodring J H, & Reed JC . Типы и механизмы легочных ателектазов. J Thorac Imag 1996;11:92-108.
- ↑ Nazir A Lone, MD, MBBS, MPH, FACP, FCCP. Клиническая картина легочных ателектазов: история, физические проявления, причины [Интернет]. Medscape.com. Medscape; 2020 [цитировано 2021 Nov 19].
- ↑ Duggan M, Kavanagh Brian P, Warltier David C. Легочные ателектазы. Анестезиология
- ↑ Priftis KN, Rubin B. Ателектаз, синдром средней доли и пластический бронхит. Педиатрическая бронхоскопия [Internet]. 2010 [cited 2021 Nov 20];149–55.
- ↑ 12.0 12.1 Ray K, Bodenham A, Paramasivam E. Легочный ателектаз при анестезии и критических состояниях. Непрерывное образование в области анестезии, критической помощи и болевого синдрома [Internet]. 2014 Oct [cited 2021 Nov 19];14(5):236–45.
- ↑ Domino KB. Предвыходная оксигенация и послеоперационный ателектаз. Анестезиология [Internet]. 2019 Oct 1 [cited 2021 Nov 20];131(4):771–3.
- ↑
- ↑ 15.0 15.1 Каванах ВР. Периоперационная ателектазия. Минерва анестезиологика [Интернет]. 2021 [цитировано 19 ноября 2021]; 74(6).
- ↑ 15.0 15.1 Рестрепо РД, Браверман Дж. Текущие проблемы распознавания, предотвращения и лечения периоперационной легочной ателектазии. Экспертный обзор респираторной медицины [Интернет]. 26 декабря 2014 [цитировано 19 ноября 2021]; 9(1):97–107.
- ↑ Джонстон К, Карвальо ВБ де. Ателектазии в педиатрии: механизмы, диагностика и лечение. Ревиста да Ассоциацион Медика Бразилейра [Интернет]. октябрь 2008 [цитировано 19 ноября 2021]; 54(5).
- ↑ Атаг Е. Этиология, диагностика и лечение ателектазии у детей. Медицинский журнал учебной и исследовательской больницы Хайдарпаша Нумуне [Интернет]. 2020 [цитировано 19 ноября 2021]; Доступно по: https://jag.journalagent.com/hnhjournal/pdfs/HNHJ_61_2_139_144.pdf
- ↑ Навас-Бланко ХР, Дударик Р. Управление синдромом респираторного дистресса из-за инфекции COVID-19. BMC Анестезиология [Интернет]. 20 июля 2020 [цитировано 20 ноября 2021]; 20(1).
- ↑ РАЙТ ВР. Ателектазия. Журнал Канадской медицинской ассоциации [Интернет]. 2021 [цитировано 20 ноября 2021]; 62(3).
- ↑ ссылка
- ↑ Zeng C, Lagier D, Lee J-W, Vidal Melo MF. Периоперативный легочный ателектаз: часть I. Биология и механизмы. Анестезиология [Интернет]. 2021 Sep 8 [цитировано 2021 Nov 19];
- ↑ Duggan M, Kavanagh BP. Ателектаз у периоперационного пациента. Curr Opin Anaesthesiol. 2007;20:37-42.
- ↑ Khan AN, Al-Jahdali H, AL-Ghanem S, Gouda A. Чтение рентгеноскопий грудной клетки у критически больных (Часть II): рентгеноскопия легочных патологий, распространенных у пациентов ОРИТ. Annals of Thoracic Medicine [Интернет]. 2009;4(3):149–57.
- ↑ 24.0 24.1 Woodring J. Определение причины легочного ателектаза: сравнение обычной рентгенографии и КТ. Американский журнал рентгенологии. 1988 Apr;150(4):757–63.
- ↑ Lichtenstein D, Meziere G. Ультразвуковая диагностика ателектаза [Интернет]. ResearchGate. неизвестно; 2005 [цитировано 2021 Nov 20].
- ↑ Liu J, Chen S-W, Liu F, Li Q-P, Kong X-Y, Feng Z-C. Диагностика неонатального легочного ателектаза с использованием ультразвуковой диагностики легких. Грудная клетка [Интернет]. 2015 Apr [цитировано 2021 Nov 20];147(4):1013–9.
- ↑ Acosta CM, Maidana GA, Jacovitti D, Belaunzarán A, Cereceda S, Rae E, et al. Точность трансторакальной ультразвуковой диагностики легких для диагностики анестезией-индуцированного ателектаза у детей. Анестезиология [Интернет]. 2014 Jun 1 [цитировано 2021 Nov 20];120(6):1370–9.
- ↑ 28.0 28.1 28.2 28.3 Stiller K, Geake T, Taylor J, Grant R, Hall B. Острый дольчатый ателектаз: сравнение двух схем физиотерапии грудной клетки. Грудная клетка. 1990 Dec 1;98(6):1336-40.
- ↑ 29.0 29.1 Schindler MB. Лечение ателектаза: где доказательства? Критическая медицина. 2005 Aug;9(4):341.
- ↑ 30.0 30.1 30.2 Mendes LP, Teixeira LS, da Cruz LJ, Vieira DS, Parreira VF. Устоявшееся максимальное вдохновение имеет аналогичный эффект по сравнению с стимулирующими спирометрами. Физиология дыхания и нейробиология. 2019 Mar 1;261:67-74.
- ↑ Tan AK. Стимулирующая спирометрия для пациентов с трахеостомией и ларингэктомией. Журнал оториноларингологии. 1995 Oct;24(5):292-4.
- ↑ Possa SS, Amador CB, Costa AM, Sakamoto ET, Kondo CS, Vasconcellos AM, et al. Implementation of a guideline for physical therapy in the postoperative period of upper abdominal surgery reduces the incidence of atelectasis and length of hospital stay. Rev Port Neumol 2014;20(2): 69-77.
- ↑ Moradian ST, Najafloo M, Mahmoudi H, Ghiasi MS. Ранняя мобилизация снижает риск ателектаза и плеврального выпота у пациентов, перенесших аортокоронарное шунтирование: Рандомизированное контролируемое исследование. J Vasc Nurs 2017;35(3):141–145.
