Введение
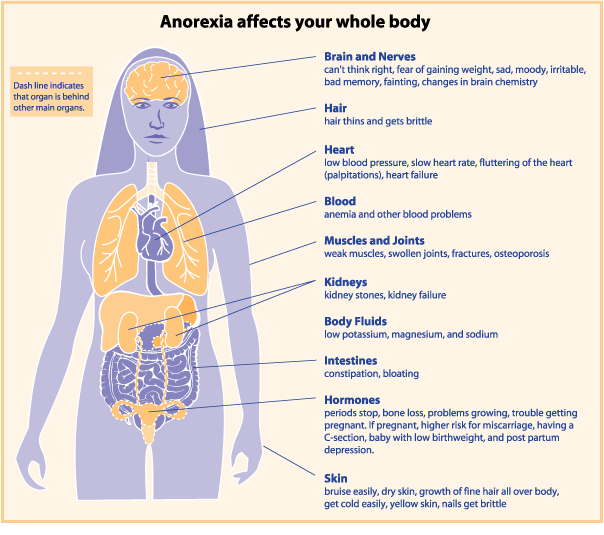
Анорексия нервоза — это расстройство пищевого поведения, определяемое ограничением потребления энергии относительно потребностей, приводящее к значительно низкому весу тела. Пациенты испытывают интенсивный страх перед набором веса и искаженное представление о теле, неспособны осознавать серьезность их значительно низкой массы тела.[1]
Долгосрочный прогноз часто неблагоприятный, с серьезными нарушениями в развитии, медицинскими и психосоциальными осложнениями, высоким уровнем рецидивов и смертности.[2]
Эпидемиология
Пожизненная распространенность анорексии нервоза составляет 0,66-1,9% в зависимости от географического положения, более высокая распространенность наблюдается в развитых странах.
- Женщины в десять раз чаще диагностируются с анорексией нервоза по сравнению с мужчинами.
- Пожизненная заболеваемость анорексией нервоза увеличилась с 0,1 до 5,4 на 100 000 за последние пятьдесят лет.
- У девушек в возрасте 15-19 лет заболеваемость увеличилась с 56,4 до 109 на 100 000 человеко-лет.[3]
Патофизиология

Исследования показывают, что биологические факторы играют роль в развитии анорексии нервоза, в дополнение к экологическим факторам. Генетическая корреляция существует между образовательным уровнем, невротизмом и шизофренией. У пациентов с анорексией нервоза изменены функция и структура мозга, имеются дефициты нейротрансмиттеров дофамина (пищевое поведение и вознаграждение) и серотонина (контроль импульсов и невротизм), дифференциальная активация кортиколимбической системы (аппетит и страх) и снижение активности в переднестриальных контурах (привычные поведения). У пациентов наблюдаются сопутствующие психиатрические расстройства, такие как большое депрессивное расстройство и генерализованное тревожное расстройство.[1]
Элементы, способствующие развитию анорексии нервоза, сложны и включают в себя широкий спектр биологических, психологических и социокультурных факторов. Любой человек, на любом этапе своей жизни, находится под риском развития пищевого расстройства. Пищевое расстройство — это психическое заболевание, а не выбор, который сделал человек.[4]
Клиническая картина
Пациенты будут сообщать о симптомах, таких как аменорея, непереносимость холода, запоры, отек конечностей, усталость и раздражительность. Они могут описывать ограничительное пищевое поведение, такое как подсчет калорий или контроль порций, а также методы очищения, например, самопроизвольная рвота или использование диуретиков или слабительных. Многие интенсивно занимаются физическими упражнениями в течение длительного времени[1]

Диагностическое и статистическое руководство по психическим расстройствам (DSM-5) признает следующие критерии для диагностики анорексии нервоза
- ограничение калорийного потребления
- низкая масса тела относительно возраста, пола и здоровья
- необоснованный страх набора веса
- телесная дисморфия
Вместе с этими признаками могут наблюдаться многочисленные симптомы, которые включают — но не ограничиваются — следующее:
- аменорея (из-за подавления гонадной оси)
- зубной кариес (из-за очищения)
- ортостатическая гипотензия или тахикардия
- отдыхающая брадикардия
- пурпура[3]
Два подтипа анорексии нервоза были признаны Диагностическим и статистическим руководством по психическим расстройствам.
- Ограничительный подтип характеризуется тем, что человек с анорексией нервоза не участвовал регулярно в поведениях переедания или очищения в текущий период.
- Поведение переедания и очищения включает использование слабительных, диуретиков, клизм и самопроизвольной рвоты для ограничения набора веса. Подтип "переедание-очищение" характеризуется тем, что человек регулярно участвовал в поведениях переедания или очищения в текущий период анорексии нервоза. [5][6]
Ассоциированные сопутствующие заболевания
Смерть является самым разрушительным сопутствующим заболеванием при этом расстройстве пищевого поведения и наиболее часто происходит из-за симптомов голодания или самоубийства. Медицинские состояния, обычно вызывающие смерть, включают в себя аномалии сердечного ритма и дисбалансы электролитов. Уровень смертности достигает 5,9% при диагнозах анорексии нервоза.
- Сопутствующие состояния, присутствующие у лиц с анорексией нервоза, также могут включать "большое депрессивное расстройство (50-75% случаев), сексуальное насилие (20-50% случаев), обсессивно-компульсивное расстройство (25% случаев), злоупотребление психоактивными веществами (12-18% случаев) и биполярное расстройство (4-13% случаев)". [5]
- Анемия, пролапс митрального клапана, остеопороз и стрессовые переломы являются примерами сопутствующих заболеваний, которые могут присутствовать при любых пищевых расстройствах. Многие индивиды с анорексией нервоза часто развивают другие виды пищевых расстройств. До 50% людей с анорексией нервоза развивают признаки булемии нервоза в течение своей жизни.[5]
Лечение

Лечение нервной анорексии сосредоточено на нутритивной реабилитации и психотерапии. Пациенты, которым требуется стационарное лечение, имеют следующие характеристики:
- Существующие психиатрические расстройства, требующие госпитализации
- Высокий риск суицида (намерение с очень летальным планом или неудавшаяся попытка)
- Отсутствие системы поддержки (серьёзный конфликт в семье или бездомность)
- Ограниченный доступ (живет слишком далеко, чтобы участвовать в ежедневной программе лечения)
- Медицинская нестабильность (брадикардия, обезвоживание, гипогликемия или плохо контролируемый диабет, гипокалиемия или другие электролитные нарушения, указывающие на синдром повторного питания, гипотермия, гипотензия, нарушение функций органов, требующее острого лечения)
- Слабая мотивация к выздоровлению (некооперативность, занятость навязчивыми мыслями)
- Прочные, серьезные и многократные в день очистительные поведения
- Тяжелая анорексия (менее 70% от идеального веса тела или резкое снижение веса с отказом от пищи)
- Требуется контроль питания и/или специальное питание (назогастральная трубка)
- Невозможность прекратить компульсивные физические упражнения (не является единственным показанием для госпитализации).
Амбулаторное лечение включает интенсивную терапию (2-3 часа в будний день) и частичную госпитализацию (6 часов в день). Педиатрическим пациентам полезна семейная психотерапия для изучения внутренних динамик и реструктуризации домашней обстановки.
Синдром повторного питания может возникнуть после продолжительного голодания. По мере использования глюкозы для производства молекул аденозинтрифосфата (АТФ) организм истощает оставшиеся запасы фосфора.
Кроме того, вход глюкозы в клетки осуществляется посредством инсулина и происходит быстро после длительных периодов без пищи. Оба вызывают электролитные аномалии, такие как гипофосфатемия и гипокалиемия, что может привести к сердечному и респираторному компромиссу. Пациенты должны тщательно наблюдаться на признаки синдрома повторного питания, и электролиты должны тщательно контролироваться.
Фармакотерапия не применяется изначально. Для остро больных пациентов, не реагирующих на начальное лечение, оланзапин является первым выбором. Другие антипсихотики не продемонстрировали аналогичных эффектов на увеличение веса. Для пациентов, не имеющих остро выраженной болезни, но имеющих сопутствующие психиатрические состояния, такие как генерализованное тревожное расстройство или большое депрессивное расстройство, наилучшей является комбинация терапии с ингибиторами обратного захвата серотонина (СИОЗС) и психотерапией. Пациентам, не реагирующим на СИОЗС, может понадобиться антипсихотик второго поколения. Трициклические антидепрессанты (ТЦА) менее предпочтительны из-за опасений по поводу кардиотоксичности, особенно у пациентов с недостаточным питанием. Бупропион противопоказан пациентам с нарушениями пищевого поведения из-за повышенного риска припадков[1]
Руководства по нутритивной терапии включают увеличение веса на .9 - 1.4 кг в неделю для стационарного лечения и .22 - .45 кг в неделю для амбулаторного лечения. Изначально ежедневные калорийные цели должны достигать 1000-1600 ккал в разделенных приемах пищи, и использование ванной комнаты должно быть ограничено на два часа после каждого приема пищи. Как только здоровый вес поддерживается, можно вводить растяжку, а затем аэробные упражнения под наблюдением и консультирование по правильным руководствам по упражнениям.[4]
Выздоровление
Возможно выздоровление от нервной анорексии, даже если человек живет с этим заболеванием много лет. Путь к выздоровлению может быть долгим и трудным, однако с правильной командой и поддержкой выздоровление возможно. Некоторые люди могут обнаружить, что выздоровление приносит новые понимания, прозрения и навыки.[4]
Медикаментозное лечение
Медикаментозное лечение может быть использовано для управления различными аспектами осложнений, связанных с нервной анорексией. Фармакотерапия не применяется изначально.
Для остро больных пациентов, не реагирующих на начальное лечение, оланзапин является первым выбором. Другие антипсихотики не продемонстрировали аналогичных эффектов на увеличение веса. Для пациентов, не имеющих остро выраженной болезни, но имеющих сопутствующие психиатрические состояния, такие как генерализованное тревожное расстройство или большое депрессивное расстройство, наилучшей является комбинация терапии с ингибиторами обратного захвата серотонина (СИОЗС) и психотерапией. Пациентам, не реагирующим на СИОЗС, может понадобиться антипсихотик второго поколения. Трициклические антидепрессанты (ТЦА) менее предпочтительны из-за опасений по поводу кардиотоксичности, особенно у пациентов с недостаточным питанием. Бупропион противопоказан пациентам с нарушениями пищевого поведения из-за повышенного риска припадков[1]
- Кветиапин является атипичным антипсихотиком. Лечение низкими дозами кветиапина может помочь как с психологическими, так и с физическими улучшениями при минимальных связанных побочных эффектах и представляется перспективным кандидатом для лечения анорексии. [7]Оланзапин, другой атипичный антипсихотик, также может использоваться для помощи при наборе веса и при компульсивных мыслях у пациентов.[8]
- Прозак может помочь с депрессивными симптомами и потенциально с поддержанием здорового веса после достижения восстановления веса. Прозак является частью семейства СИОЗС, или ингибиторов обратного захвата серотонина. СИОЗС помогают повысить уровень серотонина, связанный с настроением.[8]
Физическая терапия

Физиотерапия является неотъемлемой частью реабилитации пациентов с нервной анорексией после возобновления растяжки и упражнений. Необходим медицинский работник, обладающий обширными знаниями о правильных руководствах по упражнениям и о том, как контролировать физические признаки усталости и показатели жизненно важных функций, чтобы лечить этих пациентов. Эти навыки важны, чтобы помочь пациенту научиться контролировать уровни усталости и частоты сердечных сокращений, чтобы предотвратить избыточные физические нагрузки или упражнения до изнеможения. Пациенты с нервной анорексией также более подвержены ортостатической гипотензии, брадикардии и мышечным спазмам из-за недоедания и низкокалорийной диеты. Наилучшим образом подготовленным специалистом, чтобы контролировать и реагировать на эти медицинские состояния, является медицинский работник, такой как физиотерапевт.
Физиотерапевт также может быть полезен во время процесса скрининга, так как они обучены на своих профессиональных программах распознавать признаки и симптомы этого расстройства. Терапевт может быть первым, кто заметит признаки и симптомы этого расстройства. Например, во время обследования шейного отдела терапевт может заметить отечность в области лица или слюнных желез, или травмы от чрезмерных физических нагрузок, такие как стрессовые переломы из-за чрезмерных упражнений.
При создании программ упражнений для этих людей физиотерапевты должны учитывать уровень плотности костной ткани, ортостатическую гипотензию, кардиологический статус и лабораторные показатели. Программа должна быть скорректирована, чтобы защитить индивидуума от физического вреда или медицинской нестабильности. Упражнения не рекомендуются, если индекс массы тела пациента меньше 18 кг/м2, и поэтому их не вводят, пока индивидуум не сможет поддерживать здоровый вес и быть медицински стабильным. Идеальная программа упражнений должна включать элементы растяжки, легкие упражнения для верхней части тела, дыхательные упражнения и аэробные упражнения. Очень важно для физиотерапевта установить верхние пределы на повторения, сеты или минуты, чтобы предотвратить переутомление индивидуума. Столь же важно для физиотерапевта побуждать индивидуума сосредотачиваться на позитивных эффектах упражнений на общее здоровье, а не на весе.[9]
- Ниже ИМТ 14: Упражнения не рекомендуются, так как набор веса на этом этапе является приоритетом.
- Между ИМТ 14 и 15: После оценки может быть уместно рекомендовать упражнения в положении лёжа и сидя, например, легкие пилатес, техники расслабления и легкие растяжки.
- ИМТ от 15 до 17: Начати постепенное продвижение к умеренным нагрузкам. Могут быть введены упражнения типа пилатес, тай-чи и йога. Занятия должны все еще тщательно контролироваться и проводиться под наблюдением, предпочтительно в группе.
- ИМТ 17 и выше, в направлении здорового веса: На этом этапе пациенты все еще находятся на программе восстановления веса, и поэтому любые рекомендации по упражнениям не должны компрометировать это. Занятия могут становиться более активными, например, плавание, ходьба, танцы. Групповые занятия предпочтительнее одиночных упражнений.
- При здоровом весе: Пациентам необходимо найти здоровый баланс между уровнем физической активности и питанием. Физиотерапевт играет особую роль в формировании и постоянной переоценке режима физической активности/упражнений. Корректировки должны учитывать физическое здоровье индивидуума, предшествующее поведение в отношении физических упражнений, профессию и рекреационные предпочтения.[1]
Стратегии по снижению чрезмерной физической нагрузки
Хотя пациенты могут находить, что физические упражнения помогают в процессе восстановления веса, чрезмерные физические нагрузки всегда контрпродуктивны для его успеха. Чрезмерные физические нагрузки могут быть проблемой для пациентов на любом этапе восстановления. Различные стратегии могут быть использованы, чтобы помочь пациенту остановить или уменьшить склонность к чрезмерным нагрузкам. Ниже приведены некоторые примеры стратегий
- Увеличение поддержки, через постоянное наблюдение в течение короткого времени, чтобы запретить чрезмерные нагрузки, может не только нарушить привычку, но и успокоить чувство вины. Пациенты часто сообщают, что чувствуют облегчение, так как теперь у них есть оправдание, чтобы отказаться от чрезмерных упражнений, которые они чувствовали себя обязанными выполнять.
- Поощрение мотивационной позиции полезно и побуждает пациентов придерживаться предписанной программы упражнений.
- Техники отвлечения внимания, особенно в момент желания упражняться, могут быть полезными для снижения чрезмерного поведения в отношении физических нагрузок. Например, вербализация мыслей и чувств является уместной, а для других занятие сидячей активностью, такой как живопись, может быть более полезным. Образование и советы играют ключевую роль в помощи пациенту понять последствия чрезмерных упражнений и в повышении осведомленности о преимуществах изменений для их здоровья, а также могут помочь пациенту развить более здоровое, более подходящее поведение в отношении упражнений.
- Когнитивно-поведенческая терапия может быть использована для управления пациентом в нахождении новых, более здоровых способов мышления в отношении упражнений и активности и внесения изменений в его поведение.[10]
Дифференциальная диагностика
- Рак
- Хроническая мезентериальная ишемия
- Ахалазия
- Мальабсорбция
- Гипертиреоз
- Синдром раздраженного кишечника
- Целиакия (глютеновая болезнь)[1]
Ресурсы
Отличным началом является следующая ссылка:
https://cpmh.csp.org.uk/content/physiotherapy-eating-disorders
Ссылки
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Moore CA, Bokor BR. Анорексия. [Обновлено 23 июня 2021]. В: StatPearls [Интернет]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Доступно:https://www.ncbi.nlm.nih.gov/books/NBK459148/ (дата обращения 9.8.2021)
- ↑ Fisher CA, Skocic S, Rutherford KA, Hetrick SE. Семейные терапевтические подходы к анорексии. Cochrane Database of Systematic Reviews 2019, Выпуск 5. Арт. No.: CD004780. DOI: 10.1002/14651858.CD004780.pub4. Доступно: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004780.pub4/full Дата обращения 09 августа 2021.
- ↑ 3.0 3.1 Radiopedia Анорексия Доступно:https://radiopaedia.org/articles/anorexia-nervosa (дата обращения 9.8.2021)
- ↑ 4.0 4.1 4.2 Национальная ассоциация расстройств пищевого поведения. Анорексия. Доступно:https://nedc.com.au/eating-disorders/eating-disorders-explained/types/anorexia-nervosa/ (дата обращения 10.8.21)
- ↑ 5.0 5.1 5.2 Franco, Kathleen N. Расстройства пищевого поведения. Сайт Центра непрерывного образования Кливлендской клиники. 2009. Доступно по адресу: http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/psychiatry-psychology/eating-disorders/. Дата обращения 20 февраля 2010.
- ↑ Mitchell, James E. Амбулаторное лечение расстройств пищевого поведения: руководство для терапевтов, диетологов и врачей. Миннеаполис, Миннесота, США: издательство Университета Миннесоты. 2001. стр 14-27.
- ↑ Court A, Mulder C, Kerr M, Yuen HP, Boasman M, Goldstone S, Fleming J, Weigall S, Derham H, Huang C, McGorry P, Berger G. Исследование эффективности, безопасности и переносимости кветиапина в лечении анорексии у молодых людей: пилотное исследование. J Psychiatr Res. 2010 Nov;44(15):1027-34. doi: 10.1016/j.jpsychires.2010.03.011. Epub 2010 May 5. PMID: 20447652.Доступно: https://pubmed.ncbi.nlm.nih.gov/20447652/ (дата обращения 10.8.2021)
- ↑ 8.0 8.1 Надеюсь на преодоление расстройств пищевого поведения. Общие лекарства при анорексии. Доступно:https://www.eatingdisorderhope.com/blog/common-medication-treatments-anorexia (дата обращения 10.8.2021)
- ↑ Goodman, Catherine C. и Fuller, Kenda S. Патология: Влияние на физиотерапевта. Сент-Луис, Миссури: Saunders Elsevier; 2009.
- ↑ cpmh Руководства по физиотерапии для упражнений и физической активности у взрослых пациентов с анорексией и булией Доступно : https://cpmh.csp.org.uk/system/files/physiotherapy_guidance_notes_for_exercise_and_physical_activity_in_adult_patients_with_anorexia_and_bulimia_nervosa.pdf (дата обращения 13.8.2021)
