Введение
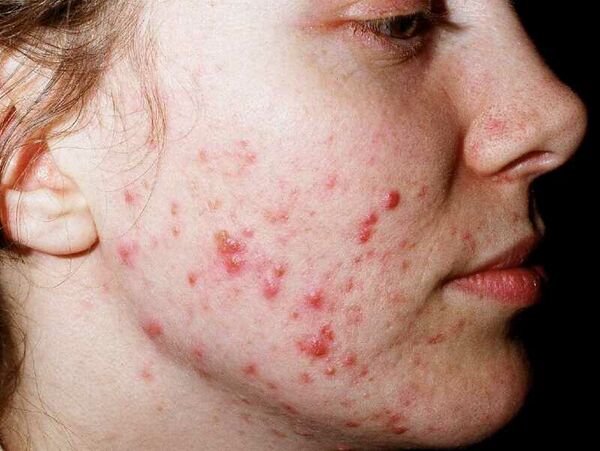 Угри - это хроническое воспалительное заболевание пилосебацейного аппарата, вызванное повышенным производством кожного сала, вызванным андрогенами, изменённым кератинизацией, воспалением и бактериальной колонизацией волосяных фолликулов лица, шеи, груди и спины Propionibacterium acnes. Распределение угрей соответствует наибольшей плотности пилосебацейных единиц (лицо, шея, верхняя часть груди, плечи и спина). [1]
Угри - это хроническое воспалительное заболевание пилосебацейного аппарата, вызванное повышенным производством кожного сала, вызванным андрогенами, изменённым кератинизацией, воспалением и бактериальной колонизацией волосяных фолликулов лица, шеи, груди и спины Propionibacterium acnes. Распределение угрей соответствует наибольшей плотности пилосебацейных единиц (лицо, шея, верхняя часть груди, плечи и спина). [1]Клинические особенности угрей включают:
- Себорея (избыточное выделение кожного сала)
- Неинфламматорные поражения (открытые и закрытые комедоны)
- Воспалительные поражения (папулы и пустулы)
- Различные степени рубцевания.
Эпидемиология
- Угри могут начать проявляться в подростковом возрасте и продолжаться до конца тридцатых годов.
- Мужчины более подвержены угрям, чем женщины.
- Городское население больше страдает от угрей, чем сельское население.
- Около 20% затронутых имеют тяжелые угри, приводящие к рубцеванию.
- Некоторые расы кажутся более подверженными угрям. Азиаты и африканцы более склонны к тяжелым угрям, в то время как у белых чаще встречаются легкие формы угрей.
- Гиперпигментация более распространена среди населения с более тёмной кожей.
- Угри могут развиться у новорожденных, но обычно проходят самостоятельно.[2]
Причины
Существуют несколько факторов, способствующих развитию акне вульгарис, включая:
- Диета: Несколько исследований предложили связь между определёнными диетическими факторами и развитием акне. Например, диеты с высоким гликемическим индексом (т.е. диеты, содержащие много сахара и рафинированных углеводов) могут усугубить акне, увеличивая уровни инсулиноподобного фактора роста-1 (IGF-1), что может стимулировать продукцию кожного сала и способствовать воспалению. Также в акне обвиняют молочные продукты из-за их высокого содержания гормонов и факторов роста.[3]
- Гормоны: Гормональные изменения, такие как те, что происходят во время полового созревания, менструации, беременности и менопаузы, могут вызывать акне, увеличивая производство жира в коже.[4][5]
- Генетика: Угри могут быть наследственными, то есть если у ваших родителей или братьев и сестер есть угри, у вас больше шансов развить их.[6]
- Стресс: Психологический стресс показал ухудшение акне у некоторых людей, возможно, через активацию гипоталамо-гипофизарно-надпочечниковой (ГГН) оси и последующее увеличение производства кожного сала и воспаление.[7]
- Медикаменты: Некоторые лекарства, включая кортикостероиды, литий и некоторые противосудорожные средства, могут вызвать или ухудшить угри.
- Косметика: Некоторые виды косметики, особенно маслянистые или жирные, могут закупоривать поры и способствовать развитию угрей.
- Бактерии: Бактерии Propionibacterium acnes естественным образом присутствуют на коже, но при их чрезмерном разрастании в волосяных фолликулах они могут способствовать развитию акне.[8]
- Дисбиоз микробиома кожи: Последние исследования показали, что дисбиоз микробиома кожи (сообщество микроорганизмов, населяющих кожу) может способствовать развитию акне. Дисбиоз возникает, когда на коже происходит дисбаланс между "хорошими" и "плохими" бактериями, приводящий к чрезмерному разрастанию определённых бактериальных видов, которые могут вызывать воспаление и появления угревых высыпаний. Это новое понимание патогенеза угрей привело к разработке новых методов лечения, направленных на микробиом кожи для восстановления здорового баланса микроорганизмов.[9]
- Экологические факторы: Воздействие некоторых загрязнителей окружающей среды, таких как полициклические ароматические углеводороды (ПАУ), связано с развитием акне. ПАУ содержатся в загрязнённом воздухе, табачном дыме и некоторых профессиональных условиях, и могут способствовать воспалению и окислительному стрессу в коже. [10]
Патофизиология
- Патофизиология акне вульгарис сложная, включающая как внутренние, так и внешние факторы. Однако основная причина — это избыточное производство кожного сала и ненормальное отшелушивание эпителиальных клеток.[11]
- Одно из первых событий в развитии угревых поражений — образование микрокомедона, или блокирование фолликулярного канала. [11]
- Кератин и кожное сало накапливаются в фолликуле из-за повышенной когезивности корнеоцитов и гиперкератоза фолликулярной выстилки. Это приводит к образованию пробки (комедона) над протоком сальных желез. Комедон набухает за небольшим фолликулярным отверстием на поверхности кожи по мере заполнения фолликула этими клетками.Это ведёт к:[11]
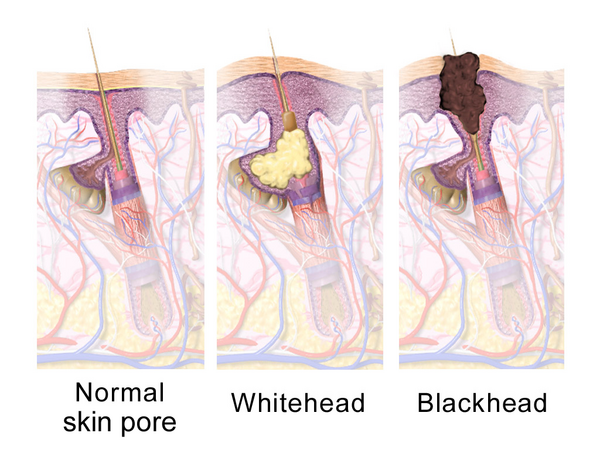
- Растяжение фолликула и образование закрытого комедона (плотная, приподнятая, белая или жёлтая папула).
- Расширение пор на поверхности кожи из-за этого удержания кератоза, что приводит к открытому комедону (чёрный угорь).
- Закрытый комедон является предшественником воспалительных угревых поражений. По мере растущего расширения комедона увеличивается напряжение внутри фолликула, стена комедона в конечном итоге разрывается, что приводит к вытекающему кератину и кожному салу, а также последующему раздражению кожи.[11]
- Наиболее распространённые бактерии, связанные с акне — это Propionibacterium acnes (P. acnes). Эти бактерии обитают в пилосебацейном фолликуле. Однако P. acnes играет важную роль в акне, поскольку бактерии значительно способствуют воспалению и раздражению, связанным с акне.[12]
- Акне часто ассоциируется с началом полового созревания и увеличением производства половых гормонов. Тяжесть акне часто связана со степенью секреции половых гормонов (которая достигает пика в середине подросткового возраста). У женщин также часто происходит обострение угрей примерно за неделю до менструации.[13]
- Акне может быть показателем гиперандрогенизма. Подростки и взрослые женщины с акне должны всегда быть опрошены о нерегулярных менструациях, гирсутизме и необъяснимом увеличении веса. Может потребоваться проведение тестирования на синдром поликистозных яичников. Женщинам с акне, которые не реагируют на традиционное лечение или у которых появляются тяжелые угри внезапно, следует пройти эндокринологическое обследование.[13]
Классификация угрей обыкновенных
Угри обыкновенные классифицируются в зависимости от тяжести и типа имеющихся поражений. Глобальная система оценки акне (GAGS) и шкала Пилсбери — это две основные системы классификации угрей обыкновенных.[14]
Глобальная система оценки акне (GAGS) классифицирует акне на четыре категории:
- 1 степень (Легкая): В основном неинфекционные поражения, такие как комедоны (черные и белые точки), с небольшим количеством папул и пустул.
- 2 степень (Умеренная): Смесь неинфекционных и инфекционных поражений, таких как комедоны, папулы и пустулы, но всего менее 20-30 поражений.
- 3 степень (Умеренно тяжелая): Многочисленные папулы и пустулы, а также несколько узлов, всего 20-100 поражений.
- 4 степень (Тяжелая): Многочисленные узлы и кисты, более 100 поражений.
Шкала Пилсбери классифицирует угри обыкновенные на основе типа имеющихся поражений:
- 1 степень (Легкая): Комедоны (черные и белые точки).
- 2 степень (Умеренная): Комедоны и папулы.
- 3 степень (Умеренно тяжелая): Комедоны, папулы и пустулы.
- 4 степень (Тяжелая): Комедоны, папулы, пустулы, узлы и кисты.
Признаки и симптомы
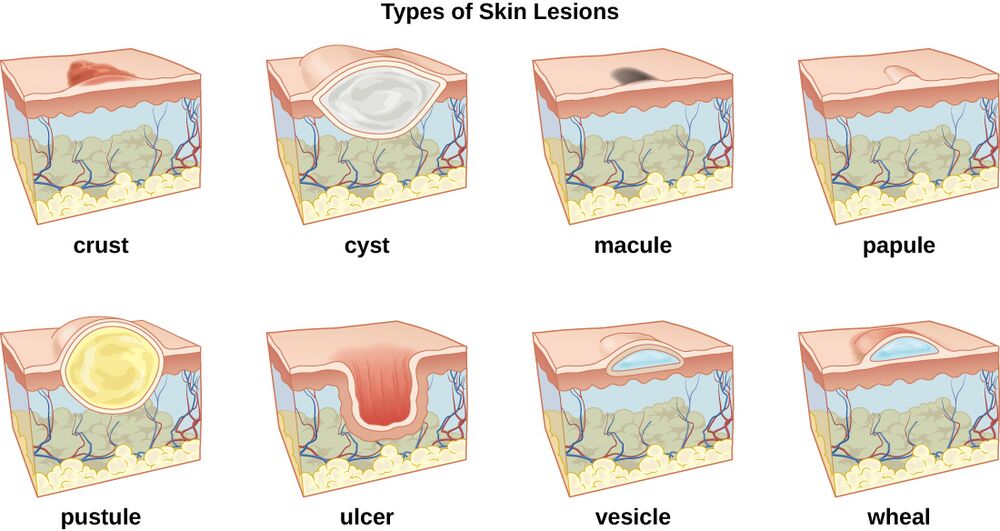
- Черные точки (открытые комедоны): маленькие черные или темно-коричневые точки, которые образуются, когда волосяной фолликул закупоривается жиром и мертвыми клетками кожи.
- Белые точки (закрытые комедоны): маленькие бледные или белые шишки, которые образуются, когда волосяной фолликул закупоривается жиром и мертвыми клетками кожи, но остается закрытым.
- Папулы: маленькие красные или розовые шишки, чувствительные на ощупь.
- Пустулы: похожи на папулы, но с белым или желтым центром, который содержит гной.
- Узлы: большие болезненные шишки, глубоко залегающие в коже.
- Кисты: большие гнойные шишки, глубоко залегающие в коже и могут приводить к образованию рубцов.
- Другие симптомы могут включать:
- Жирную кожу
- Образование рубцов
- Красноту и воспаление кожи
- Зуд и жжение кожи
- Темные пятна или пятна на коже после того, как акне исчезают (поствоспалительная гиперпигментация)
Осложнения
Хотя акне не представляет угрозы для жизни, оно может существенно повлиять на самооценку и качество жизни человека. Кроме того, тяжелое акне может привести к ряду осложнений. Некоторые из возможных осложнений угревой болезни включают:[15]
- Образование рубцов: Акне может оставить постоянные рубцы на коже, что существенно влияет на самооценку и качество жизни человека.
- Поствоспалительная гиперпигментация: Это распространенное осложнение угрей обыкновенных, возникающее, когда кожа вырабатывает слишком много меланина в ответ на воспаление. Это может привести к темным пятнам на коже, которые могут исчезать в течение месяцев или даже лет.[16]
- Психологическое беспокойство: Акне может вызывать значительное эмоциональное беспокойство, особенно у подростков, которые уже сталкиваются с проблемами, связанными с самовосприятием и самооценкой.[17]
- Бактериальные инфекции: В тяжелых случаях акне может привести к бактериальным инфекциям, вызывающим болезненные кисты и абсцессы.
- Вторичные инфекции: Выдавливание акне может привести к вторичным инфекциям, которые могут быть более серьезными и трудными для лечения, чем первоначальное акне.
- Постоянные изменения текстуры кожи: Акне может вызвать постоянные изменения текстуры кожи, включая увеличение пор и шероховатость или неравномерность поверхности кожи.
- Задержка заживления: Поражения акне могут заживать длительное время, особенно если они глубокие или кистозные. [18]
Дифференциальная диагностика
- Акне конглобата
- Акне фульминанс
- Акне келоидное на области затылка
- Акнеформные высыпания
- Фолликулит
- Периоральный дерматит
- Розацеа
- Себорейная гиперплазия
- Сирингома
- Туберозный склероз
Оценка состояния
Оценка угрей обыкновенных включает:[19]
Комплексная оценка медицинского анамнеза пациента
Что включает:
- Текущие и предыдущие заболевания пациента.
- Принимаемые лекарства.
- Используемые средства по уходу за кожей.
- Семейный анамнез акне у пациента, так как генетические факторы могут играть роль в развитии акне.
- Аллергии.
- История менструаций.
- Факторы образа жизни, такие как питание и стресс.
Физический осмотр
Осмотр включает выявление:
- наличия различных типов поражений акне, таких как комедоны, папулы, пустулы, узлы и кисты.
- признаков образования рубцов и пигментации.
- общий осмотр кожи для выявления любых других кожных заболеваний.
Оценка типа и степени тяжести поражений
Дерматолог использует либо Глобальную систему оценки акне (GAGS) или шкалу Пилсбери для оценки типа и тяжести существующих поражений акне.
Оценка психосоциального воздействия
Лабораторные тесты
Они могут включать анализы крови для проверки гормональных нарушений или других медицинских состояний, которые могут вызывать акне.
Лечение
Лечение акне различается в зависимости от индивидуальных особенностей и зависит от нескольких факторов, включая степень тяжести состояния, наличие рубцов или пигментации, а также медицинской истории пациента.
Топические ретиноиды[20]
Ретиноиды — это производные витамина А, которые подавляют развитие комедонов, нормализуя десквамацию фолликулярного эпителия. В диапазоне от 40% до 70% все местные ретиноиды эффективно уменьшают количество комедонов и воспалительных поражений.
Главные три местные ретиноида:
- Третиноин.
- Адапален.
- Тазаротен.
Третиноин долгое время считался золотым стандартом, с которым сравниваются новые продукты. Третиноин доступен в виде:
- Гель (0,01% и 0,025%)
- Крем (0,025%, 0,05% и 0,1%)
- Жидкость (0,05%).
Побочные эффекты третиноина, связанные с дозировкой, включают:
- Кожная эритема.
- Шелушение.
- Отек.
Гель адапалена вызывает меньше раздражения, чем гель третиноина 0,05%, микро-гель 0,1% или крем 0,05%. Адапален 0,1% доступен в виде крема, геля и раствора, все с одинаковой эффективностью. Адапален с меньшей вероятностью вызывает раздражение кожи и лучше переносится, чем третиноин или тазаротен, но тазаротен, по-видимому, наиболее эффективен.
Гель тазаротена 0,1% показал эффективность в рандомизированном контролируемом исследовании, продемонстрировав 52% общее снижение акне по сравнению с 33% у транспортного средства[21]. Тазаротен доступен в виде 0,1% крема или геля.
Топические антимикробные препараты[20]
- В настоящее время доступны такие местные антимикробные средства:
- Клиндамицин.
- Эритромицин.
- Тетрациклин.
- Бензоилпероксид.
- Азелаиновую кислоту также можно рассматривать в этой группе, поскольку она продемонстрировала антибактериальную активность против внутрифолликулярного P acnes.
- Сочетание местных антибиотиков с местными ретиноидами также эффективно.
- Побочные эффекты местных антибиотиков включают:
- Эритема.
- Шелушение.
- Сухость.
- Жжение.
- Бензоилпероксид также может вызвать раздражающее дерматит и обесцвечивает волосы, одежду и постельное белье.
- Недавний консенсус пришел к выводу, что местные антибиотики не должны назначаться в одиночку из-за:
- Риска бактериальной резистентности.
- Относительно медленного начала действия.
- Антимикробная устойчивость при использовании бензоилпероксида или азелаиновой кислоты не была зарегистрирована.
- Наиболее распространенной практикой является сочетание антибиотиков с бензоилпероксидом.
- Рекомендуется минимум 6–8 недель лечения.
Пероральные антибиотики
Системные антибиотики, используемые при угревой сыпи, обладают как антимикробными, так и противовоспалительными свойствами. Они уменьшают количество P acnes в фолликулах, подавляя секрецию воспалительных цитокинов, вызванных бактериями.[22]
Основные системные антибиотики, используемые при акне:[21]
- Тетрациклин.
- Доксициклин.
- Миноциклин.
- Эритромицин.
Тетрациклин и эритромицин
- подавляет хемотаксис лейкоцитов и активность бактериальной липазы
Миноциклин и доксициклин
- подавляют цитокины и матриксные металлопротеиназы, которые, как полагают, способствуют воспалению и разрушению тканей.
Резистентность P acnes к пероральным антибиотикам связана с неудачами в лечении. Влияние резистентности P acnes при использовании местных антимикробных средств неясно. Резистентность к тетрациклинам встречается реже, чем к эритромицину, и наименьшая к миноциклину.
Рекомендации для снижения устойчивости к антибиотикам при акне включают:
- использование комбинированной местной терапии, такой как ретиноиды, бензоилпероксид или их сочетание при использовании местных антибиотиков
- избегание долгосрочного использования местных или пероральных антибиотиков, когда это возможно.
Гормональная терапия
Гормональные методы лечения акне переносятся только женщинами. Эти методы уменьшения экспрессии андрогенов основаны на требовании андрогенов для патофизиологического развития акне.[23]
Антиандрогенные соединения включают:
- Пероральные контрацептивы (ПК)
Пероральные контрацептивы подавляют яичниковые андрогены и снижают количество биодоступного тестостерона за счет повышения уровня глобулина, связывающего стероидные гормоны, вызванного эстрогеном.
- блокаторы андрогеновых рецепторов, такие как
- Флутамид.
- Спиронолактон.
- Ципротерона ацетат.
Изотретиноин[21]
Изотретиноин является естественным метаболитом витамина А. Его механизм действия включает:
- Подавление дифференцировки и пролиферации сальных желез.
- Уменьшение размера сальных желез.
- Подавление выработки кожного сала.
- Нормализация десквамации фолликулярного эпителия.
Показания:
тяжелая узловая угревая сыпь и акне, не поддающееся другим методам лечения.
Побочные эффекты изотретиноина включают:
- сухость губ
- сухость кожи
- сухость глаз
- снижение ночного зрения
- головная боль
- Носовые кровотечения
- боль в спине
Изотретиноин является доказанным тератогеном, и его использование требует:
- Адекватная контрацепция во время и 6 недель после терапии.
- Базовые и ежемесячные тесты на беременность.
Электротерапия
Недавние исследования изучали эффективность электротерапии в лечении акне, и были получены обнадеживающие результаты, особенно при сочетании с другими методами лечения.
Терапия радиочастотой (RF):
- RF-терапия является неинвазивной техникой, использующей тепло, образуемое высокочастотными токами, для стимуляции выработки коллагена и ремоделирования тканей.
- RF-терапия может использоваться для лечения акне средней и тяжелой степени, уменьшая количество воспалительных поражений и улучшая текстуру и внешний вид кожи после 6 сеансов.[24]
Микронидлинг:
- Микронидлинг является минимально инвазивной техникой, создающей крохотные проколы в коже, чтобы стимулировать выработку коллагена и улучшить доставку лекарств.
- микронидлинг в сочетании с другими методами лечения, такими как местные средства и фототерапия, может значительно улучшить состояние акне и шрамов.[25]
Фототерапия:
- Фототерапия является неинвазивной техникой, использующей свет определенных длин волн для лечения различных кожных заболеваний, включая акне.
- Она показала значительное снижение количества акне и воспалений, включая:[26]
- Синий свет.
- Красный свет.
- Интенсивная импульсная световая терапия.
Лазерная терапия:
- Лазерная терапия, особенно импульсный лазер и фракционный лазер, показала значительное уменьшение акне и воспалений.[27]
- Однако лазерная терапия связана с более высоким риском побочных эффектов, таких как поствоспалительная гиперпигментация.[27]
Микротоковая терапия:
Микротоковая терапия использует низкоуровневые электрические токи для стимуляции лицевых мышц и улучшения циркуляции, что может помочь уменьшить воспаление акне и улучшить тонус и текстуру кожи. [28]
References
- ↑ Williams HC, Dellavalle RP, Garner S. Угревая болезнь. Lancet [Интернет]. 2012;379(9813):361–72. Доступно по: https://www.sciencedirect.com/science/article/pii/S0140673611603218
- ↑ Sutaria AH, Masood S, Schlessinger J. Acne Vulgaris. StatPearls Publishing; 2023.
- ↑ Burris J, Rietkerk W, Woolf K. Связь между самоотчетными факторами питания и воспринимаемой тяжестью акне у когорты молодых людей в Нью-Йорке. J Acad Nutr Diet. 2020;120(3):386-96. doi: 10.1016/j.jand.2019.09.013. PMID: 31712195.
- ↑ Bhate K, Williams HC. Эпидемиология угревой болезни. Br J Dermatol. 2013;168(3):474-85. doi: 10.1111/bjd.12149. PMID: 23210645.
- ↑ Katsambas A, Dessinioti C. Гормональная терапия акне: обзор текущих и будущих методов лечения. Dermatoendocrinol. 2011;3(3):188-96. doi: 10.4161/derm.3.3.16844. PMID: 22110847.
- ↑ Zouboulis CC. Угри и функция сальных желез. Clin Dermatol. 2004;22(5):360-6. doi: 10.1016/j.clindermatol.2004.03.001. PMID: 15556719.
- ↑ Kouris A, Platsidaki E, Christodoulou C, Efstathiou V, Dessinioti C, Antoniou C, et al. Качество жизни, депрессия, тревожность и одиночество у пациентов с угревой болезнью. J Eur Acad Dermatol Venereol. 2018;32(2):298-301. doi: 10.1111/jdv.14655. PMID: 28626904.
- ↑ Gollnick H, Cunliffe W. Бактерии при угревой болезни. В: Zouboulis CC, Katsambas A, Kligman AM, редакторы. Патогенез и лечение акне и розацеа. 1-е издание. Берлин, Хайдельберг: Springer-Verlag; 2014. С. 93-103. doi: 10.1007/978-3-662-45139-7_9.
- ↑ Barnard E, Shi B, Kang D, Craft N, Li H. Баланс метагеномных элементов формирует микробиом кожи при акне и здоровье. Sci Rep. 2016;6:39491. doi: 10.1038/srep39491. PMID: 28008919.
- ↑ El Haddad, C., Gerbaka, N.-E., Hallit, S., & Tabet, C. (2021). Связь между воздействием загрязненного окружающего воздуха и возникновением воспалительных акне у взрослого населения. BMC Public Health, 21(1), 1664. https://doi.org/10.1186/s12889-021-11738-0.
- ↑ 11.0 11.1 11.2 11.3 Well D. Acne vulgaris: Обзор причин и вариантов лечения. Nurse Pract [Internet]. 2013 [цитируется 2023 Apr 18];38(10):22–31. Доступно по адресу: https://journals.lww.com/tnpj/FullText/2013/10000/Acne_vulgaris__A_review_of_causes_and_treatment.6.aspx
- ↑ Habif TP. Клиническая дерматология: цветное руководство по диагностике и терапии. 4-е изд. Филадельфия: Мосби; 2004:162–194.
- ↑ 13.0 13.1 James WD, Berger T, Elston D. Заболевания кожи по Эндрюсу: клиническая дерматология. 10-е изд. Филадельфия, Пенсильвания: Сандерс; 2006:231–239.
- ↑ Katsambas, A., & Dessinioti, C. (2008). Новые и перспективные методы лечения в дерматологии: акне. Dermatologic Therapy, 21(2), 86–95. https://doi.org/10.1111/j.1529-8019.2008.00175.x
- ↑ James WD, Berger TG, Elston DM. Заболевания кожи по Эндрюсу: клиническая дерматология. 12-е изд. Филадельфия, Пенсильвания: Elsevier Saunders; 2016. Глава 13.
- ↑ Davis, E. C., & Callender, V. D. (2010). Поствоспалительная гиперпигментация: обзор эпидемиологии, клинических признаков и вариантов лечения у людей с темной кожей. The Journal of Clinical and Aesthetic Dermatology, 3(7), 20–31. https://pubmed.ncbi.nlm.nih.gov/20725554/
- ↑ Dessinioti C, Katsambas A. Психологические аспекты акне вульгарис: критический обзор литературы. J Eur Acad Dermatol Venereol. 2017;31(5):763-769.
- ↑ Zaenglein AL, Pathy AL, Schlosser BJ, et al. Рекомендации по лечению акне вульгарис. J Am Acad Dermatol. 2016;74(5):945-973.e33.
- ↑ Del Rosso, J. Q. (2013). Роль ухода за кожей как неотъемлемая часть лечения акне вульгарис: часть 1: важность ингредиентов моющих средств и увлажнителей, дизайна и выбора продуктов. Журнал клинической и эстетической дерматологии, 6(12), 19-27.
- ↑ 20.0 20.1 Haider A, Shaw JC. Лечение акне вульгарис. JAMA [Internet]. 2004 [цитируется 2023 Apr 19];292(6):726–35. Доступно по адресу: https://jamanetwork.com/journals/jama/article-abstract/199214
- ↑ 21.0 21.1 21.2 Shalita AR, Chalker DK, Griffith RF, Herbert AA, Hickman JG, Maloney JM, et al. Гель Тазаротен безопасен и эффективен в лечении акне вульгарис: многоцентровое, двойное слепое, контролируемое исследование. Cutis [Internet]. 1999;63(6):349–54. Доступно по адресу: https://europepmc.org/article/med/10388959
- ↑ Vowels BR, Yang S, Leyden JJ. Индукция провоспалительных цитокинов растворимым фактором Propionibacterium acnes: последствия для хронических воспалительных акне. Infect Immun. 1995;63:3158-3165.http://www.ncbi.nlm.nih.gov/htbin-post/Entrez/query?db=m&form=6&Dopt=r&uid=entrez/query.fcgi?cmd=Retrieve&db=PubMed&list_uids=7542639&dopt=Abstract
- ↑ Hamilton JB. Мужской гормональный фактор: основной фактор при акне. J Clin Endocrinol Metab.1941;1:570-592.
- ↑ Salem SA, Elbarbary NS, Abdallah M, Rashed L. Эффективность биполярной радиочастоты в лечении умеренных и тяжелых форм акне вульгарис: рандомизированное контролируемое клиническое исследование. J Cosmet Dermatol. 2021 Apr 23. doi: 10.1111/jocd.14195. Опубликовано ранее. PMID: 33891427.
- ↑ Lei X, Wang M, Zhang C, Zhang X, Ye G, Xu Y, Zhang H. Эффективность микронидлинга для лечения акне вульгарис: систематический обзор и метаанализ. J Cosmet Dermatol. 2020 Jun;19(6):1349-1358. doi: 10.1111/jocd.13347. Опубликовано 2020 Mar 30. PMID: 32233072.
- ↑ Acar EM, Zeybek ND, Aktaş H, Keklikçi U, Özçelik S. Эффективность фототерапии в лечении акне вульгарис: систематический обзор и метаанализ. J Cosmet Dermatol. 2021 Jul 6. doi: 10.1111/jocd.14494. Опубликовано ранее. PMID: 34231298.
- ↑ 27.0 27.1 Liu Y, Huang Y, Wang Y, Liu R, Xu Y. Эффективность и безопасность лазерной терапии для лечения акне вульгарис: систематический обзор и метаанализ. J Cosmet Dermatol. 2021;20(3):903-917. doi:10.1111/jocd.14374
- ↑ Alam M, Moftah NH, El-Ashmawy AA, Sabry R, Ibrahim ZA. Микротоковая терапия как новый метод лечения акне: рандомизированное контролируемое клиническое исследование. J Cosmet Dermatol. 2019;18(1):59-64. doi:10.1111/jocd.12694
